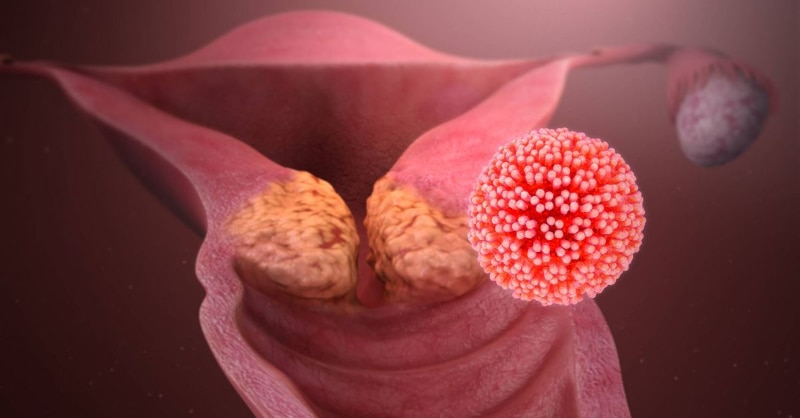
Das HPV-Virus ist der Hauptverursacher von Gebärmutterhalskrebs, der gefährlichsten Krankheit, die die Gesundheit von Frauen bedroht. Ein genaues Verständnis des Zusammenhangs zwischen dem HPV-Virus und Gebärmutterhalskrebs ist eine wichtige Grundlage dafür, dass Frauen aktiv vorbeugen, frühzeitig erkennen und behandeln können, um diese gefährliche Krankheit zu bekämpfen.
Gebärmutterhalskrebs stellt derzeit weltweit die größte Bedrohung für die Gesundheit und das Leben von Frauen dar.
Statistiken der Weltgesundheitsorganisation (WHO) aus dem Jahr 2023 zeigen, dass weltweit jährlich fast 350.000 Menschen an Gebärmutterhalskrebs sterben. In Vietnam gibt es jedes Jahr über 4.000 Neuerkrankungen und mehr als 2.000 Todesfälle durch diese Krankheit.
Laut WHO sind 99,7 % der Gebärmutterhalskrebsfälle auf das HPV-Virus zurückzuführen – ein Virus mit fast 200 Typen, von denen 14 als Hochrisiko-Typen gelten und zu bösartigen Tumoren am Gebärmutterhals führen können. Am häufigsten sind die Typen 16 und 18, die für mehr als 70 % der Gebärmutterhalskrebsfälle bei Frauen verantwortlich sind.
Um den Zusammenhang zwischen dem HPV-Virus und Gebärmutterhalskrebs besser zu verstehen, folgen Sie bitte den Ausführungen von Associate Professor Dr. Nguyen Thai Son – Mikrobiologe, stellvertretender Direktor des MEDLATEC-Testzentrums, ehemaliger Leiter der Abteilung für Mikrobiologie am Militärkrankenhaus 103 (Militärmedizinische Akademie) und ehemaliger Leiter der Abteilung für Mikrobiologie am Militärmedizinischen Zentrum (Militärmedizinische Akademie) – im folgenden Interview!
Sehr geehrte Expertin, HPV gilt als Hauptursache für Gebärmutterhalskrebs. Könnten Sie bitte den krankheitsverursachenden Mechanismus dieses Virus genauer analysieren?
Das HPV-Virus gilt als Hauptverursacher von Gebärmutterhalskrebs. Die Pathogenese dieses Virus wird im Folgenden detailliert beschrieben:
- HPV ist ein Virus, das eine Affinität zu Epithelzellen des Genitaltrakts, insbesondere zu Gebärmutterhalszellen bei Frauen, aufweist. Wenn sich das HPV-Virus an Epithelzellen anheftet, dringt es in diese ein und entwickelt sich, wodurch der normale Wachstumsprozess der Zellen gestört wird (auch als Dysplasie bekannt), was dazu führt, dass die Zellen die Fähigkeit zur Wachstumskontrolle verlieren;
- Wenn Zellen auf diese Weise die Kontrolle verlieren, entwickeln sie sich ungerichtet und erreichen einen Zustand unbegrenzter Vermehrung, den wir Krebs nennen;
- Das Virus dringt zunächst in die Schleimhautzellen ein und anschließend tief unter die Basalmembran des Gebärmutterhalses.
Das HPV-Virus wurde als Hauptursache für Gebärmutterhalskrebs identifiziert.
Der Prozess, von der Anheftung des HPV-Virus an die Zelle über das Eindringen bis hin zur Störung des Zellwachstums, erstreckt sich in der Regel über einen sehr langen Zeitraum. Bei gesunden Menschen dauert er etwa 15 bis 20 Jahre, bei Menschen mit geschwächtem Immunsystem, wie beispielsweise HIV-Infizierten oder Personen, die Immunsuppressiva einnehmen, etwa 5 bis 10 Jahre.
Es gibt über 200 verschiedene HPV-Typen. Bisher ist bekannt, dass nur 14 Typen Gebärmutterhalskrebs verursachen. Diese 14 sogenannten Hochrisiko-Typen schreiten besonders schnell voran; allein diese beiden Typen sind für 70 % aller Gebärmutterhalskrebsfälle verantwortlich. Die Früherkennung von HPV-Typen, die ein Risiko für Gebärmutterhalskrebs bergen, ermöglicht Patientinnen eine effektive Vorsorge und einen wirksamen Krankheitsverlauf.
Sehr geehrter Experte, ab wann führt das HPV-Virus schneller zu Gebärmutterhalskrebs?
Obwohl HPV ein Risikofaktor für Gebärmutterhalskrebs ist, erkranken die meisten mit dem Virus infizierten Frauen nicht an Krebs. Bei Vorliegen weiterer Risikofaktoren, wie beispielsweise:
Faktoren im Zusammenhang mit den HPV-Eigenschaften:
- Verschiedene Virustypen: Es gibt mehr als 200 HPV-Typen, aber nur wenige davon sind Hochrisiko-HPV, die Gebärmutterhalskrebs und andere Krebsarten verursachen können. Niedrigrisiko-Typen (wie HPV Typ 6 und 11) verursachen lediglich Probleme wie Genitalwarzen und stehen nicht im Zusammenhang mit Krebs;
- Gleichzeitige Infektion mit mehreren krebsauslösenden HPV-Stämmen/-Typen;
- Die Anzahl der Viren im Körper ist groß.
Faktoren, die mit der individuellen Konstitution zusammenhängen, wie beispielsweise eine Immunschwäche aufgrund von HIV oder die langfristige Einnahme von Immunsuppressiva. In diesen Fällen persistiert HPV länger und führt schneller zu Krebs.
Weitere Risikofaktoren:
- Ungeimpfte Personen;
- Koinfektion mit HIV oder anderen sexuell übertragbaren Krankheiten;
- Personen, die die Antibabypille über einen längeren Zeitraum (über 5 Jahre) einnehmen.
Kann HPV neben den üblichen Übertragungswegen auch auf anderen Wegen übertragen werden, die vielen Menschen unbekannt sind?
Bislang gehen viele Menschen davon aus, dass Geschlechtsverkehr der Hauptübertragungsweg für HPV ist. Tatsächlich kann HPV aber auch auf vielen anderen Wegen übertragen werden, die nicht jedem bekannt sind.
Das HPV-Virus kann durch Hautkontakt oder Kontakt mit Schleimhäuten übertragen werden. Ein Fall beschreibt die Ansteckung eines vierjährigen Jungen mit Genitalwarzen. Als Infektionsquelle wurde seine Tante identifiziert, die ebenfalls Genitalwarzen hatte und durch die Pflege, Reinigung und das Baden des Kindes häufigen Kontakt zu ihm hatte.
Ein weiterer, oft übersehener Übertragungsweg sind nicht ordnungsgemäß sterilisierte medizinische Instrumente. 2017 wurden in Hung Yen Dutzende Fälle von Genitalwarzen bei Kindern festgestellt. Das Gesundheitsministerium entsandte ein Expertenteam, um die Situation zu untersuchen. Dabei stellte sich heraus, dass alle Betroffenen eine Privatklinik zur Behandlung einer Phimose aufgesucht hatten. Als Ursache wird die mangelnde Hygiene der medizinischen Instrumente vermutet, die zur Verbreitung des Virus führte.
Es ist sogar bekannt, dass HPV-Viren über Wasserquellen übertragen werden können. Wenn Sie mit einer HPV-infizierten Person in einer Familie leben und dasselbe Waschbecken benutzen, Wäsche gemeinsam einweichen oder Unterwäsche zusammen waschen und trocknen, besteht ebenfalls ein Ansteckungsrisiko.
Das HPV-Virus kann auf viele verschiedene Arten übertragen werden.
Neben dem Geschlechtsverkehr kann das HPV-Virus also auch auf vielen anderen Wegen übertragen werden. Die aktive Verhinderung der Ausbreitung dieses Virus ist daher dringend erforderlich, um die eigene Gesundheit und die der Gemeinschaft zu schützen.
Es gibt die Ansicht, dass Gebärmutterhalskrebs eine lange Inkubationszeit hat, aber "so leise wie eine Maus" ist; mehr als 70 % der Patientinnen werden erst im Endstadium entdeckt. Was denken Experten über diese Ansicht?
Das ist eine traurige Wahrheit, wenn man bedenkt, dass mehr als 70 % der Gebärmutterhalskrebspatientinnen in unserem Land die Krankheit erst in einem späten Stadium entdecken.
Wie bereits erwähnt, verläuft die Entwicklung von Gebärmutterhalskrebs schleichend. Die ersten Anzeichen sind oft sehr schwach und können leicht mit den Symptomen anderer gynäkologischer Erkrankungen verwechselt werden. Andererseits ist Gebärmutterhalskrebs bei Früherkennung vollständig heilbar. Statistiken zufolge liegt die Überlebensrate nach fünf Jahren Behandlung im Stadium 1 bei 90 %, im Stadium 2 bei 75 % und im Stadium 4, wenn der Krebs bereits Metastasen gebildet hat, bei unter 15 %.
Nach Prognosen der WHO werden ohne rechtzeitige Vorsorge-, Präventions- und Behandlungsmaßnahmen die Inzidenz und Mortalitätsrate von Gebärmutterhalskrebs in etwa 10 Jahren um 25 % steigen, und bis 2030 werden die meisten Todesfälle durch diese Krankheit in Entwicklungsländern, einschließlich Vietnam, auftreten.
Deshalb ist es für Frauen sehr wichtig, Informationen über die Krankheit zu verstehen, um proaktiv vorzubeugen, frühzeitig zu erkennen und umgehend zu behandeln.
Wie viele Methoden werden derzeit zum Nachweis des HPV-Virus eingesetzt? Wie werden diese Methoden im MEDLATEC-Testzentrum angewendet?
Zum Nachweis von HPV wird hauptsächlich die Molekularbiologie eingesetzt, d. h. der Nachweis der spezifischen Gensequenz des HPV-Virus. Dies ist die genaueste Methode, um das Vorhandensein von Hochrisiko-HPV-Typen (insbesondere von Typen, die potenziell Krebs auslösen können, wie HPV 16, 18 und 12 andere Hochrisiko-Typen) nachzuweisen.
Bei der in vielen medizinischen Einrichtungen weltweit und im MEDLATEC Testzentrum eingesetzten Technik handelt es sich insbesondere um die Multi-Agenten-Realtime-PCR-Technik, die in 2 Kits unterteilt ist, darunter ein Kit zum Nachweis von Hochrisiko- und ein Kit zum Nachweis von Niedrigrisiko-Erregern.
Da jedoch mehrere Erreger gleichzeitig nachgewiesen werden müssen, um stabile Ergebnisse zu gewährleisten, müssen die Testkits bestimmte Anforderungen erfüllen, bevor sie für Diagnosezwecke eingesetzt werden dürfen.
Es gibt heutzutage viele verschiedene Testkits auf dem Markt, aber nur wenige sind für die Humandiagnostik zertifiziert (IVD-Zertifizierung). Derzeit ist das von Roche hergestellte Kit, das auf zwei Cobas 4800- und 6800-Geräten eingesetzt wird, von der Weltgesundheitsorganisation (WHO) anerkannt, da es von der FDA – der US-amerikanischen Behörde für die Qualitätskontrolle von Gesundheitsprodukten – zugelassen wurde. Daher zeichnet sich das IVD-zertifizierte und FDA-zugelassene Kit durch eine sehr hohe Zuverlässigkeit aus.
Das MEDLATEC Testing Center verwendet das Cobas 6800-System, das modernste System, das mehrere Proben gleichzeitig analysieren und Ergebnisse mit höchster Zuverlässigkeit liefern kann.
Angesichts der aktuellen Hürden bei der Gebärmutterhalskrebsvorsorge für Frauen gilt die Entwicklung von HPV-Selbsttests für zu Hause als effektive Lösung. Experten, bitte kommentieren Sie die Zuverlässigkeit dieser Methode.
Angesichts der alarmierenden Situation bei Gebärmutterhalskrebs und der weiterhin bestehenden Hürden bei der Früherkennung gilt der HPV-Selbsttest von Roche als effektive Lösung. Diese Methode wird von der Weltgesundheitsorganisation (WHO), der Amerikanischen Gesellschaft für Gynäkologie und Geburtshilfe (ASOG) sowie dem Gesundheitsministerium empfohlen und bietet zahlreiche Vorteile wie Eigeninitiative, Komfort und Diskretion. Besonders hervorzuheben sind die Genauigkeit, Spezifität und Sensitivität des HPV-Selbsttests, die in Studien umfassend geprüft und erfüllt bzw. übertroffen wurden.
Die Selbstentnahme von HPV-Tests ist eine effektive Lösung beim Gebärmutterhalskrebs-Screening.
Auf Grundlage der Ergebnisse der Studie zur Bewertung der Wirksamkeit können wir voll und ganz darauf vertrauen, dass der HPV-Selbsttest ein wirksames Instrument zur Früherkennung von Gebärmutterhalskrebs sein wird und das Potenzial hat, 70 % der Frauen weltweit mit dem Gebärmutterhalskrebs-Screening zu erreichen (gemäß dem Ziel der WHO für 2030).
Vielen Dank an die Expertinnen und Experten für die äußerst wertvollen Informationen zum Zusammenhang zwischen HPV und Gebärmutterhalskrebs. Diese Inhalte leisten einen wichtigen Beitrag zur Aufklärung der Bevölkerung, insbesondere von Frauen, über die Gefahren des HPV-Virus und ermöglichen so eine proaktive Prävention und effektive Früherkennung.
Ergänzend zur Gesundheitsversorgung von Frauen bietet das MEDLATEC Gesundheitssystem ab sofort bis zum 31. Dezember 2024 ein Sonderangebot an: 10 % Rabatt auf HPV-Tests zur Selbstentnahme zu Hause für nur 630.000 VND, gültig landesweit. Melden Sie sich umgehend unter der Hotline 1900 56 56 56 an, um sich für Förderprogramme zu registrieren. MEDLATEC unterstützt Sie gerne bei gesundheitlichen Problemen oder vereinbart über die rund um die Uhr erreichbare Hotline einen schnellen Termin für Untersuchungen und Tests vor Ort. Für weitere Informationen klicken Sie bitte HIER. |





![[Foto] Die Regierung hält eine Sondersitzung zu 8 Dekreten im Zusammenhang mit dem Internationalen Finanzzentrum in Vietnam ab.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/04/1762229370189_dsc-9764-jpg.webp)
































































































Kommentar (0)