El 20 de noviembre de 2023, una mujer embarazada llamada NTH en Phu Tho dio a luz a una niña a las 24 semanas de gestación. La bebé pesó solo 550 gramos, no lloró al nacer, tenía el cuerpo morado y presentaba reflejos muy débiles. Los médicos del Hospital de Maternidad y Pediatría de Phu Tho le colocaron un tubo endotraqueal de emergencia en la sala de partos, le administraron ventilación, calor y tratamiento.
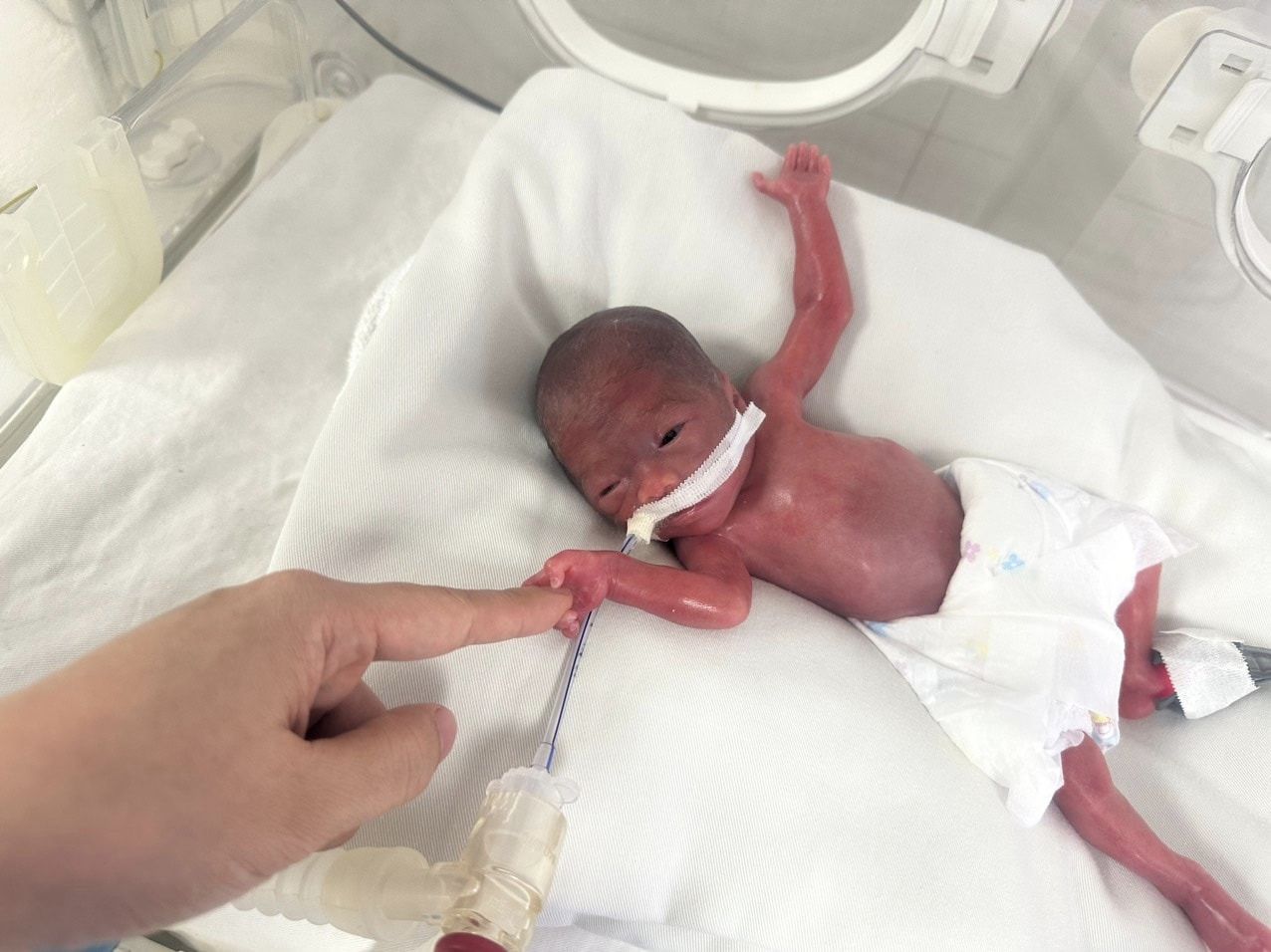
Los primeros días de una bebé prematura y con bajo peso en Phu Tho.
Según el Dr. Nguyen Duc Hau, jefe del Departamento de Neonatología, para los bebés extremadamente prematuros y de bajo peso al nacer, la lucha para salvar sus vidas es extremadamente difícil con un pronóstico muy cauteloso.
Anteriormente, a nivel nacional, hubo solo un caso de bebés gemelos, nacidos prematuramente a las 24 semanas, que fueron mantenidos con vida con éxito en el Hospital Central de Maternidad en 2015.
"Decidimos que este viaje sería muy difícil, especialmente que el tratamiento y el proceso de atención debían ser meticulosos y cuidadosos. Los médicos debían considerar cada tipo de medicamento administrado, no exceder ni faltar en cada ml de líquido nutricional, asegurar la temperatura y la humedad para evitar la hipotermia y la deshidratación, y siempre monitorear de cerca el control de infecciones...", dijo el Dr. Hau.
En los primeros días tras el nacimiento, la insuficiencia respiratoria del bebé se agravó, con episodios de cianosis, bradicardia, trastornos ácido-base, etc., lo cual fue detectado por los médicos, quienes consultaron con todo el departamento incluso a altas horas de la noche y aplicaron un régimen de tratamiento activo. El bebé continuó con el uso de un respirador artificial con índices muy altos, vasopresores, transfusiones de sangre y plasma, albúmina, compensación ácido-base, tratamiento de trastornos electrolíticos y fototerapia para la ictericia.
Tras 7 días de ventilación mecánica, el estado del niño mejoró y el índice de ventilación disminuyó gradualmente. El día 17 de tratamiento, se le retiró el tubo endotraqueal, se le aplicó ventilación no invasiva y se le practicó la alimentación, con solo 1 ml por comida. Durante la atención, los médicos y enfermeras fueron muy cuidadosos y meticulosos, ya que el niño era muy pequeño, tenía la piel muy fina y venas muy pequeñas y débiles.
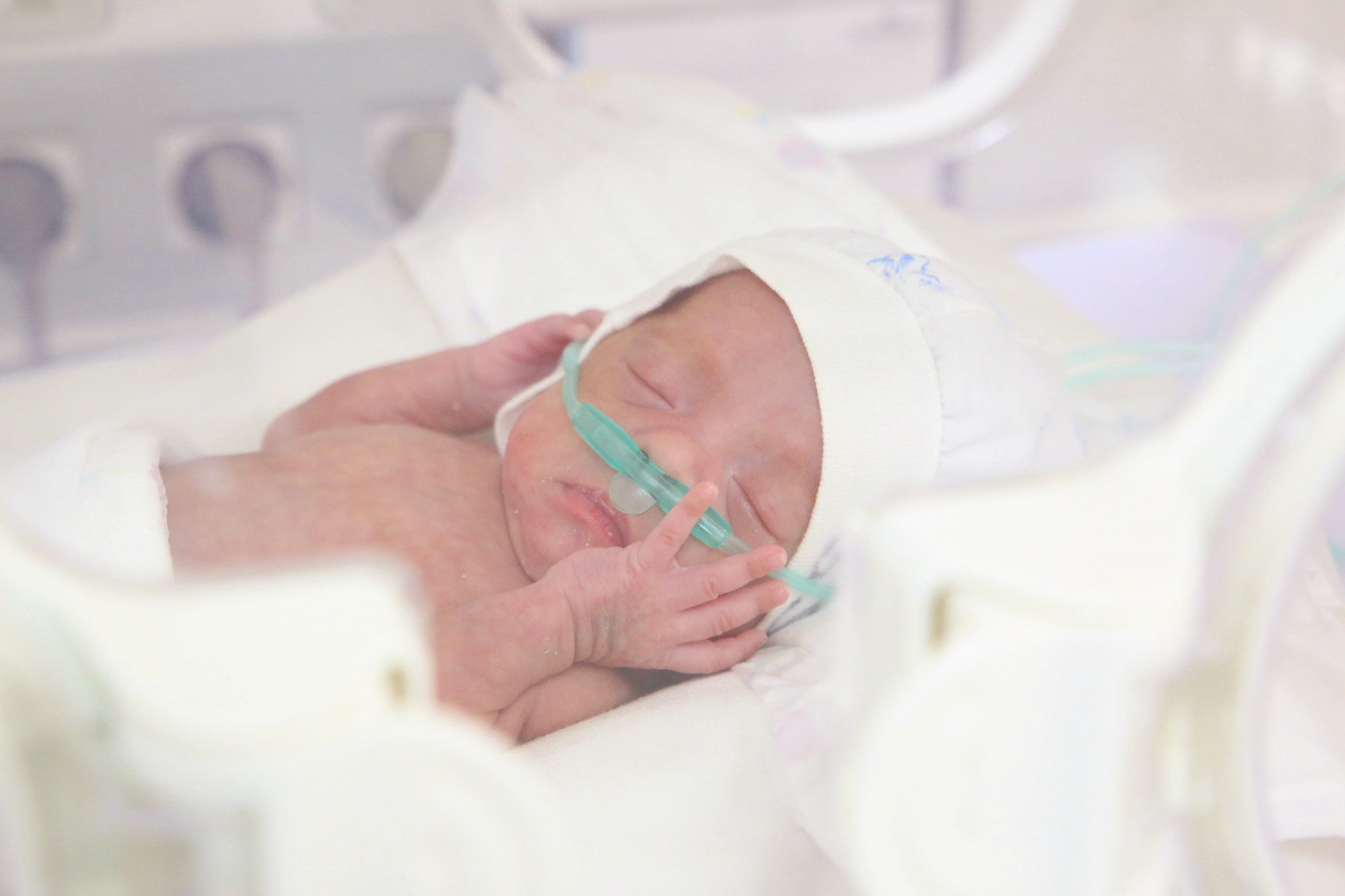

Proceso de recuperación del niño después de un largo período de tratamiento y cuidados por parte de médicos y enfermeras.
Al día 35 de tratamiento, el niño alcanzó los 1000 gramos de peso. Se le administró leche por sonda con aproximadamente 18 ml por comida, se le suspendió la alimentación intravenosa y se le administró asistencia respiratoria. Los resultados de la evaluación médica del niño fueron normales, todos los reflejos neonatales eran normales y la retina estaba madura.
Tras 60 días de tratamiento, se le cambió el tratamiento a oxigenoterapia, momento en el que alcanzó los 1500 gramos de peso. Las pruebas de función hepática y renal resultaron normales, y los resultados de las pruebas de detección de la vista, el cerebro, el corazón y los reflejos neonatales fueron positivos. Ante esta evolución positiva, se trasplantó al niño a su madre y se le aplicó el método canguro.
Al cabo de 80 días de tratamiento, el niño ya podía respirar por sí solo, bebía bien leche, unos 50 ml por comida, tenía buenos reflejos y pesaba 2.200 gramos.
El 23 de febrero, después de 93 días de tratamiento, cuidados y crianza, el bebé pesó 2.500 gramos, se amamantó bien, se encontraba en estado de salud estable y fue dado de alta del hospital.
Para minimizar el riesgo de parto prematuro y los riesgos que conlleva, los médicos recomiendan que las madres cuiden bien su embarazo, lleven una dieta equilibrada y razonable, y se realicen controles regulares según las indicaciones del médico para detectar y controlar oportunamente infecciones, presión arterial y otras enfermedades, y así evitar que el feto se vea afectado, aconsejó el Dr. Hau.
[anuncio_2]
Fuente: https://www.baogiaothong.vn/hanh-trinh-hoi-sinh-be-gai-sinh-non-chi-nang-550-gram-192240223154600163.htm








































































































Kommentar (0)