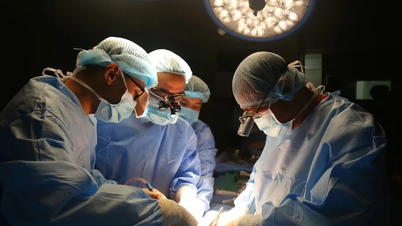
El 11 de marzo, el Dr. Pham Minh Tien, especialista del Departamento de Cirugía General del Hospital General Xuyen A, informó que, tras evaluar la lesión mediante tomografía computarizada y otras pruebas, se diagnosticó un carcinoma hepatocelular de 2 a 3 cm. Tras consultar con el paciente y obtener su consentimiento, se decidió realizar una cirugía laparoscópica para extirpar el segmento posterior del hígado donde se encontraba el tumor.
Debido a la dificultad de acceso a la parte del hígado con el tumor en el flanco derecho, los médicos optaron por realizar una cirugía laparoscópica con una pequeña incisión en el flanco inferior para extirpar el lóbulo posterior del hígado que contenía el tumor, preservando así la función hepática. Este método quirúrgico, mínimamente invasivo, permite una rápida recuperación del paciente. La mínima pérdida de sangre durante la cirugía reduce los riesgos, garantiza la estabilidad del paciente y acorta el tiempo de recuperación.
"Este paciente tenía antecedentes de hepatitis B y C, pero estaba bajo control y recibía tratamiento regularmente. Además, también se sometía a revisiones médicas generales periódicas, por lo que, afortunadamente, el tumor hepático se detectó cuando aún era pequeño, lo que facilitó mucho el tratamiento en comparación con los casos en que el tumor alcanzó un tamaño considerable", explicó el Dr. Tien.
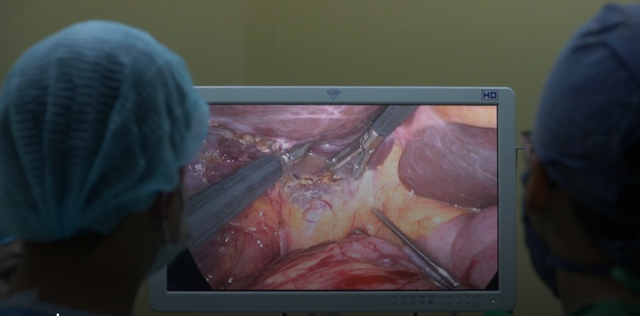
Imagen de una cirugía laparoscópica para extirpar un tumor hepático
FOTO: BSCC
Tras 7 días de cirugía, el paciente pudo comer y retomar sus actividades normales.
Según el Dr. Tien, los tumores hepáticos son una enfermedad latente; la mayoría de los pacientes la descubren cuando el tumor ya está muy avanzado. Por lo tanto, el Dr. Tien recomienda que los pacientes con factores de alto riesgo, como el consumo frecuente de alcohol o hepatitis B y C, se sometan a un examen general y una ecografía hepática cada 3 a 6 meses para detectar daño hepático precoz y permitir una intervención oportuna, lo que se traduce en una alta eficacia del tratamiento.







![[Foto] El primer ministro Pham Minh Chinh preside la segunda reunión del Comité Directivo sobre desarrollo económico privado.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/01/1762006716873_dsc-9145-jpg.webp)
































































































Kommentar (0)