8月13日朝、ベトドゥック病院のドゥオン・ドゥック・フン院長は報道陣に対し、ベトナムで心肺同時移植を受けた最初の女性患者はトラン・ニュー・Qさん(38歳)であると語った。
Qさんは心房中隔欠損症の既往歴があり、重度の肺高血圧症を患っていました。2011年にハノイ心臓病院で心房中隔欠損症にもかかわらず定期的なモニタリングを受けずに手術が中止され、薬物治療はわずか1年間しか受けていません。脳卒中の既往歴はありません。
ベトドゥック病院院長のドゥオン・ドゥック・フン医師が記者団に語った。
ベトドゥック病院心臓血管センター心臓血管・胸部外科副部長のファム・フー・ルー准教授によると、女性患者はアイゼンメンジャー症候群(不可逆性右室不全、重度の三尖弁逆流症/心房中隔欠損症の既往)と診断され入院、死亡の可能性は数日以内と推定され、心臓と肺の同時移植の適応があるとのこと。
「患者さんは何ヶ月も入院していました。臓器移植がなければ、おそらくこれが最後の入院になるだろうと思っていました」とドゥオン・ドゥック・フン医師は語った。
ある若者が脳死状態の臓器を提供したという情報が入ると、ベトドゥック病院の医師たちはすぐに緊急協議を開いた。「心臓と肺の移植が成功しなければ、他の2人の移植の機会も失われてしまうのではないかという疑問が多くの人から寄せられています」。この疑問に対し、ベトドゥック友好病院の院長は、病状の重い患者を優先的に臓器移植するという原則に基づき、患者を救うことを決意した。
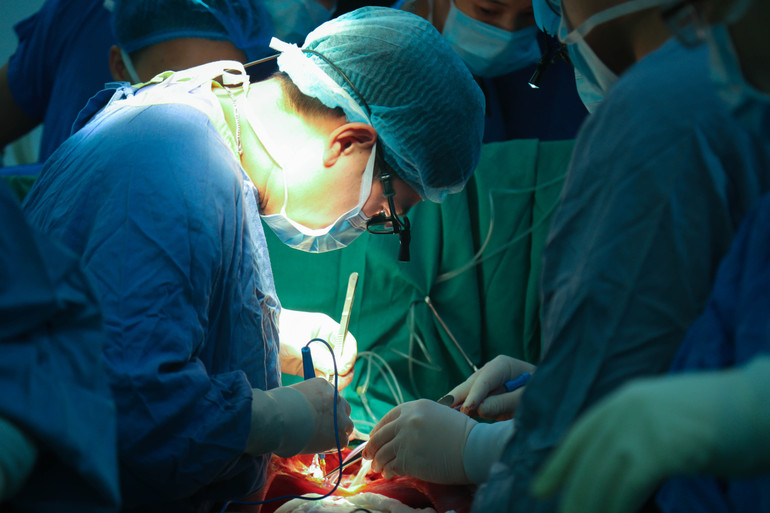
医師らは女性患者に心臓と肺のブロックを同時に移植している。
患者の栄養失調を治療する時間が十分になく、ドナーの肺はアキネトール・バウマニ菌に感染しており、レシピエントの胸部よりも大きかったにもかかわらず、医師たちはドナーの臓器が手に入り次第、移植手術を行うと決心した。
「改良された心肺同時移植技術を実行するには、心臓胸部医学、麻酔・蘇生、手術、リハビリテーション、栄養など、複数の専門分野の連携が不可欠であるため、私たちは専門分野間の協議を行いました」と呂准教授は述べた。
手術は7時間連続で続き、その間、ベトドゥック病院の専門家は体外循環システムを用いて心臓と肺を一時的に代替する必要がありました。心臓の機能を確保するため、肺水腫を引き起こす過剰な輸液を避け、麻酔の量を減らし、最先端の血行動態モニタリング機器を使用する必要がありました。
医師らは、適合するように両側肺切除も行い、吻合部の灌流を改善するために従来の気管ではなく2つの主気管支を接続し、手術中に柔軟な気管支鏡を使用して2つの主気管支吻合部を評価した。
肺移植後、患者は強力な免疫抑制剤を服用する必要がありますが、外部とつながっているため非常に感染しやすく、またドナーの肺がすでに多剤耐性A. Baummani菌に感染しているため、免疫抑制剤の投与量のバランスをとる必要があります(薬剤が耐性を低下させるため)。
ドゥオン・ドゥック・フン医師によると、これは極めて稀な症例であり、現在利用可能な最も高度な外科手術および蘇生技術を適用し、複数の専門分野の連携が必要となる。
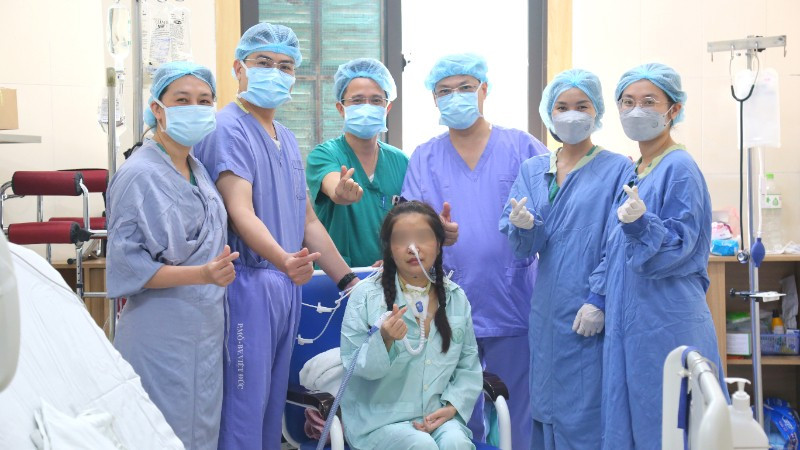
女性患者は順調に回復しています。
移植からちょうど24日が経過した現在も、女性患者は蘇生のためのモニタリングを受け続けています。「この24日間は、蘇生チームと外科医にとってストレスの多い日々でした。今日、チーム全員が安堵し、1~2週間後には患者さんの母親に赤ちゃんを、13歳の息子に母親を、そして患者さんの兄弟姉妹に健康な妹を与えることができることを大変嬉しく思っています。これは私たちにとって非常に嬉しいことです」とドゥオン・ドゥック・フン医師は述べました。
心肺同時移植の成功は、臓器移植、特に多臓器移植における大きな前進を示すだけでなく、ベトナムの医療チームの外科分野における専門知識を確固たるものにしました。この成果は、末期の心肺疾患の患者に新たな生命と治療の道を開きました。
「心肺移植の成功により、私たちは多臓器移植、特に心肺同時移植の分野において、ベトナムの赤い旗と黄色い星を掲げ続けることになりました。なぜなら、現在、心肺同時移植は非常に稀だからです。希少な臓器源と極めて複雑な技術が必要となるため、 世界では毎年、このような移植手術はわずか100件程度しか行われていません」とフン医師は述べた。
娘の回復の過程を見守った患者の母親、ヴー・ティ・ドゥックさん(65歳)は、声を詰まらせながらこう語りました。「移植手術を受ける前、娘は3ヶ月間入院していました。体力も衰え、車椅子に座り、自力で歩くこともできませんでした。手術室に入る娘を見送る時、私はただ手を上げて挨拶するしかありませんでした。何を言えばいいのか分からず、娘の移植が成功したのかどうかも分からず、涙を流していました。手術が成功した時は、一晩中眠れませんでした。今はとても興奮しています。手術を成功させ、家族に娘、母、妹を取り戻してくださった病院の医師の方々に心から感謝いたします。」
今後1~2週間以内に女性患者は退院する予定だ。
心肺移植は、患者の心臓と両肺を、適切なドナーから提供された健康な心臓と両肺に同時に置き換える高度な医療技術です。これは、他のあらゆる治療法が効かなくなった末期の心臓と肺の疾患を持つ患者にとって、最終的な治療法となります。
この手術には高度な技術、多くの専門分野の調整、そして特別な蘇生および術後ケアシステムが必要です。
洪医師は、希少な臓器源が必要であり、外科手術が複雑で、合併症のリスクが高いことから、世界において心肺移植はほとんど行われておらず、他のすべての治療法が効果を発揮しなくなった、心臓病と末期肺疾患が同時に発症した症例に適応されると語った。
一般的な状況としては、アイゼンメンジャー型肺高血圧症を伴う複雑な先天性心疾患、不可逆的な右心不全を引き起こした重度の肺高血圧症、または不可逆的な左心疾患を伴う末期肺疾患などがあります。
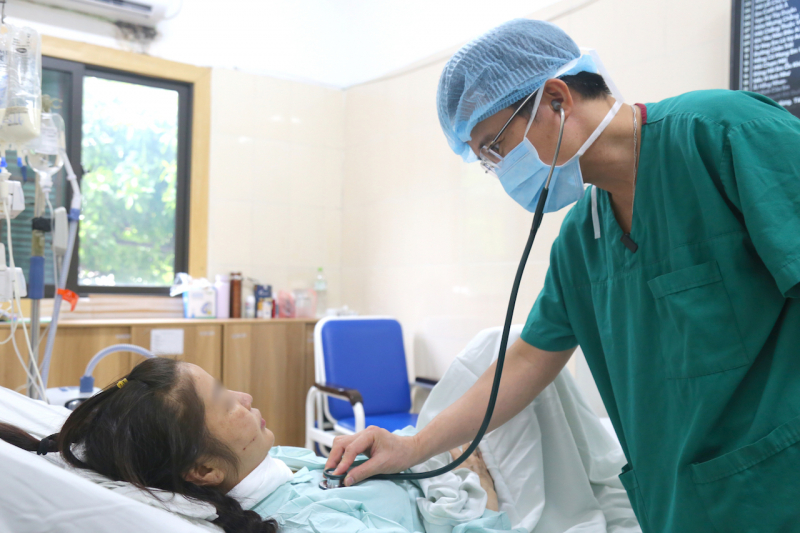
心臓血管・胸部集中治療部門の責任者であるファム・ティエン・クアン医師が患者を診察しています。
希少な臓器源と極めて複雑な技術が必要となるため、このような移植手術は世界中で毎年約 100 件しか実施されていません。
ベトドゥック病院の医師によると、英国における心肺同時移植の成功率は、世界の主要なセンターでは90日時点で約85%、1年時点で72%です。米国では、スタンフォード・ヘルスケアなどの先進的なセンターで1年生存率が90%近くに達し、全国平均を上回っています。多くの国際報告書によると、移植後の5年生存率は現在約60%であり、この方法が患者の生活の質を延長し向上させる上で有効であることが示されています。
2025年、ベトドゥック病院は脳死ドナーからの臓器摘出および移植件数を過去最多に記録した。
2023年末以降、特に2025年には脳死ドナーの数が急増しました。2024年8月から2025年8月にかけて、当院は50件以上の重症外傷性脳損傷患者から臓器提供の同意を得て動員し、34名の脳死ドナーから多臓器摘出手術を実施しました。
特に、病院では、心臓、肝臓、腎臓、さらには同時に 2 つの臓器(心臓と肝臓の同時移植、心臓と肺の同時移植、肝臓と腎臓の同時移植)の移植を受ける患者に一連の移植を行うために、脳死ドナーから複数の臓器を摘出した週もありました。
2025年8月12日現在、ベトドゥック病院では生体および脳死ドナーからの臓器移植が2,478件(心臓、肺、肝臓、腎臓移植を含む)行われており、そのうち心臓移植は109件、肺移植は8件、脳死ドナーからの肝臓移植は144件、生体ドナーからの肝臓移植は25件、生体腎移植は1,960件、脳死ドナーからの腎移植は232件となっている。
同病院における脳死後の臓器・組織の提供件数は2025年8月12日までに150件。
同病院では、過去1年間(2024年8月から2025年8月)に脳死状態での臓器提供に同意した症例が過去最多となり、蘇生・脳死診断後の多臓器摘出症例数も過去最多となった。
出典: https://cand.com.vn/y-te/lan-dau-tien-viet-nam-ghep-thanh-cong-dong-thoi-tim-phoi-cho-nguoi-benh-suy-da-tang-i777876/





























![[写真] ビンカン橋ホーチミン市は完成に向けて準備万端](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/14/b0dcfb8ba9374bd9bc29f26e6814cee2)
![[写真] ベトナムとキューバの特別な連帯関係](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/15/5f06c789ab1647c384ccb78b222ad18e)



































![[写真] ルオン・クオン大統領がケイヨ・ノルヴァント駐ベトナムフィンランド大使と会見](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/8/15/9787f940853c45d39e9d26b6d6827710)
































コメント (0)