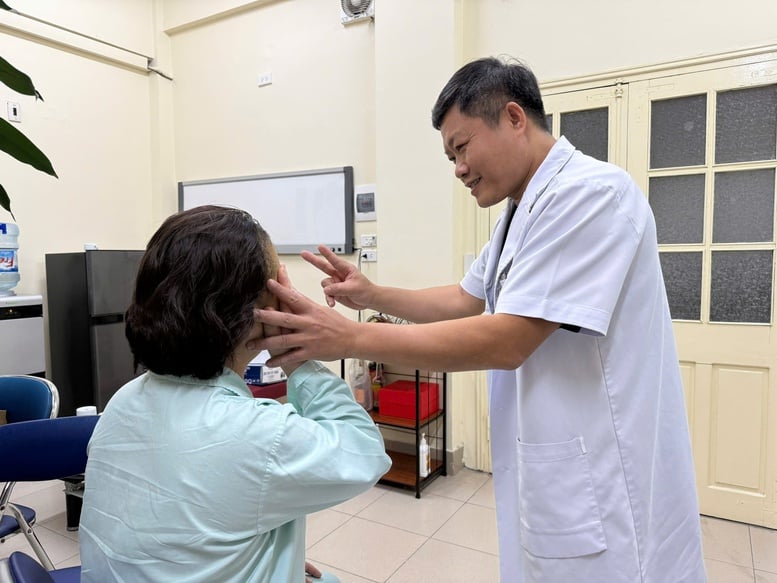
អ្នកជំងឺបានត្រឡប់មកពិនិត្យសុខភាពវិញ 2 សប្តាហ៍បន្ទាប់ពីការវះកាត់ ជាមួយនឹងសុខភាពប្រសើរឡើងយ៉ាងខ្លាំង - រូបថត៖ VGP/HM
ពីក្តីបារម្ភរបស់វេជ្ជបណ្ឌិត… ដល់ករណីជោគជ័យ
ថ្មីៗនេះ វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យមិត្តភាព Viet Duc បានអនុវត្តវិធីសាស្រ្តវះកាត់រួមបញ្ចូលគ្នានៃការវះកាត់ច្រមុះ និងការវះកាត់មីក្រូវះកាត់សម្រាប់អ្នកជំងឺស្ត្រីអាយុ 55 ឆ្នាំនៅ ទីក្រុងហាណូយ ។ មុននោះ អ្នកជំងឺមានភ្នែកខ្សោយ និងឈឺជើងជាយូរ។
នៅពេលពិនិត្យ អ្នកជំងឺត្រូវបានគេរកឃើញថា មានដុំសាច់មហារីកក្រពេញភីតូរីស ភ្នែកខាងឆ្វេងងងឹត គ្មានពន្លឺ ភ្នែកខាងស្តាំអាចមើលឃើញ 3/10 ។ អ្នកជំងឺបានទទួលការវះកាត់ចំនួន 2 ដងក្នុងឆ្នាំ 2021 និង 2023 ទោះបីជាភ្នែកអាចមើលឃើញកាន់តែច្បាស់បន្តិចក៏ដោយ ប៉ុន្តែជំងឺនេះបានកើតមានឡើងវិញជាច្រើនដង។
កាលពីពីរសប្តាហ៍មុន អ្នកជំងឺត្រូវបានគ្រោងធ្វើការវះកាត់ដោយរួមបញ្ចូលគ្នានូវបច្ចេកទេសវះកាត់ចំនួនពីរគឺ ការវះកាត់តាមច្រមុះ និងការវះកាត់មីក្រូវះកាត់នៅមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក។
ចែករំលែកជាមួយអ្នកសារព័ត៌មាន អ្នកជំងឺបាននិយាយថា មុខរបួសវះកាត់របស់នាងស្ងួតលឿនមិនធ្លាយ ការយល់ដឹងរបស់នាងក៏ល្អ និងលឿនជាងការវះកាត់មុនៗ ជាពិសេសការមើលឃើញរបស់នាងបានប្រសើរឡើងគួរឱ្យកត់សម្គាល់ ហើយជើងរបស់នាងក៏លែងឈឺដែរ។
ថ្លែងទៅកាន់អ្នកសារព័ត៌មាន លោកវេជ្ជបណ្ឌិត Nguyen Duy Tuyen ប្រធាននាយកដ្ឋានវះកាត់ប្រសាទទី២ មន្ទីរពេទ្យមិត្តភាព Viet Duc បាននិយាយថា ពីមុនអ្នកជំងឺនេះត្រូវបានវះកាត់ពីរដងដោយប្រើបច្ចេកទេសតែមួយ ពោលគឺការកាត់ចុង ឬបើកទ្វារមាស។ ទោះបីជាយ៉ាងណាក៏ដោយ នៅក្នុងករណីនៃដុំសាច់កោសិកា pituitary ដ៏ធំ នៅពេលដែលអនុវត្តវិធីមួយក្នុងចំណោមបច្ចេកទេសទាំងពីរនេះ អ្នកជំងឺតែងតែធូរស្បើយ ហើយត្រូវទទួលការវះកាត់ម្តងទៀត។
"អ្នកជំងឺនេះគ្រាន់តែជាអ្នកជំងឺម្នាក់ក្នុងចំណោមអ្នកជំងឺជាច្រើនដែលមានក្រពេញ pituitary adenomas ដ៏ធំដែលបានធូរស្បើយច្រើនដង។ ដូច្នេះហើយ យើងតែងតែឆ្ងល់ថាតើធ្វើដូចម្តេចដើម្បីកាត់បន្ថយការធូរស្បើយរបស់អ្នកជំងឺ។ ត្រឹមខែមេសា ឆ្នាំ 2025 ជាលើកដំបូង យើងរួមបញ្ចូលគ្នានូវបច្ចេកទេសទាំងពីរនេះដោយជោគជ័យក្នុងពេលតែមួយដើម្បីព្យាបាលអ្នកជំងឺដែលមាន pituitary adenomas ដ៏ធំដែលបណ្តាលឱ្យមានការចុះខ្សោយនៃការមើលឃើញធ្ងន់ធ្ងរ។"
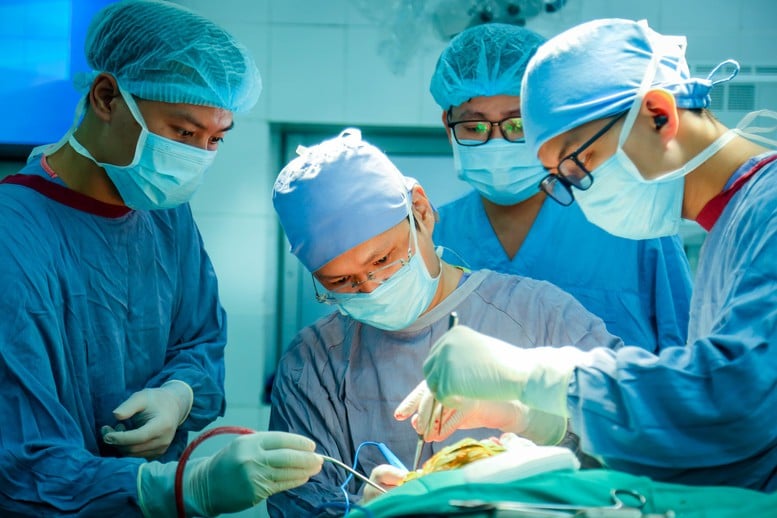
ការរួមបញ្ចូលគ្នានៃ "ការវះកាត់ធំ" ពីរក្នុងពេលតែមួយដើម្បីកាត់បន្ថយផលវិបាកសម្រាប់អ្នកជំងឺ - រូបថត: VGP/GM
ការរួមបញ្ចូលគ្នាក្នុងពេលដំណាលគ្នានៃ "ការវះកាត់ធំពីរ"
យោងតាមលោកបណ្ឌិត Nguyen Duy Tuyen វិធីសាស្រ្តនៃការរួមបញ្ចូលគ្នារវាងបច្ចេកទេសទាំងពីរនេះត្រូវបានអនុវត្តនៅលើ ពិភពលោក អស់រយៈពេលជាងដប់ឆ្នាំមកហើយ។ ការសិក្សាប្រៀបធៀបជាមួយនឹងការគ្រប់គ្រងក្នុងប្រទេសចិនក្នុងខែមេសា ឆ្នាំ 2024 ដែលជាប្រទេសដែលមានអ្នកជំងឺច្រើនប្រើវិធីសាស្ត្រនេះ បានបង្ហាញថាក្នុងចំណោមអ្នកជំងឺសរុបចំនួន 647 នាក់ដែលមានដុំសាច់ក្នុងក្រពេញភីតូរីស អ្នកជំងឺ 41 នាក់បានជ្រើសរើសបញ្ចូលគ្នានូវបច្ចេកទេសទាំងពីរ (ការថតច្រមុះ និងការវះកាត់បើក)។ អ្នកជំងឺដែលនៅសេសសល់ត្រូវបានព្យាបាលដោយប្រើបច្ចេកទេសមួយក្នុងចំណោមបច្ចេកទេសពីរគឺការថតតាមច្រមុះ ឬការកាត់ស្បែកបើកចំហ។
អ្នកជំងឺដែលបានប្រើការរួមបញ្ចូលគ្នានៃការវះកាត់ endoscopic តាមរយៈច្រមុះ (តាមរយៈ sphenoid sinus) និង microsurgical craniotomy បានជាសះស្បើយយ៉ាងឆាប់រហ័ស មានផលវិបាកតិចជាង និងមានភាពប្រសើរឡើងគួរឱ្យកត់សម្គាល់។ ជាពិសេស អត្រានៃអ្នកជំងឺដែលជួបប្រទះផលវិបាកដែលគំរាមកំហែងដល់អាយុជីវិតគឺទាបជាងបីដងក្នុងក្រុមដែលបានព្យាបាលដោយមិនរួមបញ្ចូលគ្នានូវបច្ចេកទេសទាំងពីរនេះ; សមត្ថភាពក្នុងការស្តារចក្ខុវិស័យគឺខ្ពស់ណាស់។ ជាពិសេស លទ្ធភាពនៃអ្នកជំងឺដែលទាមទារឱ្យមានការវះកាត់ឡើងវិញមានកម្រិតទាបណាស់។
នៅវៀតណាម មន្ទីរពេទ្យមិត្តភាព Viet Duc គឺជាអង្គភាពដំបូងគេដែលរួមបញ្ចូលគ្នានូវបច្ចេកទេសទាំងពីរនេះដោយជោគជ័យ។
ចាប់តាំងពីខែមេសា ឆ្នាំ 2025 អ្នកជំងឺ 6 នាក់ត្រូវបានព្យាបាលដោយវិធីសាស្ត្រនេះ។ ក្នុងចំណោមនោះ 1 ករណីតម្រូវឱ្យព្យាបាលរយៈពេលយូរចំពោះបញ្ហាក្រពេញភីតូរីស 5 ករណីទៀតបានជាសះស្បើយជាសះស្បើយ ជាពិសេសការមើលឃើញ។
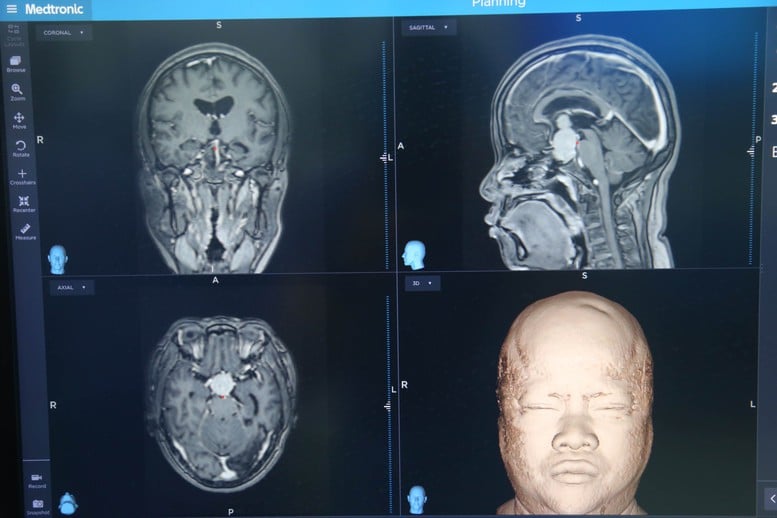
រូបភាពនៃដុំសាច់មហារីក Pituitary ដ៏ធំនៅក្នុងអ្នកជំងឺ - រូបថត: VGP/TM
ជម្រើសល្អបំផុតសម្រាប់អ្នកជំងឺ
បច្ចុប្បន្ននេះ វិធីសាស្រ្តរួមបញ្ចូលគ្នានេះគឺជាជម្រើសដែលពេញចិត្តសម្រាប់ការធ្វើអន្តរាគមន៍ក្នុងការព្យាបាលដុំសាច់មហារីកក្រពេញភីតូរីសដ៏ធំ (ជាធម្មតា 4cm ឬធំជាងនេះក្នុងវិមាត្រមួយ ឬ 10 cm3 ឬធំជាងនេះក្នុងបរិមាណ) ការព្យាបាលដុំសាច់ដែលរាតត្បាតនៅជុំវិញតំបន់ និងករណីនៃការកើតឡើងម្តងទៀត។
យោងតាមលោកវេជ្ជបណ្ឌិត Nguyen Duy Tuyen អ្វីដែលពិបាកបំផុតអំពីវិធីសាស្ត្រនេះគឺការចុះសម្រុងគ្នា ភាពប៉ិនប្រសប់ និងចង្វាក់ក្នុងពេលដំណាលគ្នារវាងក្រុមគ្រូពេទ្យនៃក្រុមវះកាត់ទាំងពីរ រួមទាំងការវះកាត់តាមច្រមុះ និងមីក្រូវះកាត់លលាដ៍ក្បាល។
លោកវេជ្ជបណ្ឌិត Nguyen Duy Tuyen បានចែករំលែកថា "នោះគឺក្រុមមួយនឹងធ្វើប្រតិបត្តិការពីផ្នែកខាងលើនៃលលាដ៍ក្បាលចុះក្រោម ហើយក្រុមមួយទៀតនឹងធ្វើការវះកាត់ដោយចុងច្រមុះឡើងលើ។ ក្រុមទាំងពីរត្រូវតែសម្របសម្រួលយ៉ាងរលូន និងចុះសម្រុងគ្នា"។
ដោយសារតែការវះកាត់រួមបញ្ចូលគ្នានៃវិធីសាស្រ្ត 2 ត្រូវតែមាន 2 ក្រុមនៃគ្រូពេទ្យដែលមានបទពិសោធន៍។ ដើម្បី "បង្កើត" ក្រុមដ៏ទូលំទូលាយមួយ រួមមានទាំងការវះកាត់ខ្នាតតូច និងការវះកាត់ យើងត្រូវរៀបចំយ៉ាងប្រុងប្រយ័ត្នពីឧបករណ៍ រហូតដល់ធនធានមនុស្សដែលមានបទពិសោធន៍។ ជាមួយនឹងវិធីសាស្រ្តនេះ វាមិនត្រឹមតែជាការសម្របសម្រួលរវាងក្រុមឯកទេសប៉ុណ្ណោះទេ ប៉ុន្តែវាក៏ជាការរួមបញ្ចូលគ្នានៃបច្ចេកទេសវះកាត់ធំៗចំនួន 2 ក្នុងពេលតែមួយផងដែរ។
ទោះជាយ៉ាងណាក៏ដោយ នៅពេលធ្វើការវះកាត់រួមបញ្ចូលគ្នាដោយប្រើវិធីពីរយ៉ាង អ្នកជំងឺមានហានិភ័យនៃការលេចធ្លាយសារធាតុរាវខួរឆ្អឹងខ្នងតាមច្រមុះដោយសារតែការវះកាត់ទាំងពីរដែលទាក់ទងគ្នាទៅវិញទៅមក។ ដូច្នេះ ការបិទស្នាមវះកាត់គឺមានសារៈសំខាន់ណាស់។ ការដកដុំសាច់ចេញ ខណៈពេលដែលរក្សាមុខងារ ក៏ជាបញ្ហាពិសេសមួយ ដែលចាំបាច់ត្រូវគិតទុកជាមុន ជាពិសេសចំពោះដុំសាច់ធំ ដែលរាតត្បាតខ្លាំង។
អ្វីដែលពិសេសនោះគឺនៅពេលដាក់ពង្រាយស្របគ្នា បច្ចេកទេសទាំងពីរនេះបំពេញគ្នាបានយ៉ាងខ្លាំង។ ចំណុចពិការភ្នែកដែលបច្ចេកទេស endoscopic មិនអាចមើលឃើញ នឹងត្រូវបានយកឈ្នះដោយបច្ចេកទេសវះកាត់កែឆ្នៃ transcranial ។ ឬក្នុងករណីដែលដុំសាច់រាលដាលដល់មូលដ្ឋាននៃលលាដ៍ក្បាល ការថតឆ្លុះគឺល្អជាងបច្ចេកទេសវះកាត់មីក្រូ។
កាលពីមុន អ្នកជំងឺដែលមានដុំសាច់មហារីកកោសិកាយក្សត្រូវបានព្យាបាលដោយវិធីសាស្ត្របុរាណ។ ទីមួយ ការវះកាត់ដុំសាច់ក្នុងក្រពេញភីតូរីស ត្រូវបានអនុវត្តតាមរយៈលលាដ៍ក្បាល។ ប្រហែល 20 ឆ្នាំមុនអ្នកជំងឺទាំងនេះបានចាប់ផ្តើមធ្វើការវះកាត់តាមច្រមុះ (តាមរយៈប្រហោងឆ្អឹង) ។ បន្ទាប់មក វិធីសាស្ត្រដាក់បញ្ចូលក្នុងការវះកាត់ និងវិធីសាស្ត្រ endoscopic បានចាប់ផ្តើមប្រើប្រាស់។ ទោះជាយ៉ាងណាក៏ដោយ ការវះកាត់ចុងច្រមុះ ជារឿយៗស័ក្តិសមសម្រាប់ដុំសាច់តូចៗ ដែលមានទីតាំងនៅក្នុងក្រពេញភីតូរីស។
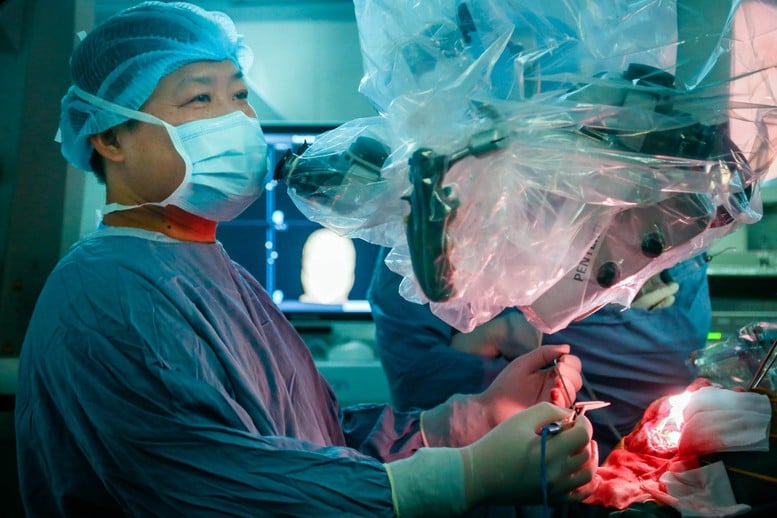
ការរួមបញ្ចូលគ្នាដ៏ល្អឥតខ្ចោះនៃក្រុមវះកាត់ដែលមានបទពិសោធន៍ពីរនៃមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក - រូបថត៖ VGP/HM
អះអាងគុណភាព ថែទាំសុខភាព វៀតណាមឈានដល់ស្តង់ដារអន្តរជាតិ
យោងតាមវេជ្ជបណ្ឌិត Nguyen Duy Tuyen ដុំសាច់ក្នុងក្រពេញភីតូរីសជាធម្មតាមានលក្ខណៈស្លូតបូត ប៉ុន្តែជារឿយៗកើតឡើងវិញ។ វិធីសាស្ត្ររួមបញ្ចូលគ្នានេះបានបើកឱកាសព្យាបាលថ្មីសម្រាប់អ្នកជំងឺដែលមានដុំសាច់មហារីកក្រពេញភីតូរីស។ អត្ថប្រយោជន៍ដ៏ធំបំផុតនៃវិធីសាស្រ្តនេះគឺដើម្បីកាត់បន្ថយការកើតឡើងវិញ កាត់បន្ថយផលវិបាក និងធ្វើអោយប្រសើរឡើងនូវចក្ខុវិស័យសម្រាប់អ្នកជំងឺ។
ដុំសាច់ក្នុងក្រពេញភីតូរីស ចែកចេញជាពីរក្រុម៖ សម្ងាត់ ឬមិនសម្ងាត់។ សម្រាប់ក្រុម secretory អ្នកជំងឺតែងតែរកឃើញជំងឺនេះមុននេះ ដោយសារតែការផ្លាស់ប្តូរអ័រម៉ូន។ អ្នកជំងឺមានការខូចទ្រង់ទ្រាយ និងរោគសញ្ញាដែលអាចសម្គាល់បានយ៉ាងងាយ ដូចជាអវយវៈធំ ការបំបៅកូនដោយឯកឯង ជម្ងឺអាម៉ូញាក់ជាដើម។
ជាមួយនឹងដុំសាច់ដែលមិនលាក់កំបាំង មានន័យថាពួកគេមិនបញ្ចេញអរម៉ូនណាមួយទេ រាងកាយរបស់អ្នកជំងឺមិនមានអារម្មណ៍ផ្លាស់ប្តូរអ្វីនោះទេ។ អ្នកជំងឺទៅជួបគ្រូពេទ្យតែពេលដែលពួកគេមានភាពមិនច្បាស់។ នេះក៏ពន្យល់ផងដែរពីមូលហេតុដែលអ្នកជំងឺភាគច្រើនដែលមានដុំសាច់មហារីកក្រពេញភីតូរីសមិនមានការសម្ងាត់មានដុំសាច់ធំ ហើយអ្នកជំងឺតែងតែមកមន្ទីរពេទ្យយឺត។
រហូតមកដល់ពេលនេះ មូលហេតុនៃដុំសាច់ក្នុងក្រពេញភីតូរីស នៅមិនទាន់ដឹងច្បាស់នៅឡើយទេ។
ការរួមបញ្ចូលគ្នាដ៏ជោគជ័យនៃការវះកាត់ធំៗចំនួនពីរ ដែលប្រដូចទៅនឹង "ការវះកាត់ធំពីរ" ក្នុងពេលដំណាលគ្នាលើអ្នកជំងឺនៅមន្ទីរពេទ្យមិត្តភាព Viet Duc គឺជាភស្តុតាងបន្ថែមទៀតថា គុណភាពនៃធនធានមនុស្សផ្នែកវេជ្ជសាស្រ្តរបស់វៀតណាមកាន់តែមានឯកទេស វិធីសាស្ត្រ និងឈានដល់ស្តង់ដារអន្តរជាតិ។
ហៀនមិញ
ប្រភព៖ https://baochinhphu.vn/lan-dau-tien-cat-bo-u-tuyen-yen-bang-2-cuoc-dai-phau-cung-luc-102251029114143529.htm


![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh បានដឹកនាំកិច្ចប្រជុំមួយដើម្បីវាយតម្លៃប្រតិបត្តិការនៃគំរូរដ្ឋាភិបាលមូលដ្ឋានពីរកម្រិត។](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761751710674_dsc-7999-jpg.webp)

![[រូបថត] Hue: នៅខាងក្នុងផ្ទះបាយដែលផ្តល់អាហាររាប់ពាន់មុខក្នុងមួយថ្ងៃដល់ប្រជាជននៅតំបន់ទឹកជំនន់](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761738508516_bepcomhue-jpg.webp)
![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh បានដឹកនាំកិច្ចប្រជុំដើម្បីពិភាក្សាអំពីដំណោះស្រាយដើម្បីជំនះផលវិបាកនៃទឹកជំនន់នៅខេត្តភាគកណ្តាល។](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761716305524_dsc-7735-jpg.webp)
![[រូបថត] សេចក្តីស្រឡាញ់របស់មនុស្សក្នុងទឹកជំនន់នៅ Hue](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761740905727_4125427122470875256-2-jpg.webp)
































































![[ផ្សាយផ្ទាល់] Concert Ha Long 2025: "Heritage Spirit - Brightening the Future"](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/29/1761743605124_g-anh-sang-am-thanh-hoanh-trang-cua-chuong-trinh-mang-den-trai-nghiem-dang-nho-cho-du-khach-22450328-17617424836781829598445-93-0-733-1024-crop-1761742492749383512980.jpeg)





























Kommentar (0)