ພາຍຫຼັງເກືອບ 6 ປີ, ໂຮງໝໍທົ່ວປະເທດ Tam Anh ໄດ້ຊ່ວຍເຫຼືອເດັກນ້ອຍທີ່ເປັນພະຍາດນີ້ເກືອບ 1 ພັນຄົນ. ຜ່າຕັດຮັກສາລູກໃນທ້ອງດ້ວຍການຖ່າຍທອດເລືອດໃນມົດລູກຍັງເປັນເຕັກນິກທີ່ຍາກໃນ ໂລກ , ແຕ່ບັນດາທ່ານໝໍຢູ່ໂຮງໝໍທົ່ວໄປ ດ່າມແອງ ໄດ້ຊ່ຽວຊານຢ່າງຄົບຖ້ວນ, ຍົກສູງອັດຕາຄວາມສຳເລັດໄດ້ກວ່າ 90% ແລະ ເປັນກຽດໄດ້ຮັບນາມມະຍົດເປັນໜຶ່ງໃນສູນຢາປົວພະຍາດເດັກໃນ ໂລກ.

ເດັກນ້ອຍໄດ້ຮັບຄວາມລອດແລະເກີດມາມີສຸຂະພາບດີຍ້ອນການຜ່າຕັດເອົາເລືອດຄູ່ແຝດຢູ່ໃນມົດລູກ.
ກໍລະນີການໂອນຄູ່ແຝດທາງປະຫວັດສາດ
ໃນຕົ້ນປີ 2018, ນາງ ໂຮ່ທິຮ່ວາຈ່າງ (ອາຍຸ 28 ປີ, ຈາກ ເມືອງ ງ່າອານ ) ໄດ້ຖືພາລູກແຝດ 17 ອາທິດ ແລະ ໄດ້ຮັບການພົບເຫັນວ່າມີພະຍາດຕິດແປດລູກແຝດເປັນລູກແຝດ. fetus ຫນຶ່ງເກືອບບໍ່ມີນ້ໍາ amniotic, ອີກອັນຫນຶ່ງມີ polyhydramnios ແລະຫົວໃຈລົ້ມເຫຼວ, ຂະຫນາດຫົວໃຈຂະຫນາດໃຫຍ່, pericardial effusion, ແລະ stenosis pulmonary artery. ການຄາດຄະເນສໍາລັບທັງສອງ fetuses ແມ່ນບໍ່ດີຫຼາຍ.
ໃນຖານະທີ່ເປັນຫມໍຜ່າຕັດ, Trang ເຂົ້າໃຈດີກ່ວາທຸກຄົນວ່າຊີວິດຂອງລູກສອງຄົນຂອງນາງຖືກຫ້ອຍດ້ວຍເສັ້ນດ້າຍ. ເຖິງວ່ານາງມີຄວາມຫວັງພຽງ 1% ກໍ່ຕາມ, ແຕ່ທ່ານນາງ Trang ຍັງຊອກຫາຄວາມຊ່ວຍເຫຼືອຈາກທ່ານໝໍ Dinh Thi Hien Le, ໂຮງໝໍທົ່ວປະເທດ Tam Anh, ແມ່ນໝໍຜ່ານຜ່ານຂັ້ນຕົ້ນ ແລະ ຄູອາຈານຂອງບັນດາໝໍຜ່ານຜ່ານຄື ແຂວງ Trang.
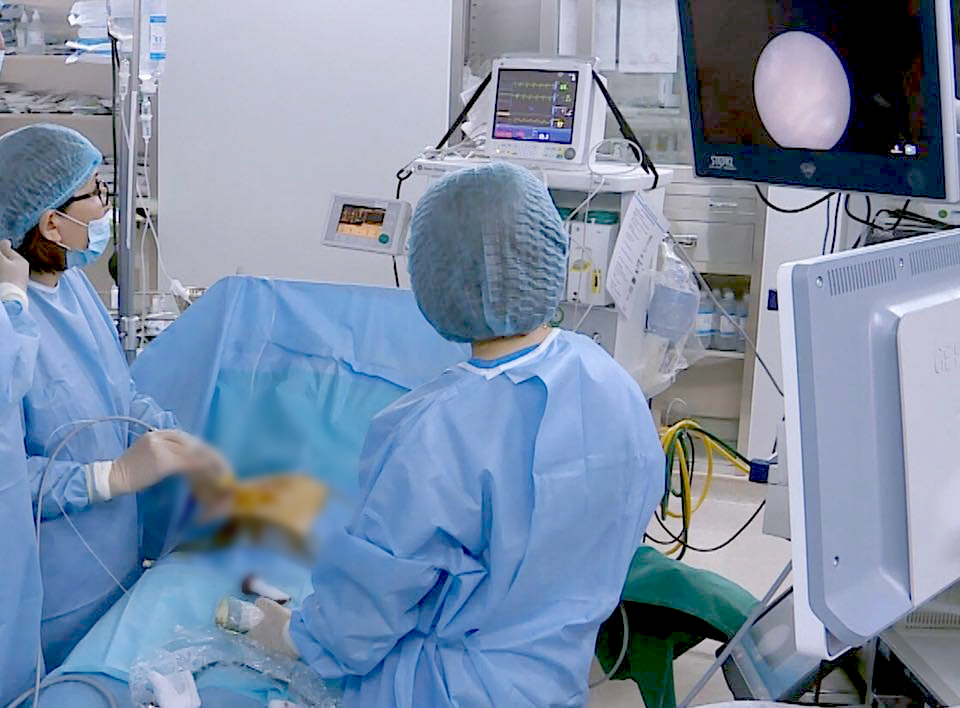
ທ່ານໝໍ ດິງທິຮ່ຽນເລ, ທ່ານໝໍອາວຸໂສຂອງສູນຜ່າຕັດຍະກຳແລະນິຕິກຳ, ໂຮງໝໍສາລະມັນ Tam Anh , ຮ່າໂນ້ຍ , ໄດ້ເຮັດການກວດສຸຂະພາບໃຫ້ທ່ານນາງ Huyen Trang ກ່ອນຈະຜ່າຕັດ.
"ເປັນສິ່ງທ້າທາຍ, ພວກເຮົາພຽງແຕ່ໄດ້ຮັບການຕິດຕັ້ງອຸປະກອນທີ່ທັນສະໄຫມທີ່ສຸດສໍາລັບການຜ່າຕັດທໍ່ຝາແຝດ, ແລະທ່ານຫມໍໄດ້ກັບຄືນມາຈາກການຝຶກອົບຮົມຢ່າງເຂັ້ມງວດໃນປະເທດຝຣັ່ງ, ແຕ່ທ່ານບໍ່ຄາດວ່າກໍລະນີທໍາອິດຈະມີຄວາມຫຍຸ້ງຍາກຫຼາຍ," ທ່ານດຣ Hien Le ຈື່.
ຜົນຂອງການກວດ ແລະ ultrasound ພົບວ່າ fetuses 2 ຄົນມີຂະໜາດໃຫຍ່, ນ້ຳ amniotic ບໍ່ຊັດເຈນ, ເສັ້ນເລືອດຂອດໃຫຍ່, ແລະ ສະໜາມຜ່າຕັດແມ່ນແຄບ. placenta ກວມເອົາພື້ນຜິວດ້ານຫນ້າທັງຫມົດ, ຂັດຂວາງທາງເຂົ້າປົກກະຕິຂອງ endoscope. ໂດຍສະເພາະ, endoscope ຕ້ອງ "ເຂົ້າໄປໃນ" ຊ່ອງຄ້ໍາ amniotic ໂດຍຜ່ານເສັ້ນທາງພຽງແຕ່ປະມານ 1 ມມ. ຖ້າທາງເຂົ້າທີ່ຖືກຕ້ອງບໍ່ໄດ້ຖືກເລືອກຢ່າງລະມັດລະວັງ, ມັນສາມາດແຕະໃສ່ເສັ້ນເລືອດທັງສາມດ້ານ. ຖ້າການຜ່າຕັດບໍ່ສໍາເລັດ, ທັງສາມແມ່ແລະເດັກນ້ອຍສາມາດເສຍຊີວິດທັນທີຢູ່ໃນຕາຕະລາງປະຕິບັດງານ.
"ຢູ່ຂ້າງຫນ້າຂ້ອຍມີສາມຊີວິດຢູ່ໃນມືຂອງຂ້ອຍ. ຄວາມສ່ຽງໃນຕາຕະລາງປະຕິບັດງານແມ່ນເປັນສິ່ງທີ່ບໍ່ມີທ່ານຫມໍສາມາດກ້າທີ່ຈະຫມັ້ນສັນຍາໄດ້. ໃນຖານະເປັນຜູ້ບຸກເບີກໃນເວລາທີ່ບໍ່ມີຜູ້ສະຫນັບສະຫນູນຫຼາຍ, ຂ້ອຍຢູ່ພາຍໃຕ້ຄວາມກົດດັນຢ່າງຫຼວງຫຼາຍ," ທ່ານດຣ Hien Le ກ່າວ.
ເສັ້ນທາງຜ່າຕັດປົກກະຕິໄດ້ຖືກອຸດຕັນດ້ວຍ placenta, ທ່ານ ໝໍ ຮຽວເລີ ໄດ້ຕັດສິນໃຈເລືອກທາງເຂົ້າພິເສດເພື່ອເຂົ້າເຖິງເສັ້ນເລືອດທີ່ໄປບຳລຸງລ້ຽງລູກໃນທ້ອງ ແລະ ຕ້ອງໄດ້ຜ່າຕັດຢູ່ໃນທ່າທີ່ຫົວເຂົ່າເພື່ອຊອກຫາທ່າທີ່ເໝາະສົມໃສ່ເຄື່ອງມືເພື່ອສາມາດສັງເກດໄດ້ຊັດເຈນທີ່ສຸດ. ພາຍຫຼັງການສຳຫຼວດຫຼາຍກວ່າ 1 ນາທີ, ກ້ອງ endoscope ໄດ້ເຂົ້າໄປໃນຖົງນ້ຳບີ, ສັງເກດເສັ້ນເລືອດທັງໝົດ ແລະ ດຳເນີນການຕັດ ແລະ ບາດແຜຂອງເສັ້ນເລືອດທີ່ເຊື່ອມຕໍ່ fetuses ທັງສອງ, ປ້ອງກັນການເກີດເລືອດຄູ່ແຝດໄດ້ສຳເລັດ, ທ່ານ ດຣ ຮີ່ນເລີ ແລະ ທີມງານໄດ້ລະເບີດອອກມາຢ່າງມີຄວາມສຸກ.
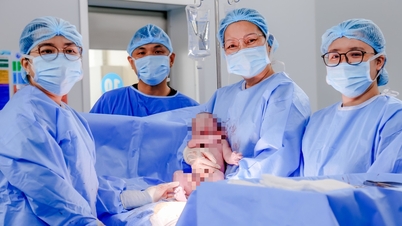
ເວລາ 1:30 ໂມງ ໃນວັນທີ 18 ກໍລະກົດ 2018, ສີ່ເດືອນຫຼັງຈາກການຜ່າຕັດ, ຄອບຄົວຂອງ Trang ໄດ້ຕ້ອນຮັບເດັກຊາຍທີ່ມີສຸຂະພາບດີສອງຄົນໄປສູ່ໂລກດ້ວຍຄວາມສຸກອັນລົ້ນເຫຼືອ, ສິ້ນສຸດການເດີນທາງຖືພາ 36 ອາທິດທີ່ເຕັມໄປດ້ວຍຄວາມລໍາບາກແລະຄວາມຫຍຸ້ງຍາກຫຼາຍ.
ຜົນສຳເລັດຂອງການຜ່າຕັດຖ່າຍຝາແຝດຄັ້ງທຳອິດ ໂດຍທ່ານໝໍຮ່ຽນເລີ ແລະ ເພື່ອນຮ່ວມງານຢູ່ໂຮງໝໍທົ່ວໄປ Tam Anh, ຮ່າໂນ້ຍ ບໍ່ພຽງແຕ່ນຳມາເຊິ່ງຄວາມໂຊກດີໃຫ້ແກ່ທ່ານນາງ Trang ແລະ ລູກ 3 ຄົນເທົ່ານັ້ນ, ຫາກຍັງນຳມາເຊິ່ງຄວາມຫວັງໃຫ້ແກ່ກໍລະນີຖ່າຍເທຝາແຝດນັບພັນຄົນທີ່ສາມາດປິ່ນປົວໄດ້ຢ່າງຖືກຕ້ອງຢູ່ ຫວຽດນາມ ໂດຍບໍ່ຕ້ອງໄປປິ່ນປົວຢູ່ຕ່າງປະເທດ, ພ້ອມທັງເປີດໜ້າທຳອິດປະຫວັດສາດໃຫ້ແກ່ຂະແໜງຢາປົວພະຍາດເດັກໃນທ້ອງຂອງ ຫວຽດນາມ. ກໍລະນີດັ່ງກ່າວໄດ້ຖືກພິມເຜີຍແຜ່ໂດຍທ່ານຫມໍ Hien Le ໃນວາລະສານທີ່ມີຊື່ສຽງຂອງ Obstetrics ໃນໂລກ.

ເດືອນ ມີນາ 2018, ອາຈານ-ໝໍ ດິງທິຮ່ຽນເລີ ໄດ້ຜ່າຕັດເລືອດຝາແຝດເປັນຄັ້ງທຳອິດຢູ່ຫວຽດນາມ.
ຍຸກໃໝ່ຂອງຢາກຳເນີດຂອງແມ່ ໃນ ປະເທດ ຫວຽດນາມ
ຕາມທ່ານໝໍຮ່ຽນເລແລ້ວ, ກ່ອນປີ 2018, ຢູ່ຫວຽດນາມ, ຍັງບໍ່ທັນມີໜ່ວຍງານໃດນຳໃຊ້ການຜ່າຕັດເລເຊີເຂົ້າແຊກແຊງລູກໃນທ້ອງເພື່ອປິ່ນປົວພະຍາດຕິດເຊື້ອແຝດຫາຄູ່ແຝດ. ໃນຂະນະທີ່ໂລກແມ່ນ 15 ປີຂ້າງຫນ້າ. ສະນັ້ນ, ໃນແຕ່ລະປີຢູ່ຫວຽດນາມ, ເດັກນ້ອຍໃນທ້ອງນັບພັນຄົນທີ່ມີພະຍາດຕິດແປດໃສ່ລູກແຝດຕາຍຍ້ອນບໍ່ໄດ້ຮັບການປິ່ນປົວ. ແມ່ນແຕ່ທ່ານໝໍຜູ້ທີ່ເປັນພະຍານວ່າມັນເສຍໃຈ. ບາງກໍລະນີໃຊ້ເງິນຫຼາຍຕື້ດົ່ງເພື່ອໄປປິ່ນປົວຢູ່ຕ່າງປະເທດ, ແຕ່ອຸປະສັກທາງດ້ານພາສາ, ລະບຽບການ, ການແຂ່ງຂັນກັບເວລາ... ບາງເທື່ອກໍ່ລົ້ມແຫຼວ.
ການໂອນເລືອດຄູ່ແຝດແມ່ນຫຍັງ ແລະການປິ່ນປົວແນວໃດ?
ການຖ່າຍເທລູກແຝດເປັນໂຣກທີ່ມັກເກີດຂຶ້ນເມື່ອແມ່ມີລູກແຝດທີ່ຄືກັນ, ມີລູກແຝດຮ່ວມກັນ, ແຕ່ມີຖົງນ້ຳຍ່ອຍແຕກຕ່າງກັນ. ໂຣກນີ້ເກີດຂື້ນໃນປະມານ 15% ຂອງກໍລະນີຂອງຝາແຝດທີ່ມີ placenta ດຽວກັນແລະກວມເອົາອັດຕາ 0.1 - 1.9 / 1,000 ເດັກນ້ອຍເກີດມາ.
ນີ້ແມ່ນອາການແຊກຊ້ອນດ້ານການເກີດທີ່ຮຸນແຮງທີ່ສຸດເພາະວ່າການເຊື່ອມຕໍ່ລະຫວ່າງເສັ້ນເລືອດຂອງສອງ fetuses ໃນ placenta ເຮັດໃຫ້ເລືອດຂອງ fetus ຫນຶ່ງຖືກສົ່ງໄປຫາ fetus ອື່ນໆ. fetus ທີ່ໃຫ້ເລືອດແມ່ນ underdeveloped, ມີນ້ໍາ amniotic ພຽງເລັກນ້ອຍ, ອ່ອນເພຍ, ແລະຄ່ອຍໆຫົດຕົວ. fetus ທີ່ໄດ້ຮັບເລືອດເນື່ອງຈາກເລືອດຫຼາຍເກີນໄປຈະພັດທະນາຢ່າງໄວວາ, ເຮັດໃຫ້ເກີດຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, fetal edema, polyhydramnios, ພົກຍ່ຽວໃຫຍ່, polyuria ... ໃນກໍລະນີການຖ່າຍເທລູກແຝດກ່ອນອາທິດທີ່ 20 ຂອງການຖືພາ, ຄວາມສ່ຽງຕໍ່ການຕາຍຂອງ fetal ແມ່ນເກືອບ 100% ຖ້າບໍ່ໄດ້ຮັບການແຊກແຊງຢ່າງຖືກຕ້ອງແລະທັນເວລາ.
ດັ່ງນັ້ນ, ການປິ່ນປົວການຜ່າຕັດດ້ວຍເລເຊີໃນຂັ້ນຕອນ II - IV, ເມື່ອ fetus ມີອາຍຸ 16 - 26 ອາທິດ, ຖືວ່າເປັນວິທີທີ່ດີທີ່ສຸດໃນການປິ່ນປົວໂຣກ transfusion ຄູ່ແຝດ. ມັນເປັນການ endoscopy ໃນຊ່ອງຄ້ໍາ amniotic, ການນໍາໃຊ້ laser coagulate (block) ເສັ້ນເລືອດໃນ placenta, ປ້ອງກັນບໍ່ໃຫ້ເລືອດຈາກ fetuses ຫນຶ່ງໄປຫາອີກ, ຊ່ວຍໃຫ້ fetuses ທັງສອງພັດທະນາຢ່າງເປັນເອກະລາດ, ການຊ່ວຍເຫຼືອຊີວິດຂອງ fetuses ຫນຶ່ງຫຼືສອງ.
ເພື່ອດຳເນີນການຜ່າຕັດເລືອດຝາແຝດຄັ້ງທຳອິດຢ່າງສຳເລັດຜົນ, 10 ປີກ່ອນ, ທ່ານໝໍຮ່ຽນເລໄດ້ເຂົ້າຮຽນຫຼັກສູດທຳອິດຢູ່ຝະລັ່ງ, ເຖິງຢ່າງໃດກໍຕາມ, 10 ປີຫຼັງກັບເມືອຫວຽດນາມ, ນາງບໍ່ມີອຸປະກອນເພື່ອປະຕິບັດເຕັກນິກນີ້. ບໍ່ຮອດປີ 2017, ເມື່ອນາງກັບຄືນໄປໂຮງໝໍທົ່ວໄປ Tam Anh, ທ່ານໝໍຮ່ຽນເລໄດ້ຮັບການຊຸກຍູ້ຈາກການນຳໂຮງໝໍໄປປະເທດຝຣັ່ງເພື່ອສຶກສາເຕັກນິກການແຊກແຊງຂອງລູກໃນທ້ອງຢ່າງເລິກເຊິ່ງຢູ່ໂຮງໝໍຊັ້ນນຳໃນເອີຣົບ, ໂດຍທ່ານສາດສະດາຈານ Yves Ville (ເປັນບຸກຄົນທຳອິດໃນໂລກທີ່ປະຕິບັດການແຊກແຊງທາງການແພດຂອງລູກໃນທ້ອງດ້ວຍການ endoscopy).
ເມື່ອກັບຄືນມາຫວຽດນາມ, ທ່ານໝໍຮ່ຽນເລເລີ່ມປະຕິບັດການນຳໃຊ້ເຕັກນິກການແຊກແຊງຂອງລູກໃນທ້ອງຢູ່ໂຮງໝໍທົ່ວປະເທດ Tam Anh, ເຊັ່ນ: ການບົ່ງມະຕິກ່ອນເກີດລູກດ້ວຍການກວດສອບ (ultrasound, amniocentesis, chorionic villus sampling, NIPT testing, genetic testing ແລະອື່ນໆ). ແລະບໍ່ຄາດຄິດ, ທັນທີທີ່ທຸກສິ່ງທຸກຢ່າງໄດ້ຮັບການກະກຽມຢ່າງເຕັມທີ່, ນາງສາມາດດໍາເນີນການຜ່າຕັດສຸກເສີນກ່ຽວກັບແມ່ຍິງຖືພາ Huyen Trang.
ນັບຕັ້ງແຕ່ການຜ່າຕັດເສັ້ນເລືອດຝາແຝດປະຫວັດສາດໃນເດືອນມີນາ 2018, ທ່ານດຣ Hien Le ແລະເພື່ອນຮ່ວມງານຂອງລາວໄດ້ຊໍານິຊໍານານເຕັກນິກການແພດຂອງ fetal ຫຼາຍຢ່າງເຊັ່ນ: ການສັກຢາ amnioinfusion, ການສົ່ງເລືອດສໍາລັບ fetuses anemic, ການ cauterization bipolar ຂອງ occlusion umbilical occlusion, pleural fluid pleural, ການຜ່າຕັດສໍາລັບ hydrocephalus, ການປິ່ນປົວກະດູກສັນຫຼັງ, ການປິ່ນປົວກະດູກສັນຫຼັງ. ການລະບາຍນໍ້າເພື່ອຊ່ວຍປະຢັດຫມາກໄຂ່ຫຼັງ, ແລະອື່ນໆ fetuses ຈໍານວນຫຼາຍທີ່ມີພະຍາດແລະການຄາດເດົາທີ່ບໍ່ດີທີ່ກ່ອນຫນ້ານີ້ຈໍາເປັນຕ້ອງຢຸດເຊົາການຖືພາໃນປັດຈຸບັນໄດ້ຮັບການປິ່ນປົວຢູ່ໃນມົດລູກເພື່ອພັດທະນາແລະເກີດມາມີສຸຂະພາບດີ.

ຄອບຄົວຂອງທ່ານນາງ Huyen Trang ລ້ວນແຕ່ມີຄວາມຜາສຸກ ແລະ ປະສົບຄວາມສຳເລັດສົມບູນ ພາຍຫຼັງລູກນ້ອຍສອງຄົນ Ben ແລະ Jun ໄດ້ເກີດມີສຸຂະພາບດີ.
"ການແຊກແຊງໃນການປິ່ນປົວໃນຂະນະທີ່ຍັງຢູ່ໃນມົດລູກຮຽກຮ້ອງໃຫ້ມີຫຼາຍປັດໃຈ, ບໍ່ພຽງແຕ່ອຸປະກອນທີ່ທັນສະໄຫມເຊັ່ນດຽວກັນກັບປະສົບການແລະທັກສະສູງຂອງຫມໍຜ່າຕັດ, ແຕ່ຍັງມີການປະສານງານຢ່າງໃກ້ຊິດກັບທ່ານຫມໍວິນິດໄສ, ລະບົບຫ້ອງປະຕິບັດການເປັນຫມັນ, ການຄວບຄຸມການຕິດເຊື້ອທີ່ສົມບູນແບບ ... ເນື່ອງຈາກວ່າ fetus ໃນມົດລູກແມ່ນສະພາບແວດລ້ອມ inviolable, ບໍ່ໄດ້ກ່າວເຖິງໃນ fetus ຂະຫນາດນ້ອຍພຽງແຕ່ 400'g ພາຍໃນຮ່າງກາຍ. ການສັງເກດ ແລະ ການໝູນໃຊ້ແມ່ນຍາກທີ່ສຸດ, ການໝູນໃຊ້ທຸກຢ່າງຕ້ອງລະອຽດອ່ອນ, ຖ້າຫາກບໍ່ປະສົບຜົນສຳເລັດ ເກືອບຈະບໍ່ມີໂອກາດເຮັດອີກເທື່ອ...”, ທ່ານດຣ.
ຫຼັງຈາກ 6 ປີ, ການສັກຢາຝາແຝດຫຼາຍຮ້ອຍຄົນໄດ້ຖືກປະຕິບັດຢ່າງສໍາເລັດຜົນ, ດ້ວຍອັດຕາຫຼາຍກວ່າ 90% - ເທົ່າກັບທົ່ວໂລກ. ເດັກນ້ອຍໃນທ້ອງເກືອບ 1.000 ຄົນໄດ້ຮັບການຊ່ວຍເຫຼືອ, ເກີດມາມີສຸຂະພາບແຂງແຮງ, ປະຢັດເງິນນັບຮ້ອຍຕື້ດົ່ງໃຫ້ແກ່ຄອບຄົວຂອງຄົນເຈັບ, ເພາະວ່າຄ່າຜ່າຕັດຢູ່ຕ່າງປະເທດແມ່ນພຽງ 1/10 ຂອງຄ່າຜ່າຕັດຢູ່ຕ່າງປະເທດ.
ປະຈຸບັນ, ທ່ານໝໍຮ່ຽນເລຍັງດຳເນີນການຜ່າຕັດໂດຍກົງ ແລະ ພະຍາຍາມຝຶກຝົນຫຼໍ່ຫຼອມ, ມີທ່ານໝໍໜຸ່ມຫຼາຍກວ່າຄົນເປັນຜູ້ຮ່ວມມື, ຄົ້ນຄວ້າ ແລະ ປະຕິບັດຢ່າງເລິກເຊິ່ງ, ເປີດໂອກາດໃຫ້ການຖ່າຍເລືອດຂອງລູກໃນທ້ອງ ແລະ ພະຍາດຖືພາໄດ້ຮັບການປິ່ນປົວຢ່າງໄວ, ຢູ່ຫວຽດນາມ.
ແຫຼ່ງທີ່ມາ


![[ຮູບພາບ] ທ່ານເລຂາທິການໃຫຍ່ To Lam ຕ້ອນຮັບຮອງປະທານກຸ່ມ Luxshare-ICT (ຈີນ)](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/15/1763211137119_a1-bnd-7809-8939-jpg.webp)
![[ຮູບພາບ] ທ່ານນາຍົກລັດຖະມົນຕີ ຟ້າມມິງຈິ້ງ ພົບປະກັບຜູ້ຕາງຫນ້າຂອງຄູອາຈານດີເດັ່ນ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/15/1763215934276_dsc-0578-jpg.webp)



































































































(0)