ໃນການເດີນທາງເພື່ອປົກປັກຮັກສາແລະປັບປຸງສຸຂະພາບຂອງປະຊາຊົນ, ຂະແຫນງ ການສາທາລະນະ ຂອງປະເທດໄດ້ມີຄວາມພະຍາຍາມຢ່າງບໍ່ຢຸດຢັ້ງແລະບັນລຸໄດ້ສິ່ງມະຫັດສະຈັນຫຼາຍ. ຕົວຢ່າງທີ່ໂດດເດັ່ນລວມມີການຜ່າຕັດຫົວໃຈ-ປອດທີ່ປະສົບຜົນສຳເລັດ; catheterization ຫົວໃຈ fetal… ປ່ຽນເປັນໄປບໍ່ໄດ້ເປັນໄປໄດ້, reviving ຊີວິດຈາກ brink ຂອງຊີວິດແລະຄວາມຕາຍ.
ໃນ ໂລກ ຂອງເດັກນ້ອຍເກີດກ່ອນໄວອັນຄວນ, ຂອງຫົວໃຈຂະຫນາດນ້ອຍທີ່ຍັງບໍ່ທັນໄດ້ສ້າງຕັ້ງຂຶ້ນຢ່າງເຕັມທີ່, ລົມຫາຍໃຈແຕ່ລະເປັນສິ່ງມະຫັດສະຈັນ, ແຕ່ລະປັດຈຸບັນແມ່ນເປັນພັນພະຍາຍາມ. ດ້ວຍຄວາມທະນຸຖະຫນອມສັດນ້ອຍແຕ່ລະຕົວຢ່າງງຽບໆ, "ນັກຮົບເສື້ອຂາວ" ໄດ້ອຸທິດຄວາມອົດທົນ, ພອນສະຫວັນແລະຄວາມຮັກທັງຫມົດຂອງພວກເຂົາເພື່ອປົກປ້ອງແລະຮັກສາທຸກໆແສງຂອງຊີວິດ.
ປົກປ້ອງ "ນັກຮົບນ້ອຍ"
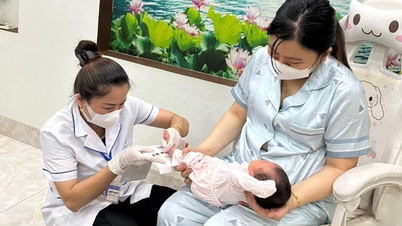
ວັນທີ 22 ເມສາປີ 2025, ໜ່ວຍງານສຸກເສີນຂອງໂຮງໝໍ Tu Du (HCMC) ໄດ້ມິດງຽບດ້ວຍສຽງຮ້ອງທີ່ເຈັບປວດ. ຢູ່ເທິງ stretcher, ນາງ NTM (ອາຍຸ 40 ປີ) ກົ້ມລົງ, ແຂນຂອງນາງແຫນ້ນແຫນ້ນທ້ອງຂອງນາງຄືກັບວ່ານາງຕ້ອງການປ້ອງກັນບໍ່ໃຫ້ລູກແຝດເກີດມາ. fetus ມີອາຍຸພຽງແຕ່ 25 ອາທິດ, "ມີຄວາມສ່ຽງເກີນໄປ" ທີ່ຈະອອກຈາກມົດລູກຂອງແມ່. "ທ່ານໝໍ... ກະລຸນາຊ່ວຍລູກຂອງຂ້ອຍ!", ນາງກະຊິບ, ໃບຫນ້າຂອງນາງຈືດໆແລະອ່ອນເພຍ. ທຸກສິ່ງທຸກຢ່າງແມ່ນຮີບດ່ວນແລະຮີບຮ້ອນ. ທ່ານໝໍໄດ້ຈັບມືຂອງແມ່, ໄດ້ຫົວຫົວໃຫ້ກຳລັງໃຈ ແຕ່ດ້ວຍຄວາມເປັນຫ່ວງທີ່ເຊື່ອງໄວ້.
ສຽງຮ້ອງທີ່ອ່ອນແອດັງອອກມາ. ເດັກຊາຍສອງຄົນ, ແຕ່ລະຄົນມີນໍ້າໜັກພຽງແຕ່ 850g, ເກີດມາຢ່າງຮີບຮ້ອນ. ແມ່ໄດ້ໝົດແຮງແລະສະໝອງ. ເດັກນ້ອຍ 2 ຄົນໄດ້ຖືກຍົກຍ້າຍທັນທີທັນໃດ ໄປຫາ ໜ່ວຍປິ່ນປົວເດັກເກີດໃໝ່ ໂດຍໄວ, ບ່ອນທີ່ມີເດັກອ່ອນອີກ 200 ຄົນ ພວມຕໍ່ສູ້ກັນທຸກໆຊົ່ວໂມງໃນບ່ອນອົບ. ເຄື່ອງລະບາຍອາກາດໄດ້ເຮັດວຽກຢູ່ໃນຕົວກໍານົດການສູງສຸດ, ຮ່າງກາຍຂະຫນາດນ້ອຍຂອງພວກມັນຖືກ tangled ກັບປະເພດຕ່າງໆຂອງທໍ່ແລະທໍ່ຫາຍໃຈ. ທຸກໆວິນາທີ, ທຸກໆນາທີແມ່ນການຕໍ່ສູ້ເພື່ອຄວາມຢູ່ລອດ. ຄຽງຄູ່ກັບສິ່ງອໍານວຍຄວາມສະດວກທີ່ທັນສະໄໝໄດ້ມາດຕະຖານສາກົນ, ໜ່ວຍປິ່ນປົວເດັກເກີດໃໝ່ມີຜະດຸງຄັນຢູ່ໃນໜ້າທີ່ທັງກາງເວັນ ແລະກາງຄືນ. ທຸກໆການເຕັ້ນຂອງຫົວໃຈ, ລົມຫາຍໃຈ, ສີຜິວ, ແລະການເຄື່ອນໄຫວຂອງເດັກນ້ອຍໄດ້ຖືກຈັບ.
ທ່ານນາງ Ngo Thi My Le, ຫົວໜ້າຜະດຸງຄັນ, ໄດ້ນວດແອນ້ອຍຄ່ອຍໆ ແລະ ແບ່ງປັນວ່າ: ພວກເຮົາສາມາດ “ອ່ານ” ທຸກໆການປ່ຽນແປງຂອງເດັກ, ບາງເທື່ອແມ່ນແຕ່ກ່ອນໂມງປຸກຂອງເຄື່ອງ. ການກວດຫາເບື້ອງຕົ້ນເທື່ອທີສອງສາມາດຊ່ວຍຊີວິດຄົນໄດ້.
3 ມື້ຕໍ່ມາ, ເດັກນ້ອຍຜູ້ໜຶ່ງບໍ່ລອດ. ແມ່ລົ້ມລົງ, ແຕ່ຍັງຄົງມີຄວາມຫວັງສໍາລັບເດັກທີ່ຍັງເຫຼືອ. ເມື່ອໄດ້ແນະນຳວິທີຖືລູກນ້ອຍດ້ວຍວິທີ kangaroo (ເອົາລູກນ້ອຍໃສ່ຜິວໜັງກັບແມ່), ນາງ M. ສັ່ນ, ກອດຮ່າງກາຍທີ່ອ່ອນເພຍໃສ່ໜ້າເອິກ, ມືຂອງນາງເຊັດນ້ຳຕາຢ່າງໄວ ເພື່ອບໍ່ໃຫ້ມີລົດຊາດເຄັມສຳຜັດກັບຜິວໜັງອັນອ່ອນໂຍນຂອງລູກ. ແຕ່ໃນທັນທີທັນໃດຮ່າງກາຍຂະຫນາດນ້ອຍໄດ້ກາຍເປັນສີມ່ວງແລະຈືດໆຢູ່ໃນແຂນແມ່ຂອງນາງ. ເຈົ້າໜ້າທີ່ຮີບດ່ວນເຂົ້າໄປປິ່ນປົວສຸກເສີນ...
ໃນໄລຍະ 2 ເດືອນຕໍ່ມາ, ຫຼັງຈາກການປິ່ນປົວສຸກເສີນຫຼາຍຄັ້ງຕິດຕໍ່ກັນ, ເດັກນ້ອຍໄດ້ຟື້ນຕົວຢ່າງແຂງແຮງ, ຄ່ອຍໆເຊົາອອກຈາກເຄື່ອງຊ່ວຍຫາຍໃຈ, ແລະຮຽນຮູ້ທີ່ຈະໃຫ້ນົມລູກ. ວັນທີ 12 ກໍລະກົດ 2025, ເດັກນ້ອຍຜູ້ຊາຍທີ່ມີນ້ຳໜັກຫຼາຍກວ່າ 2 ກິໂລໄດ້ອອກຈາກໂຮງໝໍ, ມີຜິວໜັງແດງ. "ຂໍຂອບໃຈທ່ານໝໍ, ຂອບໃຈທີ່ຮັກສາລູກຂອງຂ້ອຍຢູ່ນີ້," ນາງ M. ຫາຍໃຈຍາກ.
ທ່ານໝໍ ຫງວຽນທິທູອານ, ຫົວໜ້າພະແນກເດັກເກີດໃໝ່, ໂຮງໝໍ Tu Du ໄດ້ກ່າວດ້ວຍຄວາມຮັກແພງວ່າ: ພວກຂ້າພະເຈົ້າເອີ້ນເດັກນ້ອຍວ່າ “ນັກຮົບນ້ອຍ”. ເນື່ອງຈາກວ່າຕັ້ງແຕ່ຕອນທີ່ເຂົາເຈົ້າຮ້ອງໄຫ້ຕອນເກີດ, ພວກເຂົາຕ້ອງ "ຕໍ່ສູ້" ໃນຮ່າງກາຍນ້ອຍໆຂອງພວກເຂົາທີ່ມີປອດທີ່ຍັງອ່ອນແລະລະບົບພູມຕ້ານທານທີ່ບໍ່ສົມບູນ. ສິ່ງທ້າທາຍແມ່ນບໍ່ມີທີ່ສິ້ນສຸດ, ແຕ່ພວກເຮົາບໍ່ໄດ້ຮັບອະນຸຍາດໃຫ້ຍອມແພ້.
ທ່ານ ຫວູວັນທິງ (ອາຍຸ 32 ປີ, ນະຄອນ ດ່າໜັງ ) ໃຫ້ຮູ້ວ່າ: ລູກຊາຍຂອງລາວເກີດມາມີສຸຂະພາບແຂງແຮງ ພາຍຫຼັງການແຊກແຊງຂອງລູກໃນທ້ອງຄັ້ງທຳອິດໃນຕົ້ນປີ 2024. ໂດຍຮູ້ວ່ານີ້ແມ່ນເຕັກນິກທີ່ບໍ່ເຄີຍມີມາກ່ອນ, ລາວ ແລະ ພັນລະຍາຍັງຕັ້ງໃຈເຮັດມັນເພື່ອໃຫ້ລູກ ແລະ ຕົນເອງມີໂອກາດ.
ໃນໄລຍະສອງປີທີ່ຜ່ານມາ, ເດັກຊາຍໄດ້ພັດທະນາໄດ້ດີຫຼາຍ. ນີ້ກໍ່ແມ່ນຄຳຕອບທີ່ໜ້າເຊື່ອຖືທີ່ສຸດສຳລັບຄວາມກ້າຫານຂອງຄອບຄົວ ແລະ ພອນສະຫວັນຂອງຄະນະກຳມະການກາຍະກຳຫົວໃຈ fetal ຫວຽດນາມ.
ໜຶ່ງໃນ “ອາວຸດ” ທີ່ຊ່ວຍເພີ່ມອັດຕາການລອດຕາຍຂອງເດັກກ່ອນໄວອັນຄວນຢູ່ໂຮງໝໍ Tu Du ແມ່ນທະນາຄານນົມແມ່ມາດຕະຖານສາກົນແຫ່ງທຳອິດຢູ່ພາກໃຕ້. ຢອດນົມແມ່ທີ່ບໍລິຈາກໂດຍແມ່ຫຼາຍຄົນໄດ້ກາຍເປັນ "ວັກຊີນທໍາອິດ" ທີ່ມີຄ່າ, ຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນພະຍາດແລະການເສຍຊີວິດຂອງເດັກນ້ອຍທີ່ຕໍ່ສູ້ເພື່ອຊີວິດຂອງພວກເຂົາໃນ incubators.
ໃນເດືອນກຸມພາ 2025, ໂຮງໝໍ Tu Du ໄດ້ຈັດຕັ້ງການຈັດຕັ້ງປະຕິບັດສູນປິ່ນປົວເດັກເກີດໃໝ່ມາດຕະຖານເອີຣົບ ໃນລະດັບສູງສຸດ, ເປັນຂີດໝາຍບາດກ້າວເດີນອັນສຳຄັນໃນການເດີນທາງເບິ່ງແຍງເດັກເກີດກ່ອນກຳນົດຢູ່ ຫວຽດນາມ. ອັດຕາການຕາຍຂອງເດັກເກີດໃໝ່ໄດ້ຫຼຸດລົງຕໍ່າກວ່າ 1%, ເປັນຕົວເລກທີ່ແຫ້ງແລ້ງ ແຕ່ການຕົກຄ້າງຂອງເຫື່ອ, ນ້ຳຕາ, ຄວາມຮັກ ແລະ ຄວາມອົດທົນໃນການບໍ່ຍອມຈຳນົນຕໍ່ໂຊກຊະຕາ.
ການສ້ອມແປງ arrhythmia
ຄຽງຄູ່ກັບການຊ່ວຍເຫຼືອຊີວິດທີ່ອ່ອນເພຍ ແລະ ປິ່ນປົວພະຍາດຫົວໃຈຂອງເດັກທີ່ເກີດກ່ອນກຳນົດ, ແພດສາດຫວຽດນາມ ຍັງບັນລຸຂໍ້ຈຳກັດທີ່ບໍ່ເຄີຍມີມາກ່ອນ - ສ້ອມແປງຫົວໃຈຂອງລູກໃນທ້ອງ.
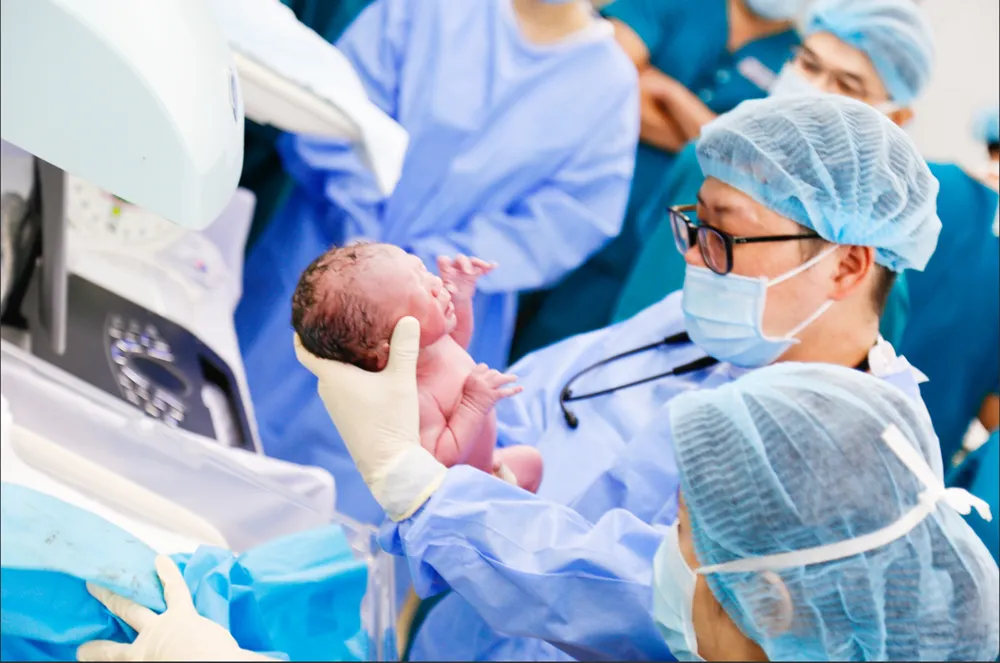
ເດັກນ້ອຍຜູ້ທຳອິດທີ່ຜ່າຕັດທໍ່ຫົວໃຈໃນທ້ອງເກີດໃນວັນທີ 30 ມັງກອນ 2024. ພາບ: ໂຮງໝໍ TU DU
ວັນທີ 4 ມັງກອນປີ 2024, ເຫດການການແພດຢູ່ນະຄອນໂຮ່ຈິມິນໄດ້ເຮັດໃຫ້ນັກຊ່ຽວຊານພາຍໃນ ແລະ ຕ່າງປະເທດຕົກໃຈ. ເປັນຄັ້ງທຳອິດຢູ່ອາຊີຕາເວັນອອກສຽງໃຕ້, ການແຊກແຊງແກ້ໄຂຄວາມບົກຜ່ອງຂອງຫົວໃຈໃນລູກໃນທ້ອງໃນໄວ 32 ອາທິດໂດຍທີມງານຢູ່ໂຮງໝໍເດັກ 1 ແລະ ໂຮງໝໍ Tu Du ປະສົບຜົນສຳເລັດ.
ດ້ວຍມືທີ່ມີປະສົບການ, ໄດ້ແຊກແຊງໃນເກືອບ 20,000 ກໍລະນີຫົວໃຈແຕ່ກຳເນີດ, ທ່ານດຣ Do Nguyen Tin, ຫົວໜ້າໜ່ວຍງານແຊກແຊງເສັ້ນເລືອດ, ໂຮງໝໍເດັກ 1, ໄດ້ໃສ່ເຂັມ 18G ຢ່າງລະມັດລະວັງຜ່ານຝາໜ້າທ້ອງຂອງແມ່ຍິງຖືພາ, ເຂົ້າໄປໃນຫ້ອງຫົວໃຈຂອງລູກໃນທ້ອງເພື່ອໄປກົງກັບ ventricle ຂວາ - ຫົວໃຈຜິດປົກກະຕິ. ຫົວໃຈຂອງ fetal ແມ່ນຄ້າຍຄື strawberry, ພຽງແຕ່ຄວາມຜິດພາດເລັກນ້ອຍສາມາດເຮັດໃຫ້ມັນຢຸດການເຕັ້ນ. ທ່ານຫມໍໄດ້ພົບເຫັນຕໍາແຫນ່ງຂອງເສັ້ນເລືອດ pulmonary fetal ເພື່ອຂະຫຍາຍວາວ.
ເພື່ອກະກຽມໃຫ້ແກ່ການແຊກແຊງ 40 ນາທີ ທີ່ປ່ຽນຊະຕາກຳຂອງລູກໃນທ້ອງ, ໂຮງໝໍຊັ້ນນຳ 2 ແຫ່ງຢູ່ນະຄອນ ໂຮ່ຈີມິນ ໄດ້ “ໃຊ້ກຳລັງທະຫານ” ມາເປັນເວລາຫຼາຍປີ, ໄດ້ຝຶກອົບຮົມພະນັກງານທີ່ມີຄວາມຊຳນານທີ່ສຸດໃຫ້ແກ່ທີມ. ໃນປະເທດຂອງພວກເຮົາ, ກະຊວງສາທາລະນະສຸກຍັງບໍ່ທັນມີຂັ້ນຕອນເຕັກນິກການໃຫ້ສາຍທໍ່ລູກໃນທ້ອງ.
ນັ້ນແມ່ນເຫດຜົນທີ່ທີມງານບໍ່ສາມາດຊ່ວຍໄດ້ແຕ່ຮູ້ສຶກປະສາດ. ຄວາມກັງວົນໄດ້ຖືກແກ້ໄຂໃນວັນທີ 30 ມັງກອນ 2024, ເມື່ອເດັກນ້ອຍ 2.9 ກິໂລຮ້ອງໄຫ້ດັງໆໃນເວລາເກີດ - fetus ທີ່ "ປິ່ນປົວ" ໃນທ້ອງແມ່ສອງສາມອາທິດກ່ອນຫນ້ານີ້.
ຈາກກໍລະນີທໍາອິດ, ສິ່ງມະຫັດສະຈັນຍັງສືບຕໍ່ປາກົດ. ໃນເດືອນພຶດສະພາ 2025, ແມ່ຍິງຖືພາຄົນໜຶ່ງຈາກສິງກະໂປໄດ້ຖືກສົ່ງໄປຍັງນະຄອນໂຮ່ຈິມິນໂດຍໂຮງໝໍແມ່ແລະເດັກ KK. ນາງໄດ້ຖືພາຫຼັງຈາກ 10 ປີຂອງການເປັນຫມັນ, ແຕ່ໂຊກບໍ່ດີທີ່ລູກຂອງນາງເປັນພະຍາດຫົວໃຈແຕ່ກໍາເນີດຮ້າຍແຮງແລະມີຄວາມສ່ຽງຕໍ່ການເກີດລູກ. ການຜ່າຕັດຫົວໃຈ fetal ເປັນໂອກາດສໍາລັບຄອບຄົວທັງຫມົດ.
ຫຼັງຈາກການແຊກແຊງດ້ວຍຄວາມກົດດັນສອງຄັ້ງ, ຄວາມບົກຜ່ອງຂອງຫົວໃຈຂອງ fetus ໄດ້ຖືກສ້ອມແປງຢ່າງສໍາເລັດຜົນໃນວັນທີ 28 ພຶດສະພາ 2025. ສິ່ງມະຫັດສະຈັນນີ້ໄດ້ສ້າງຕັ້ງຕໍາແຫນ່ງຍີ່ຫໍ້ການແພດຫວຽດນາມອີກເທື່ອຫນຶ່ງໃນແຜນທີ່ການແພດໂລກ, ແລະໃນເວລາດຽວກັນໄດ້ດົນໃຈໃຫ້ພວກເຮົາຂ້າມຜ່ານເຂດສະດວກສະບາຍຂອງພວກເຮົາແລະເອົາຊະນະຂອບເຂດຈໍາກັດທາງການແພດ. ຮອດເດືອນ ຕຸລາ 2025, ທີມກວດພະຍາດຫົວໃຈຂອງລູກໃນທ້ອງ ໄດ້ເກັບກ່ຽວໝາກຫວານ ພາຍຫຼັງການແຊກແຊງຄັ້ງທີ 11 - ເປັນບາດກ້າວອັນສຳຄັນໃນການປະກອບເອກະສານກົດໝາຍ, ປູທາງໃຫ້ເຕັກນິກພິເສດນີ້ໄດ້ຮັບການຮັບຮອງຈາກກະຊວງສາທາລະນະສຸກຢ່າງເປັນທາງການ.
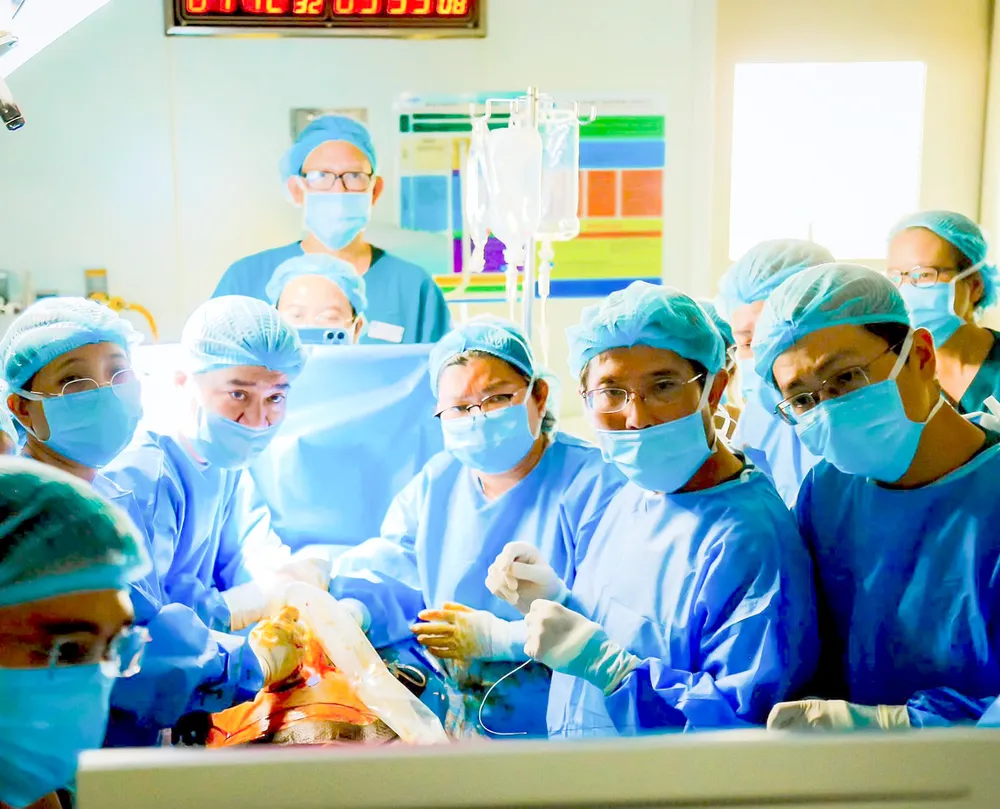
ທີມແພດໄດ້ທຳການປິ່ນປົວຫົວໃຈເດັກໃນທ້ອງໃສ່ແມ່ຍິງທີ່ມີລູກຢູ່ສິງກະໂປ ເມື່ອວັນທີ 28 ພຶດສະພາ 2025 ທີ່ໂຮງໝໍ.
ໂຮງໝໍ Tu Du, ນະຄອນ ໂຮ່ຈີມິນ. ພາບ: ໂຮງໝໍ TU DU
ຕາມສະຖິຕິແລ້ວ, ອັດຕາສະເລ່ຍຂອງພະຍາດຫົວໃຈແຕ່ກຳເນີດແມ່ນ 1% ຈຳນວນພົນລະເມືອງ, ປະມານ 1,5 ລ້ານກໍລະນີໃໝ່ໃນທົ່ວໂລກ, ໃນນັ້ນ ຫວຽດນາມ ມີກໍລະນີໃໝ່ 12.000 – 15.000 ຄົນຕໍ່ປີ; 30% ຂອງເດັກນ້ອຍທີ່ເປັນພະຍາດຫົວໃຈມາແຕ່ກຳເນີດຕ້ອງຜ່າຕັດໃນໄລຍະເກີດ. ທ່ານໝໍ CKII Nguyen Kinh Bang, ຫົວໜ້າພະແນກຜ່າຕັດຫົວໃຈ ແລະ ຫຼອດເລືອດ, ໂຮງໝໍເດັກນະຄອນ (HCMC), ແບ່ງປັນວ່າ: “ການຜ່າຕັດຫົວໃຈສຳລັບເດັກເກີດກ່ອນກຳນົດ, ນ້ຳໜັກຕ່ຳແມ່ນສິ່ງທ້າທາຍໃຫຍ່ທີ່ສຸດ, ສ້າງຄວາມກົດດັນໃຫ້ແກ່ການຜ່າຕັດທັງໝົດ”.
ໂດຍໄດ້ຜ່າຕັດ “ສ້ອມແປງຫົວໃຈ” ນັບພັນເທື່ອ, ທ່ານໝໍ ຫງວຽນກວກບັງ ຍັງຈື່ຈຳການຜ່າຕັດຫົວໃຈເປີດໃຫ້ເດັກນ້ອຍ ຫງວຽນທິມີ້ດ້ຽນ (ແຂວງວິ້ງລອງ), ເກີດເມື່ອອາທິດ 29 ອາທິດ, ນ້ຳໜັກ 1,7 ກິໂລ ແລະ ມີພະຍາດເສັ້ນເລືອດຫົວໃຈອັນຕະລາຍເຖິງຊີວິດ. ໃນກໍລະນີນີ້, ການຜ່າຕັດແມ່ນທາງເລືອກດຽວເທົ່ານັ້ນ.
ເຂົ້າສູ່ການຜ່າຕັດ, ຫົວໃຈນ້ອຍຕ້ອງໄດ້ພັກຜ່ອນ-ຢຸດເຕັ້ນຢ່າງສິ້ນເຊີງ ເພື່ອໃຫ້ທ່ານຫມໍປະຕິບັດການສ້ອມແປງ. ໃນລະຫວ່າງຂະບວນການນີ້, ລະບົບການໄຫຼວຽນຂອງ extracorporeal ໄດ້ທົດແທນການເຮັດວຽກຂອງຫົວໃຈແລະປອດຊົ່ວຄາວ. ຫຼັງຈາກຄວາມເຄັ່ງຕຶງເປັນເວລາ 3 ຊົ່ວໂມງ, ໃນຂະນະທີ່ຫົວໃຈນ້ອຍໄດ້ “ປົ່ງອອກ” ດ້ວຍເລືອດແລະຕີເປັນປົກກະຕິ, ທັງທີມທັງໝົດໄດ້ຖອນຫາຍໃຈ.
ທ່ານດຣ ຫງວຽນກິງບັງ ເວົ້າວ່າ, “ນາງ Duyen ຫາກໍ່ກັບມາກວດເບິ່ງ, ປະຈຸບັນນາງມີອາຍຸ 6 ປີ, ມີສຸຂະພາບແຂງແຮງ ແລະ ສະຫຼາດສ່ອງໃສ”. ແນມເບິ່ງສາວນ້ອຍທີ່ກຳລັງເວົ້າລົມກັນຢູ່ໃນຫ້ອງໂຖງໂຮງໝໍ, ລາວເຫັນຄວາມໝາຍຂອງປີພາຍໃຕ້ໂຄມໄຟທີ່ບໍ່ມີເງົາຢ່າງຈະແຈ້ງກວ່າ. ຫົວໃຈໄວໜຸ່ມຫຼາຍພັນຄົນໄດ້ຖືກແກ້ໄຂຢ່າງສຳເລັດຜົນ, ແລະເດັກນ້ອຍ ແລະ ຄອບຄົວຫຼາຍພັນຄົນສາມາດມ່ວນຊື່ນກັບການຫົວເລາະ.
ໃນແຕ່ລະປີ, ປະເທດຂອງພວກເຮົາມີເດັກນ້ອຍເກີດກ່ອນກຳນົດປະມານ 100,000 ຄົນ (ກວມເອົາ 8% ຂອງຈຳນວນເດັກເກີດໃໝ່ທັງໝົດ). ໃນຖານະເປັນໂຮງໝໍພິເສດຢູ່ພາກໃຕ້, ໂຮງໝໍຕືດູ່ໄດ້ຮັບການເກີດລູກກວ່າ 54.000 ຄົນໃນແຕ່ລະປີ, ໃນນັ້ນອັດຕາເກີດກ່ອນກຳນົດກວມ 15%-17%. ເດັກນ້ອຍປະເຊີນກັບຄວາມສ່ຽງຫຼາຍຢ່າງນັບຕັ້ງແຕ່ການເກີດກ່ອນໄວອັນຄວນແລະການເກີດກ່ອນໄວອັນຄວນກວມເອົາເຖິງ 45% ຂອງການເສຍຊີວິດຂອງເດັກເກີດໃຫມ່.
ຂັນໄຊ
ທີ່ມາ: https://www.sggp.org.vn/ky-tich-y-khoa-giua-lan-ranh-sinh-tu-bai-1-nang-niu-mam-song-mong-manh-post822695.html




![[ຮູບພາບ] Chu Noodles - ໂດຍເນື້ອແທ້ແລ້ວຂອງເຂົ້າແລະແສງແດດ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/11/1762846220477_ndo_tl_7-jpg.webp)
![[ຮູບພາບ] ທ່ານນາຍົກລັດຖະມົນຕີ ຟ້າມມິງຈິ້ງ ເປັນປະທານກອງປະຊຸມກ່ຽວກັບນະໂຍບາຍທີ່ຢູ່ອາໄສ ແລະ ຕະຫຼາດອະສັງຫາລິມະຊັບ.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/11/1762838719858_dsc-2107-jpg.webp)


























































































![ການຫັນເປັນ OCOP ດົງນາຍ: [ຂໍ້ 4] ບັນລຸຜະລິດຕະພັນມາດຕະຖານແຫ່ງຊາດ](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/11/11/1762825820379_4702-cac-san-pham-trai-cay-chung-nhan-ocop-nongnghiep-174649.jpeg)



![ການຫັນປ່ຽນ OCOP ດົງນາຍ: [ມາດຕາ 3] ເຊື່ອມໂຍງການທ່ອງທ່ຽວກັບການບໍລິໂພກຜະລິດຕະພັນ OCOP](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/11/10/1762739199309_1324-2740-7_n-162543_981.jpeg)






(0)