ຄົນເຈັບທີ່ເປັນເພດຍິງໄດ້ຕິດເຊື້ອແມ່ກາຝາກ, ມີຜື່ນຄັນ ແລະ ມີອາການຄັນເປັນເວລາ 1 ປີຍ້ອນນິໄສຂອງນາງກິນອາຫານຈານນີ້.
ຊີ້ນສົ້ມ - culprit ທີ່ເຮັດໃຫ້ເກີດພະຍາດແມ່ກາຝາກ
ຄົນເຈັບເພດຍິງ Bui Thi Huyen (ອາຍຸ 58 ປີ, Hoa Binh ) ໄດ້ມາທີ່ຄລີນິກທົ່ວໄປ Medlatec Cau Giay ເພື່ອກວດອາການຄັນ, ມີອາການຄັນທົ່ວຮ່າງກາຍ. ຫຼັງຈາກການກວດສຸຂະພາບ, ນາງໄດ້ຕິດເຊື້ອແມ່ທ້ອງໂຕກົມຂອງໝາ ແລະແມວຢ່າງບໍ່ຄາດຄິດ. ສາເຫດຂອງການຕິດເຊື້ອໄດ້ຖືກກໍານົດວ່າເປັນນິໄສການກິນຊີ້ນສົ້ມ - ອາຫານທີ່ເຮັດຈາກຊີ້ນຫມູທີ່ບໍ່ປຸງແຕ່ງ.
 |
| ຮູບປະກອບ. |
ເປັນເວລາເກືອບ 1 ປີມານີ້, ທ່ານນາງ ບຸ່ຍທິຮ່ວາງ ມີຜື່ນຄັນ ແລະ ເປັນຕຸ່ມທົ່ວຮ່າງກາຍ. ທຳອິດ, ນາງ ຮຸຍ ຄິດວ່າຕົນເອງເປັນຕຸ່ມຜື່ນຄັນຍ້ອນອາການແພ້, ສະນັ້ນ ຈິ່ງໄດ້ທົດລອງໃຊ້ວິທີປິ່ນປົວຢູ່ເຮືອນ ເຊັ່ນ: ກິນຢາແກ້ອາການຄັນ, ໃຊ້ຜ້າອຸ່ນ ຫຼື ອາບນ້ຳໃບຢາ...
ຫຼັງຈາກການນໍາໃຊ້ມາດຕະການເຫຼົ່ານີ້, ອາການຄັນແມ່ນຜ່ອນຄາຍແຕ່ມັກຈະເກີດຂຶ້ນຄືນໃຫມ່, ເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍແລະຄວາມກັງວົນ, ມີຜົນກະທົບຢ່າງຫຼວງຫຼາຍຕໍ່ກິດຈະກໍາປະຈໍາວັນແລະຄຸນນະພາບຂອງຊີວິດ.
ທ່ານນາງຮ່ວາງອີ້ໄດ້ໄປຢ້ຽມຢາມຫຼາຍແຫ່ງແລະໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຫຼາຍປະເພດຕ່າງໆ, ແຕ່ອາການຜື່ນແດງແລະຂີ້ແຮ້ຍັງຄົງຢູ່. ຫຼັງຈາກນັ້ນ, ໂດຍຄົນຮູ້ຈັກ, ທ່ານນາງ H. ໄດ້ໄປປິ່ນປົວພະຍາດທົ່ວໄປ Medlatec Cau Giay (ຢູ່ 2/82 Duy Tan, Cau Giay, ຮ່າໂນ້ຍ ) ເພື່ອກວດສຸຂະພາບ, ຫວັງວ່າຈະປິ່ນປົວພະຍາດຕຸ່ມຜື່ນໄດ້ຢ່າງສິ້ນເຊີງ.
ໃນການສຳຫຼວດປະຫວັດການແພດ, ນາງຮ່ວາເຢືອງກ່າວວ່າ, ເພິ່ນເຄີຍກິນຊີ້ນສົ້ມເປັນເວລາຫຼາຍປີແລ້ວ. ຫຼັງຈາກການກວດ ແລະ ກວດຕາມຄລີນິກຕາມທີ່ທ່ານໝໍສັ່ງ, ນາງ H. ໄດ້ຖືກກວດພົບວ່າເປັນໂຣກ urticaria ຊໍາເຮື້ອທີ່ເກີດຈາກການຕິດເຊື້ອຂອງແມ່ທ້ອງກົມຂອງຫມາແລະແມວ.
ຄົນເຈັບແມ່ນໄດ້ສັ່ງຢາປິ່ນປົວຄົນເຈັບນອກ, ໃຫ້ຄໍາແນະນໍາກ່ຽວກັບສຸຂະອະນາໄມຂອງອາຫານ, ໂພຊະນາການ, ການດໍາລົງຊີວິດທີ່ເຫມາະສົມແລະກໍານົດສໍາລັບການຕິດຕາມ.
ກວດກາ ແລະ ປິ່ນປົວກໍລະນີນີ້ໂດຍກົງ, ຮອງສາດສະດາຈານ ດຣ ດ່າງງອກແອງ, ຊ່ຽວຊານ Parasitology, ລະບົບ ການດູແລສຸຂະພາບ Medlatec, ອາຈານສອນວິຊາ Mycology, Medical Micro-Parasitology, ສະຖາບັນການແພດທະຫານ ຢືນຢັນວ່າ ການປິ່ນປົວພະຍາດກາຝາກໂດຍທົ່ວໄປ ແລະ ຊໍາເຮື້ອ urticaria ທີ່ເກີດຈາກແມ່ທ້ອງຕົວກົມໃນແມວ ແລະ ໝາ, ສະເພາະຄົນເຈັບໃນລະບົບການລ້ຽງສັດ. ທ່ານ ໝໍ ບໍ່ພຽງແຕ່ສັ່ງຢາເທົ່ານັ້ນ, ແຕ່ຍັງໃຫ້ ຄຳ ປຶກສາເພື່ອໃຫ້ຄົນເຈັບມີຄວາມຮູ້ກ່ຽວກັບພະຍາດ, ຮູ້ສຶກປອດໄພແລະປະຕິບັດຕາມລະບອບການປິ່ນປົວ.
ຕາມຜູ້ຊ່ຽວຊານແລ້ວ, ຊີ້ນສົ້ມແມ່ນເຍື່ອງອາຫານພື້ນເມືອງທີ່ມີສ່ວນປະກອບຕົ້ນຕໍແມ່ນຊີ້ນໝູສົດທີ່ນຳເຂົ້າມາໝັກດ້ວຍຝອຍທຳມະຊາດ. ການປຸງແຕ່ງບໍ່ໄດ້ຜ່ານການປິ່ນປົວຄວາມຮ້ອນໃດໆ. ນີ້ແມ່ນອາຫານ favorite ຂອງຫຼາຍຄົນ, ໂດຍສະເພາະແມ່ນໃນລະດູຮ້ອນ, ຊີ້ນສົ້ມແມ່ນຂາດບໍ່ໄດ້ຢູ່ໃນໂຕະດື່ມ.
ຢ່າງໃດກໍຕາມ, ຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອແມ່ກາຝາກຈາກອາຫານ favorite ນີ້ແມ່ນສູງຫຼາຍ. ຄືກັນກັບກໍລະນີຂອງທ່ານນາງ Huyen, ອັດຕາສ່ວນຂອງຜູ້ຕິດເຊື້ອແມ່ກາຝາກຍ້ອນການກິນອາຫານທີ່ບໍ່ໄດ້ປຸງແຕ່ງເຊັ່ນ: ເນີຍ, ເລືອດ, ສະຫຼັດ, ແລະອື່ນໆກວມເອົາອັດຕາສ່ວນຫຼາຍ.
ຮອງສາດສະດາຈານ, ທ່ານດຣ ໂດງອກແອງ ໃຫ້ຮູ້ວ່າ: ອາການທາງຄລີນິກຂອງພະຍາດຕິດເຊື້ອແມ່ທ້ອງຕົວກົມຢູ່ແມວ ແລະ ໝາ ມັກຈະມີຄວາມຊັດເຈນ ແລະ ບໍ່ສະເພາະ. ໃນບາງຄົນ, ເມື່ອຍລ້າ, ພູມແພ້, ຜື່ນຄັນ, ປວດຮາກ, ປວດກ້າມເນື້ອ, ປວດກ້າມເນື້ອ, ຊ້າ, ທ້ອງອືດ, ຍ່ອຍອາຫານ, ແລະອື່ນໆ ຕົວອ່ອນຂອງແມ່ທ້ອງຕົວກົມໃນແມວແລະຫມາຍັງສາມາດເປັນແມ່ກາຝາກແລະເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ຕັບ, ປອດ, ລະບົບປະສາດສ່ວນກາງຫຼືຕາ.
"ເນື່ອງຈາກວ່າພະຍາດນີ້ບໍ່ມີອາການສະເພາະ, ມັນຖືກມອງຂ້າມໄດ້ງ່າຍ, ດັ່ງນັ້ນ, ຄົນທີ່ສະແດງອາການຕ່າງໆເຊັ່ນ: ຍ່ອຍອາຫານ, ອາການຄັນ, ດັງ, ຕັບ, ປອດ, ສະຫມອງ, ຫຼືມີອາການທີ່ມີຄວາມສ່ຽງສູງຄວນໄປຫາສະຖານທີ່ທາງການແພດເພື່ອກວດແລະກວດຫາສາເຫດຂອງພະຍາດຢ່າງຖືກຕ້ອງ," ຜູ້ຊ່ຽວຊານແນະນໍາ.
ໃນຄວາມເປັນຈິງ, ການວິນິດໄສຂອງພະຍາດກາຝາກໂດຍທົ່ວໄປແລະພະຍາດທີ່ເກີດຈາກຕົວອ່ອນຂອງແມ່ທ້ອງກົມໃນຫມາແລະແມວໂດຍສະເພາະຍັງປະເຊີນກັບຄວາມຫຍຸ້ງຍາກແລະສິ່ງທ້າທາຍຫຼາຍ.
ມັນບໍ່ແມ່ນຄວາມເປັນໄປໄດ້ທີ່ຈະກໍານົດສະຖານທີ່ທີ່ແນ່ນອນຂອງຕົວອ່ອນຢູ່ໃນຮ່າງກາຍ. ການວິນິດໄສແລະການປິ່ນປົວຕ້ອງການຄວາມຮູ້, ປະສົບການພິເສດແລະຄວາມເຂົ້າໃຈກ່ຽວກັບຄຸນລັກສະນະທາງຊີວະພາບຂອງເຊື້ອພະຍາດ.
ສະນັ້ນ, ປະຊາຊົນຕ້ອງຄົ້ນຄວ້າ ແລະ ເລືອກສະຖານທີ່ທາງການແພດທີ່ມີຊື່ສຽງ ຕອບສະໜອງຄວາມສາມາດດ້ານວິຊາຊີບ ພ້ອມທັງມີລະບົບອຸປະກອນກວດທີ່ທັນສະໄໝ ເພື່ອກວດຫາພະຍາດນີ້ໄດ້ຢ່າງຖືກຕ້ອງ ແລະ ມີປະສິດທິຜົນ.
ນອກຈາກນັ້ນ, ເພື່ອປ້ອງກັນຄວາມສ່ຽງຈາກພະຍາດແມ່ກາຝາກຢ່າງມີປະສິດທິຜົນ, ມາດຕະການທີ່ສຳຄັນທີ່ສຸດແມ່ນຕ້ອງປະຕິບັດຕາມຫຼັກສຸຂະອະນາໄມໃນການກິນ ແລະ ດື່ມ, ກິນອາຫານທີ່ປຸງແລ້ວ ແລະ ນ້ຳຕົ້ມ.
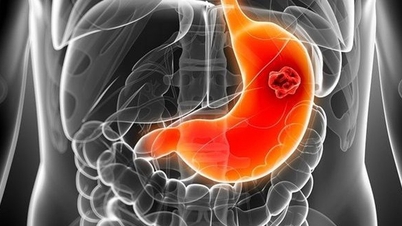
ປະສົບການຈາກກໍລະນີຂອງມະເຮັງກະເພາະອາຫານທີ່ພາດ
ກ່ຽວກັບກໍລະນີຄົນເຈັບ Pham Thi M. (1958, Vinh Phuc). ນາງໄດ້ມີອາການເຈັບປວດຢູ່ໃນທ້ອງຟ້າ, ເຈັບປວດເມື່ອຫິວເຂົ້າ ແລະ ຫຼັງຈາກກິນອາຫານເກືອບ 6 ເດືອນກ່ອນມາໂຮງໝໍທົ່ວປະເທດ Tam Anh ຢູ່ ຮ່າໂນ້ຍ. ນາງມີອາການນອນໄມ່ຫລັບແລະສູນເສຍປະມານ 3 ກິໂລກຣາມ.
ໃນເດືອນກັນຍາ 2023, ນາງໄດ້ໄປກວດແສງຢູ່ໂຮງໝໍແຫ່ງໜຶ່ງ ແລະຖືກກວດພົບວ່າມີພະຍາດກະເພາະອາຫານ, ແຜໃນ duodenal, ແລະ H.Pylori ເປັນບວກ. ນາງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາປົວກະເພາະອາຫານແລະມັນຊ່ວຍ, ແຕ່ເມື່ອນາງຢຸດເຊົາກິນຢາ, ຄວາມເຈັບປວດກັບຄືນມາ.
ຢູ່ທີ່ Tam Anh, ຜົນການສຳຫຼວດກະເພາະອາຫານຂອງທ່ານນາງ M ສະແດງໃຫ້ເຫັນບາດແຜໃນກະເພາະອາຫານ (ຂະໜາດປະມານ 5 ຊຕມ) ທີ່ມີບາດແຜໃນກະເພາະອາຫານອ່ອນໆ (C1).
ບາດແຜຊຶມເຊື້ອແຜ່ລາມໄປສູ່ພື້ນຜິວອ້ອມຂ້າງ, ເລືອດອອກໄດ້ງ່າຍເມື່ອຖືກແຕະຕ້ອງ. ມີການປ່ຽນແປງທີ່ຊັດເຈນໃນໂຄງສ້າງ microvascular ແລະຫນ້າດິນ. ກ່ຽວກັບ Pathology, ຄົນເຈັບໄດ້ຖືກກວດພົບວ່າມີ adenocarcinoma ທີ່ແຕກຕ່າງບໍ່ດີ.
ສະຖິຕິສະແດງໃຫ້ເຫັນວ່າ, ຢູ່ຫວຽດນາມ, ອັດຕາຄົນເຈັບທີ່ກວດຫາໂຣກມະເຮັງກະເພາະໃນໄລຍະຊ້າແມ່ນສູງ, ປະມານ 95% ຂອງຄົນເຈັບຖືກບົ່ງມະຕິເປັນພະຍາດທີ່ເປັນພະຍາດຮ້າຍແຮງຫຼື metastatic. ໃນຈຸດນີ້, ຄົນເຈັບບໍ່ສາມາດຜ່າຕັດໄດ້, ຫຼືແມ້ກະທັ້ງຫຼັງຈາກການຜ່າຕັດ, ຄວາມສ່ຽງຕໍ່ການເປັນຄືນໃຫມ່ແມ່ນສູງພາຍໃນ 5 ປີ.
ອັດຕາການຢູ່ລອດ 5 ປີແມ່ນຫນ້ອຍກວ່າ 20%. ທ່ານໝໍ ຫວູເຈືອງແຄ໋ງ, ກົມກະເພາະລຳໄສ້ໃຫ້ຮູ້ວ່າ, ຄົນເຈັບມັກມີການພົບເຫັນມະເຮັງກະເພາະໂດຍບັງເອີນໃນໄລຍະທີ່ມີອາຍຸເກີນ 40 ປີຜ່ານຜ່າການຜ່າຕັດຫຼືມີການຜ່າຕັດກະເພາະອາຫານຍ້ອນພະຍາດອື່ນໆ. ໃນເວລາທີ່ມະເຮັງກະເພາະອາຫານມີອາການ, ພະຍາດມັກຈະຢູ່ໃນຂັ້ນຕອນທີ່ກ້າວຫນ້າ.
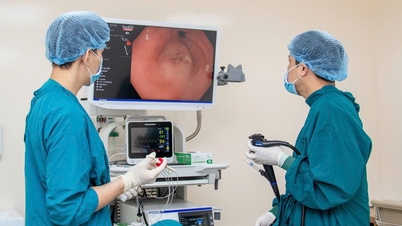
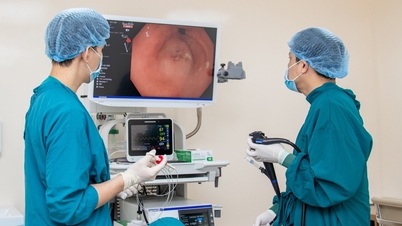
ມະເຮັງກະເພາະອາຫານມັກຈະມີຄວາມຄືບໜ້າເທື່ອລະກ້າວ, ໂດຍປົກກະຕິແລ້ວແມ່ນມາຈາກພະຍາດກະເພາະອາຫານ atrophic, metaplasia ລຳໄສ້, dysplasia. ຄົນເຈັບ M ໄດ້ກວດ gastroscopy ຫຼາຍກວ່າ 5 ເດືອນກ່ອນຫນ້ານີ້ແຕ່ບໍ່ໄດ້ກວດພົບ lesion, ແມ່ນຫນຶ່ງໃນກໍລະນີທົ່ວໄປຂອງພະຍາດພາດ.
ຕາມທ່ານໝໍ Khanh ແລ້ວ, ສາເຫດພື້ນຖານທີ່ບໍ່ເຫັນຮອຍແຜເປັນມະເຮັງແມ່ນມັກຈະເປັນຍ້ອນການກຽມຕົວບໍ່ດີກ່ອນການ endoscopy, ມີອາຫານ, ຂີ້ມູກ, ໂຟມ, ແລະອື່ນໆທີ່ເຫຼືອຢູ່ໃນກະເພາະອາຫານ. ເຕັກນິກການ endoscopy ບໍ່ໄດ້ຮັບການຮັບປະກັນໃນເວລາທີ່ທ່ານຫມໍບໍ່ມີຄວາມຮູ້ແຂງກ່ຽວກັບການຕິດເຊື້ອ H.Pylori ກ່ຽວກັບການ endoscopy, atrophy, dysplasia ລໍາໄສ້; ການສັງເກດການບໍ່ໄດ້ຢູ່ໃນລໍາດັບ, ເວລາ endoscopy ສັ້ນເກີນໄປ, ແລະອື່ນໆ.
Biopsies ໃນສະຖານທີ່ທີ່ບໍ່ຖືກຕ້ອງ, ຈໍານວນບໍ່ພຽງພໍຂອງຕ່ອນ biopsy; ຄວາມລົ້ມເຫຼວໃນການເຊື່ອມຕໍ່ແພດຫມໍກັບ endoscopists, pathologists, ແລະອື່ນໆ. ຍັງເປັນສາເຫດທົ່ວໄປທີ່ນໍາໄປສູ່ການ lesions malignant ພາດໂອກາດນີ້.
ທ່ານໝໍຍັງໄດ້ແບ່ງປັນກ່ຽວກັບອາການຂອງການຕິດເຊື້ອ H.Pylori ດ້ວຍການຖ່າຍແບບ endoscopy ເຊັ່ນ: ຈຸດແດງ, ສີແດງແຜ່ກະຈາຍ, ແຜ່ນ mucosal ກວ້າງ, granulitis antral, ນ້ໍານົມສີຂາວ, polyps hyperplastic, ລໍາໄສ້ metaplasia, atrophy ... ວິທີການຈໍາແນກລະຫວ່າງກະເພາະອາຫານທີ່ຕິດເຊື້ອ H.Pylori ແລະພະຍາດກະເພາະອາຫານທົ່ວໄປອື່ນໆ ...
ທ່ານໝໍຄຳ ສະຫຼຸບວ່າ, ເພື່ອບໍ່ໃຫ້ມີບາດແຜຫາຍຂາດຄືກັບກໍລະນີຂອງ ນາງ ມ, ໂຮງໝໍ ແລະ ແພດໝໍຕ້ອງກະກຽມກະເພາະອາຫານໃຫ້ສະອາດກ່ອນການຮັບການຜ່າຕັດ (ຖືສິນອົດອາຫານ 6-8 ຊົ່ວໂມງກ່ອນ ຫຼື ຖືສິນອົດເຂົ້າຄືນໜຶ່ງ, ກິນໂຟມ ແລະ ຢາລະລາຍນ້ຳເມືອກກ່ອນ 15-20 ນາທີ); ທ່ານຫມໍ endoscopy gastrointestinal ຈໍາເປັນຕ້ອງມີຄວາມຮູ້ກ່ຽວກັບພະຍາດມະເຮັງ gastric ເພື່ອສັງເກດອາການຄວາມສ່ຽງຕໍ່ການ endoscopy, ສັງເກດເຫັນສະຖານທີ່ທັງຫມົດ, ໃນຄໍາສັ່ງ; ແລະປະສານງານທີ່ດີລະຫວ່າງທ່ານຫມໍທາງດ້ານການຊ່ວຍ - endoscopists ແລະ pathologists.
ຜູ້ທີ່ມີຄວາມສ່ຽງສູງ: ອາຍຸຫຼາຍກວ່າ 40 ປີ, ໂລກອ້ວນ, ປະຫວັດຄອບຄົວຂອງພໍ່ແມ່ຫຼືອ້າຍເອື້ອຍນ້ອງທີ່ເປັນມະເຮັງກະເພາະອາຫານ, ສູບຢາເລື້ອຍໆ, ດື່ມເຫຼົ້າ ... ຄວນມີການກວດ endoscopy ເປັນປະຈໍາ.
ການກວດພົບມະເຮັງກະເພາະອາຫານໃນຕອນຕົ້ນ, ໃນເວລາທີ່ຈຸລັງ malignant ຍັງບໍ່ທັນໄດ້ເຂົ້າໄປໃນຊັ້ນ submucosal, ສາມາດສົ່ງຜົນໃຫ້ການປິ່ນປົວຢ່າງສົມບູນໂດຍບໍ່ມີການ gastrectomy ຫຼືເຄມີບໍາບັດ. ຄວາມສ່ຽງຕໍ່ການເກີດໃຫມ່ແມ່ນຕໍ່າ, ແລະອັດຕາການຢູ່ລອດ 5 ປີແມ່ນປະມານ 90%.
ຊ່ວຍປະຢັດຊີວິດຂອງຄົນເຈັບທີ່ຖືກກັດໂດຍ krait banded
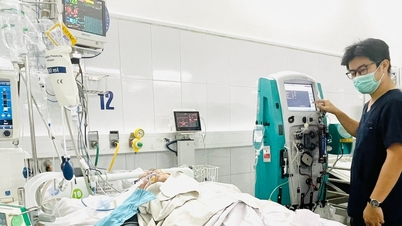
ເວລາ 11:00 ໂມງ ວັນທີ 9 ສິງຫາ 2024, ພະແນກຜ່າຕັດ-ວິຈິດ, ກູ້ຊີບ-ສຸກເສີນ ແລະ ຕ້ານສານພິດ, ສູນການແພດເມືອງ ວັນໂດນ ໄດ້ຮັບຄົນເຈັບ Ly Dang T. (ອາຍຸ 62 ປີ), ຢູ່ບ້ານ ກວານລານ, ເມືອງ ແວນ ດອນ, ປິ່ນປົວຢູ່ໂຮງໝໍ ມີອາການເລືອດອອກທີ່ຂໍ້ຕີນເບື້ອງຂວາ ຍ້ອນງູກັດ.
ໃຫ້ຮູ້ວ່າ: ໃນຄືນວັນທີ 9 ສິງຫາ 2024, ໃນຂະນະທີ່ໄປເບິ່ງສະໜາມຢູ່, ຄົນເຈັບ ທ້າວ ລີ ດັ້ງທິ (ອາຍຸ 62 ປີ) ຖືກງູຫໍ່ຂໍ້ຕີນເບື້ອງຂວາດ້ວຍງູ (ເຊືອກຜູກ), ເລືອດໄຫຼອອກຈາກຂໍ້ຕີນເບື້ອງຂວາ.
ຄົນເຈັບໄດ້ຖືກຍົກຍ້າຍທັນທີໂດຍຄອບຄົວຂອງລາວໄປຫາຄລີນິກທົ່ວໄປພາກພື້ນ Quan Lan ເພື່ອກວດ. ຢູ່ທີ່ຫ້ອງສຸກເສີນ, ຄົນເຈັບໄດ້ຮັບການປິ່ນປົວສຸກເສີນດ້ວຍການສັກຢາ IV, ການສັກຢາ SAT, ການສັກຢາຕ້ານການອັກເສບ, ແລະອື່ນໆ, ທ່ານຫມໍໄດ້ກໍານົດວ່າຄົນເຈັບສາມາດມີຄວາມຄືບຫນ້າຮ້າຍແຮງ, ມີຄວາມສ່ຽງສູງ. ເຂົາເຈົ້າໄດ້ໂທຫາສູນການແພດເມືອງ Van Don ເພື່ອປຶກສາຫາລືເພື່ອຍົກຍ້າຍຄົນເຈັບໄປສູນປິ່ນປົວໂດຍທັນທີ.
ພາຍຫຼັງໄດ້ຮັບຂໍ້ມູນໃນຕອນກາງຄືນ, ໜ່ວຍງານສຸກເສີນຂອງກົມກວດກາ, ສູນການແພດເມືອງວັງດອນໄດ້ສົ່ງໜ່ວຍງານສຸກເສີນໄປຮັບຄົນເຈັບ.
ພາຍຫຼັງຂີ່ເຮືອຢ່າງຕໍ່ເນື່ອງເປັນເວລາ 2 ຊົ່ວໂມງ ໃນຕອນກາງຄືນ, ເວລາປະມານ 1:30 ໂມງ ຂອງວັນທີ 10 ສິງຫາ 2024, ໜ່ວຍກູ້ໄພມູນນິທິຈື່ງໄດ້ນຳສົ່ງຄົນເຈັບໄປ ພະແນກຜ່າຕັດ-ວິເສດ, ກູ້ຊີບ-ກູ້ໄພ ນະຄອນຫຼວງ ແລະ ຕ້ານສານພິດ, ສູນການແພດເມືອງ ວັງດອນ ເພື່ອປິ່ນປົວ.
ໃນທີ່ນີ້, ຄົນເຈັບໄດ້ຖືກກວດແລະປິ່ນປົວທັນທີໂດຍທ່ານຫມໍທີ່ລ້າງບາດແຜ, ໃຫ້ນ້ໍາ IV, ຫຼຸດຜ່ອນຄວາມເຈັບປວດ, ຫຼຸດຜ່ອນການອັກເສບ, ແລະເຮັດການທົດສອບຂັ້ນພື້ນຖານເພື່ອປະເມີນສະພາບທົ່ວໄປຂອງຄົນເຈັບ.
ຫຼັງຈາກ 1 ມື້ຂອງການຕິດຕາມກວດກາ, ການດູແລແລະການປິ່ນປົວ, ສຸຂະພາບຂອງຄົນເຈັບໄດ້ສະຖຽນລະພາບ. ຄາດວ່າຄົນເຈັບສາມາດອອກໂຮງໝໍໃນອາທິດໜ້າ.
ທ່ານ BSCKI Nguyen Khac Manh, ຫົວໜ້າພະແນກຜ່າຕັດ-ວິຈິດ, ກູ້ຊີບ-ກູ້ໄພ ສຸກເສີນ ແລະ ຕ້ານສານພິດ ໃຫ້ຮູ້ວ່າ, ຄົນເຈັບ Ly Dang T. (62 ປີ) ໂຊກດີຖືກນຳສົ່ງໂຮງໝໍໄວ ເພື່ອປິ່ນປົວບາດແຜທີ່ເກີດຈາກງູພິດກັດໄດ້ທັນເວລາ, ຈຶ່ງສາມາດຟື້ນຕົວຄືນໄດ້ຢ່າງຄົບຖ້ວນ, ບໍ່ກະທົບເຖິງຊີວິດ.
ໃນທາງກົງກັນຂ້າມ, ຄົນເຈັບສາມາດເສຍຊີວິດຢ່າງໄວວາຍ້ອນການເປັນອໍາມະພາດຂອງລະບົບຫາຍໃຈຫຼືຖືກປະໄວ້ດ້ວຍການເປັນອໍາມະພາດຖາວອນແລະ coma ເນື່ອງຈາກການຂາດອົກຊີເຈນຕໍ່ສະຫມອງເປັນເວລາດົນ. ດັ່ງນັ້ນ, ເມື່ອຖືກງູກັດ ຫຼື ໃນກໍລະນີຖືກງູກັດ, ປະຊາຊົນຈຶ່ງຕ້ອງພາຜູ້ເຄາະຮ້າຍໄປໂຮງໝໍເພື່ອປິ່ນປົວສຸກເສີນ ແລະ ປິ່ນປົວໃຫ້ທັນເວລາ ເພື່ອບໍ່ໃຫ້ເສຍຊີວິດ.
ທ່ານໝໍແນະນຳວ່າ ເພື່ອປ້ອງກັນງູກັດ, ເຈົ້າຕ້ອງຮູ້ຈັກປະເພດງູໃນບໍລິເວນດັ່ງກ່າວ ແລະ ຮູ້ເຂດທີ່ງູມັກຢູ່ ຫຼື ລີ້ຊ່ອນ.
ໃສ່ເກີບ, ເກີບສູງແລະກາງເກງຂາຍາວ, ໂດຍສະເພາະໃນເວລາກາງຄືນ, ແລະຫມວກທີ່ມີຂອບກວ້າງຖ້າຍ່າງຢູ່ໃນປ່າຫຼືໃນພື້ນທີ່ຫຍ້າ. ຢູ່ໃຫ້ໄກຈາກງູເທົ່າທີ່ເປັນໄປໄດ້; ຫົວງູຕາຍຍັງສາມາດກັດໄດ້. ຫ້າມຈັບ, ໄລ່ ຫຼື ແຂວນງູໃນພື້ນທີ່ປິດລ້ອມ.
ຫ້າມຢູ່ໃກ້ກັບບ່ອນທີ່ງູມັກຢູ່ຫຼືໄປຢ້ຽມຢາມ, ເຊັ່ນ: ຂີ້ເຫຍື້ອ, ຂີ້ເຫຍື້ອສີແດງ, ຂີ້ເຫຍື້ອ, ຫຼືບ່ອນທີ່ລ້ຽງສັດໃນຄອບຄົວ.
ເພື່ອຫຼີກລ້ຽງງູທະເລກັດ, ປະຊາຊົນບໍ່ຄວນຈັບງູໃນຕາຫນ່າງຫຼືຫາປາ. ໃຊ້ແສງໄຟຖ້າຢູ່ໃນຄວາມມືດຫຼືໃນຕອນກາງຄືນ.
ທີ່ມາ: https://baodautu.vn/tin-moi-y-te-ngay-118-nguy-hiem-thoi-quen-an-thit-tai-song-d222151.html
































![[ພາບ] ຂະບວນແຫ່ເພື່ອສະເຫຼີມສະຫຼອງວັນຊາດລາວ ຄົບຮອບ 50 ປີ](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F02%2F1764691918289_ndo_br_0-jpg.webp&w=3840&q=75)





































































(0)