
Еще одна успешная пересадка печени при несовместимых группах крови
В марте 2023 года у Х. была обнаружена опухоль печени, осложнение разрыва опухоли, и ему была сделана операция в провинции. После этого пациент Х. был переведен в Национальную детскую больницу для обследования и лечения, где ему дважды провели эмболизацию.
В апреле 2025 года пациенту была проведена третья операция по эмболизации в 108-м Центральном военном госпитале. Однако опухоль печени продолжала расти и увеличиваться в размерах. В связи с этим пациенту была показана трансплантация печени.
Мать Х., Т., с болью в сердце посмотрела на дочь: «Твои родители тебя родили и растили до сих пор, они просто хотят вылечить твою болезнь, чтобы ты была здорова. Ты ещё молода, у тебя впереди целое будущее». Хотя дочь переживала и не хотела этого делать, решение пожертвовать печень ребёнку она приняла очень быстро.
Особенностью случая матери и ребёнка Th. является несовместимость группы крови при трансплантации печени (группа крови ребёнка 0, группа крови матери B). При несовместимой по системе ABO трансплантации печени важнейшей задачей является снижение количества антител к антигену A и/или B в сыворотке реципиента до безопасного уровня, чтобы не вызвать чрезмерный гуморальный иммунный ответ на трансплантированную печень.
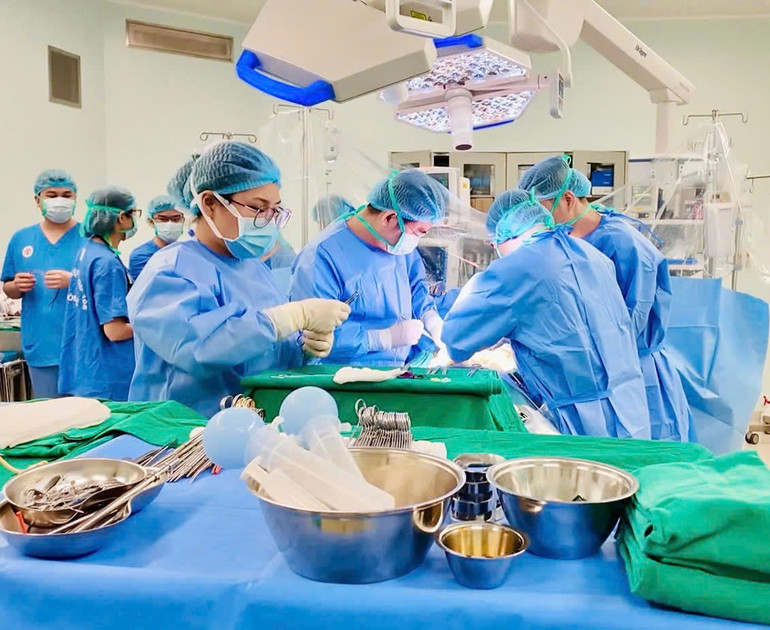
Врач-специалист, магистр И Нгуен Хоанг Нгок Ань из отделения гепато-билиарной и поджелудочной хирургии 108-го Центрального военного госпиталя сообщил, что перед трансплантацией у пациента Х. был определен титр антител к группе крови донора, затем титр антител был скорректирован, и проведена десенсибилизирующая терапия иммунодепрессантом Ритуксимабом в сочетании с плазмаферезом (3 раза). На тот момент титр антител составил 1/8, что является безопасным значением для проведения трансплантации печени.
Утром 7 октября мать и дочь перенесли сложнейшую операцию в своей жизни.
После интенсивной предтрансплантационной подготовки команда специалистов по трансплантации печени провела лапароскопическую операцию по изъятию правого печеночного трансплантата у живого донора для пересадки печени пациентке. Операция длилась 8 часов.
Доцент, доктор Ву Ван Куанг, заместитель заведующего отделением хирургии печени, желчных протоков и поджелудочной железы 108-го Центрального военного госпиталя, рассказал, что в этом случае пациенту уже дважды проводили операцию, и в брюшной полости у него образовалась спайка, которую при проведении операции пришлось удалить.
«У пациента было много опухолей в печени, поэтому во время операции необходимо соблюдать осторожность. У донора были аномалии желчных протоков. При выполнении билиарного анастомоза на трансплантате необходимо соблюдать осторожность, чтобы избежать утечки желчи или стеноза», — поделился доктор Куанг.
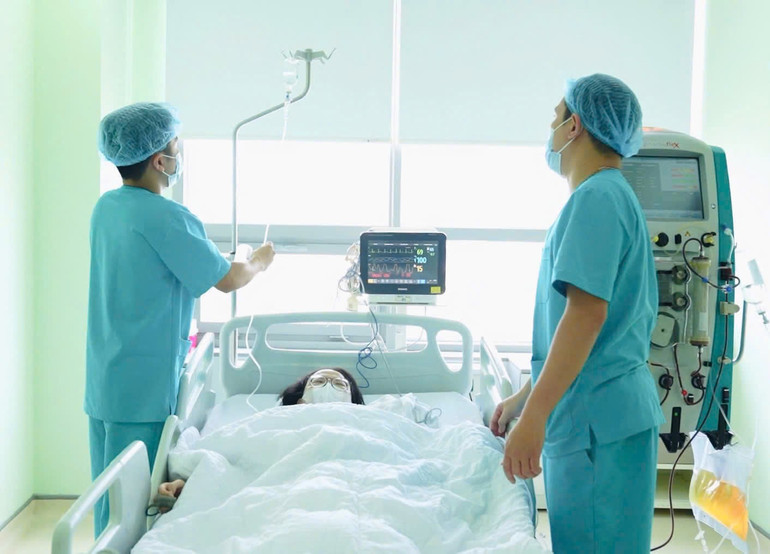
Проснувшись после трансплантации, Х. первым делом подумала о матери. Через неделю после трансплантации г-же Т. разрешили навестить дочь. И мать, и дочь были тронуты и рады видеть, что обе идут на поправку. «Обычно мы виделись только по телефону. Сегодня, когда я смогла зайти к ней в палату и увидеть её здоровой, я так счастлива, что не могу описать словами. Я просто надеюсь, что она скоро сможет вернуться в школу, как и её друзья», — с волнением сказала г-жа Т.
Через неделю после трансплантации состояние здоровья как реципиента, так и донора стабилизировалось. Донор был выписан из больницы через неделю после трансплантации. Здоровье реципиента восстановилось хорошо, пересаженная печень функционировала нормально, и он быстро двигался.
Преодоление трудностей при трансплантации печени у пациентов с несовместимыми группами крови
Увеличение количества донорских органов является проблемой для врачей в работе по мобилизации донорства органов и тканей. Были приняты некоторые меры, такие как расширение критериев донорства органов, донорство органов от доноров с остановкой сердца, использование устройств экстракорпоральной перфузии для сохранения и восстановления функции органов перед трансплантацией, а также донорство органов от доноров с несовместимостью групп крови по системе ABO...
Раньше трансплантация органов от живых доноров, несовместимых по системе ABO, включая трансплантацию печени, была противопоказанием из-за высокого риска отторжения. Однако недавние достижения в области иммуномодулирующей терапии позволили преодолеть барьер совместимости по группе крови ABO, тем самым расширив возможности донорства органов для пациентов.
По словам экспертов в области трансплантации органов, в настоящее время в некоторых странах, таких как Тайвань (Китай), Япония и Южная Корея, трансплантация печени от живых доноров, несовместимых по группе крови (AB0), больше не является противопоказанием, а стала рутинным методом лечения, при этом результаты после трансплантации считаются эквивалентными результатам при трансплантации органов, совместимых по группе крови.
Во Вьетнаме трансплантация от донора, несовместимого по системе ABO, проводилась пациентам с трансплантацией почки и детям, перенесшим трансплантацию печени. Однако при трансплантации печени у взрослых этот метод пока не применялся.
«Хотя иммунитет у взрослых сложнее, чем у детей, и число пациентов, перенесших трансплантацию печени, растёт, источник донорской печени ограничен, поэтому проведение трансплантации печени при несовместимой группе крови помогает повысить шансы на выживание у людей, нуждающихся в пересадке печени», — сказал доктор Куанг.
Источник: https://nhandan.vn/du-bat-dong-nhom-mau-me-van-hien-mot-phan-la-gan-cuu-con-gai-post915814.html





![[Фото] Генеральный секретарь То Лам принимает участие в 18-м съезде партии в Ханое, 2025-2030 гг.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760581023342_cover-0367-jpg.webp)
![[Фото] Газета «Нхан Дан» запускает «Отечество в сердце: фильм-концерт»](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)


























![[Видео] TripAdvisor отмечает многие известные достопримечательности Ниньбиня](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760574721908_vinh-danh-ninh-binh-7368-jpg.webp)



































































Комментарий (0)