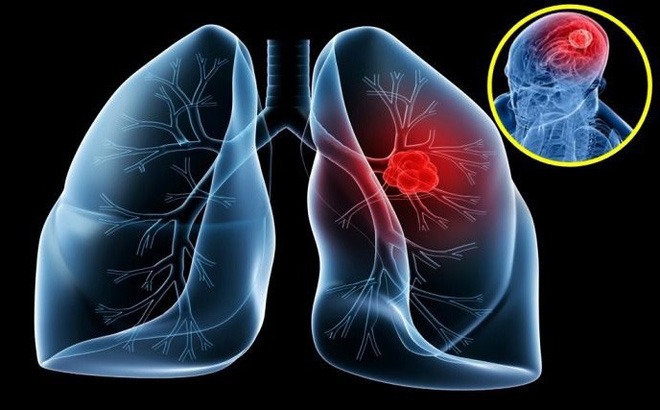
คุณดี. เป็นมะเร็งปอดระยะสุดท้ายที่แพร่กระจายไปยังสมอง กระดูก และอวัยวะอื่นๆ ด้วยการค้นพบการกลายพันธุ์ของยีน เธอได้รับการรักษาด้วยยาที่ออกฤทธิ์เฉพาะจุด ซึ่งช่วยให้เธอหลุดพ้นจากภาวะวิกฤตและมีชีวิตยืนยาวขึ้น
คุณดี. เป็นมะเร็งปอดระยะสุดท้ายที่แพร่กระจายไปยังสมอง กระดูก และอวัยวะอื่นๆ ด้วยการค้นพบการกลายพันธุ์ของยีน เธอได้รับการรักษาด้วยยาที่ออกฤทธิ์เฉพาะจุด ซึ่งช่วยให้เธอหลุดพ้นจากภาวะวิกฤตและมีชีวิตยืนยาวขึ้น
การฟื้นฟูผู้ป่วยมะเร็งปอด
ปลายเดือนมกราคม CTND วัย 51 ปี เข้ารับการติดตามผลการรักษากับ ดร. Ngo Tuan Phuc ซึ่งเป็นแพทย์ผู้เชี่ยวชาญด้านมะเร็งวิทยา หลังจากรับการรักษามะเร็งปอดชนิดไม่ใช่เซลล์เล็กระยะที่ 4 เป็นเวลา 10 เดือน
ขณะนี้ คุณ D. ฟื้นตัวอย่างแข็งแรงแล้ว พูดไม่ชัด ปากไม่เบี้ยว กินอาหารได้ปกติ น้ำหนักขึ้น 10 กก. และไม่อ่อนเพลียจนเกินไป แตกต่างอย่างสิ้นเชิงจากเดือนกุมภาพันธ์ 2567 ที่คุณ D. ถูกนำส่งห้องฉุกเฉินในอาการวิกฤต
 |
| ภาพประกอบภาพถ่าย |
เมื่อย้อนนึกถึงช่วงเวลาที่เข้ารักษาตัวในโรงพยาบาลเมื่อเดือนกุมภาพันธ์ พ.ศ. 2567 ญาติๆ เล่าว่ามีอาการพูดลำบาก มองเห็นไม่ชัด มือซ้ายบวม หายใจลำบาก และมีมะเร็งปอดแพร่กระจาย
ผลการตรวจ MRI พบว่ามีรอยโรคในสมองหลายจุด โดยรอยโรคที่ใหญ่ที่สุดอยู่ในสมองกลีบหน้าผากซ้ายขนาด 32x31 มม. ทำให้เกิดภาวะสมองบวมน้ำและหัวใจห้องล่างซ้ายถูกกดทับ ซึ่งเป็นสาเหตุของภาวะแทรกซ้อนทางระบบประสาทของคุณดี
ดร.ฟุก กล่าวว่า หากไม่ได้รับการรักษาอย่างทันท่วงที ความเสี่ยงต่อการเสียชีวิตของคุณหญิง ดี จะสูงมาก หลังจากปรึกษากับแพทย์ผู้เชี่ยวชาญด้านรังสีรักษาแล้ว แพทย์จึงตัดสินใจรักษาอาการบวมน้ำในสมองด้วยยาภายใน และทำการตรวจชิ้นเนื้อต่อมน้ำเหลืองส่วนคอด้านขวา
ผลการตรวจทางพันธุกรรมแสดงให้เห็นว่าคุณ D. มีการกลายพันธุ์ของยีน ALK ซึ่งเป็นการกลายพันธุ์ที่หายากในมะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็ก (คิดเป็น 4.4% - 6.7%) โดยมักตรวจพบเมื่อมีการแพร่กระจายไปยังสมอง ในการรักษา คุณ D. ได้รับยาที่ออกฤทธิ์เฉพาะที่ซึ่งช่วยยับยั้งการกลายพันธุ์ของยีน ALK และมีประสิทธิภาพสูงในการบรรเทาอาการทางระบบประสาท
หลังจากการรักษาเพียง 1 สัปดาห์ คุณดี. หายจากอาการหายใจลำบาก มองเห็นไม่ชัด อาการบวมที่มือซ้าย และอาการต่างๆ เช่น ปากเบี้ยว พูดไม่ชัด และอัมพาตครึ่งซีก ก็ลดลงอย่างมีนัยสำคัญ ดร.ฟุกประเมินการฟื้นตัวของคุณดี. ว่าเป็นไปในทางที่ดีมาก และยังคงสั่งจ่ายยาที่ออกฤทธิ์เฉพาะจุดร่วมกับการกายภาพบำบัดเพื่อให้อาการของเธอดีขึ้น
ปัจจุบัน หลังจากการรักษามานานกว่า 10 เดือน ผลการสแกน CT ปอดพบว่าเนื้องอกในปอดมีขนาดเล็กลงและแทบไม่มีร่องรอยหลงเหลืออยู่ อย่างไรก็ตาม เนื้องอกในสมองเริ่มแสดงอาการกลับมาเป็นซ้ำ คุณ D. อาจจำเป็นต้องได้รับการฉายรังสีรักษาที่สมอง หรือรักษาด้วยยาที่ออกฤทธิ์เฉพาะเจาะจงรุ่นใหม่ต่อไป เพื่อป้องกันการลุกลามของโรค
สำหรับขั้นตอนการรักษา ในเดือนตุลาคม พ.ศ. 2566 คุณดี. ได้เข้ารับการตรวจสุขภาพประจำปี และพบภาวะน้ำในช่องเยื่อหุ้มปอดด้านซ้าย ผลการสแกน CT พบว่าเป็นเนื้องอกในปอดขนาด 3x3 เซนติเมตร และมีน้ำในช่องเยื่อหุ้มปอดด้านซ้ายจำนวนมาก ทำให้ปอดยุบตัว หลังจากการส่องกล้องตรวจหลอดลมและการตัดชิ้นเนื้อ ผลการตรวจยืนยันว่าเป็นมะเร็งปอดชนิดอะดีโนคาร์ซิโนมา
ก่อนหน้านี้แพทย์เคยคาดการณ์ไว้ว่า คุณดี. จะมีชีวิตอยู่ได้เพียง 6 เดือนถึงไม่ถึงหนึ่งปี อย่างไรก็ตาม การตรวจพบการกลายพันธุ์ทางพันธุกรรมตั้งแต่ระยะเริ่มต้นและการรักษาที่เหมาะสม ช่วยเพิ่มโอกาสรอดชีวิตและยืดอายุของเธอได้อย่างมีนัยสำคัญ
ตามสถิติขององค์กรมะเร็งโลก (Globocan) มะเร็งปอดจัดเป็นมะเร็งที่พบบ่อยเป็นอันดับสองในผู้ชายและผู้หญิงในเวียดนาม
มะเร็งปอดแบ่งออกเป็นสองประเภทหลัก ได้แก่ มะเร็งปอดชนิดเซลล์เล็กและมะเร็งปอดชนิดไม่ใช่เซลล์เล็ก มะเร็งปอดชนิดไม่ใช่เซลล์เล็กคิดเป็นประมาณ 80% ของผู้ป่วยมะเร็งปอดทั้งหมด เช่นเดียวกับกรณีของคุณดี
ดร.ฟุก อธิบายว่ามะเร็งเป็นผลมาจากการเปลี่ยนแปลงของยีนที่ควบคุมการเจริญเติบโตของเซลล์ การกลายพันธุ์ของยีนเหล่านี้มักเกิดจากปัจจัยแวดล้อม เช่น สารเคมี รังสียูวี แบคทีเรีย หรือความผิดพลาดในกระบวนการจำลองดีเอ็นเอของเซลล์ การค้นพบการกลายพันธุ์ของยีนในมะเร็งปอดชนิดไม่ใช่เซลล์เล็กได้ก่อให้เกิดวิธีการรักษาแบบใหม่ที่ "ล็อก" การกลายพันธุ์และป้องกันการเติบโตของเนื้องอก
การบำบัดแบบกำหนดเป้าหมายเปิดยุคใหม่ในการรักษามะเร็งปอดชนิดไม่ใช่เซลล์เล็กระยะลุกลาม ช่วยยืดอายุการรอดชีวิตและปรับปรุงคุณภาพชีวิตของผู้ป่วย
อย่างไรก็ตาม ยาชนิดนี้มีราคาแพง ทำให้ผู้ป่วยหลายรายเข้าถึงได้ยาก อย่างไรก็ตาม ด้วยการพัฒนาทางการแพทย์สมัยใหม่ แพทย์จึงคาดหวังว่าจะค้นพบการกลายพันธุ์ของยีนได้มากขึ้น และให้การรักษาที่มีประสิทธิภาพ ควบคู่ไปกับการลดต้นทุนยาเพื่อขยายโอกาสในการรักษาให้กับผู้ป่วย
เด็กหญิงที่มีห้องหัวใจขยายเนื่องจากภาวะแทรกซ้อนจากภาวะผนังกั้นห้องหัวใจห้องบนฉีกขาด
การแทรกแซงของทรุค วัย 11 เดือน มีความซับซ้อนเนื่องจากทารกมีน้ำหนักตัวต่ำกว่าเกณฑ์ มีผนังกั้นห้องหัวใจขนาดใหญ่ และมีความเสี่ยงที่จะเกิดความเสียหายต่อลิ้นหัวใจหากใช้ร่มขนาดใหญ่เกินไป
แพทย์ระบุว่าภาวะผนังกั้นหัวใจห้องบนรั่ว (atrial septal defect) เป็นโรคหัวใจพิการแต่กำเนิดที่มีลักษณะเป็นรูระหว่างห้องบนทั้งสองห้อง (ห้องบนของหัวใจ) ภาวะผนังกั้นหัวใจห้องบนรั่วขนาดเล็ก (น้อยกว่า 5 มม.) สามารถปิดได้เอง
รูขนาดใหญ่ที่ไม่มีอาการและไม่ก่อให้เกิดปัญหาสุขภาพไม่จำเป็นต้องผ่าตัดเมื่อเด็กยังเล็ก แต่จำเป็นต้องได้รับการติดตามอาการและอาจต้องมีการแทรกแซงเมื่อเด็กโตขึ้น ในกรณีที่มีภาวะแทรกซ้อน เช่น หัวใจห้องขวาขยายตัว น้ำหนักขึ้นช้า หรือภาวะหัวใจล้มเหลว จำเป็นต้องได้รับการแทรกแซงอย่างทันท่วงที
ลูกน้อยตรุกคลอดครบกำหนด โดยมีน้ำหนักแรกเกิดเกือบ 3.8 กิโลกรัม คุณแม่ของเธอกล่าวว่าไม่มีใครในครอบครัวเป็นโรคหัวใจ และไม่พบความผิดปกติใดๆ ระหว่างตั้งครรภ์ เมื่อลูกน้อยอายุได้สองเดือน เธอจึงไปฉีดวัคซีนและตรวจสุขภาพทั่วไป และได้ยินเสียงหัวใจผิดปกติ
นี่คือเสียงที่เกิดจากการไหลเวียนของเลือดที่ไม่สม่ำเสมอในหรือใกล้หัวใจ ซึ่งบ่งชี้ถึงโรคหัวใจและหลอดเลือดบางชนิด ครอบครัวได้นำทารกไปตรวจคลื่นเสียงสะท้อนหัวใจ ซึ่งตรวจพบความผิดปกติของผนังกั้นห้องบน (atrial septal defect) ขนาดใหญ่ 11 มิลลิเมตร โดยไม่มีภาวะแทรกซ้อน แพทย์ไม่ได้สั่งให้ปิดความผิดปกติของผนังกั้นห้องบน และได้นัดติดตามผลเพื่อติดตามผลอย่างสม่ำเสมอ
หกเดือนต่อมา ทรูคเริ่มมีอาการน้ำหนักขึ้นช้า และบางเดือนน้ำหนักก็ลดลงเล็กน้อย เธอมักมีอาการติดเชื้อทางเดินหายใจซ้ำๆ และกินอาหารได้ไม่ดี ในการตรวจติดตามผลเมื่ออายุ 11 เดือน ผลการตรวจเอคโค่หัวใจพบว่าห้องหัวใจด้านขวาของเธอขยายใหญ่ขึ้น ซึ่งถือว่ามีความก้าวหน้ามากขึ้นเมื่อเทียบกับการตรวจครั้งก่อน
“การรวมกันของอาการและการตรวจคลื่นเสียงสะท้อนหัวใจแสดงให้เห็นว่าภาวะหัวใจห้องบนรั่วทำให้เกิดภาวะแทรกซ้อน จำเป็นต้องมีการแทรกแซงด้วยร่มชูชีพในระยะเริ่มต้นเพื่อปิดภาวะดังกล่าว” ดร. Thuy กล่าว
นพ.หวู่ นัง ฟุก ผู้รักษาผู้ป่วยโดยตรง ประเมินว่าการแทรกแซงนี้ค่อนข้างซับซ้อน เนื่องจากทรุกมีน้ำหนักตัวต่ำกว่าเกณฑ์ (8.4 กก. ณ เวลาที่เข้ารับการผ่าตัด) และรูของเธอมีขนาดมากกว่า 10 มม. จึงจำเป็นต้องใช้ร่มขนาดใหญ่เพื่อปิดรูให้สนิท
อย่างไรก็ตาม ในเด็กที่มีน้ำหนักตัวต่ำกว่าเกณฑ์ หากร่มชูชีพมีขนาดใหญ่เกินไป อาจทำให้อวัยวะโดยรอบถูกกดทับได้ง่าย ทำให้เกิดภาวะลิ้นหัวใจไมทรัลรั่วหรือลิ้นหัวใจไตรคัสปิดรั่ว นอกจากนี้ หัวใจห้องบนขวาที่มีขนาดเล็กยังขยายตัว ทำให้หัวใจห้องบนซ้ายมีขนาดเล็กลง ทำให้ใช้งานยากเนื่องจากพื้นที่ห้องหัวใจแคบ ทำให้กางร่มชูชีพและปิดรูรั่วได้ยาก
เพื่อแก้ไขปัญหานี้ ดร.ฟุกและทีมงานได้พยายามใช้ร่มชูชีพขนาดเล็กที่สุด (เส้นผ่านศูนย์กลาง 12 มม.) เพื่อปิดรูรั่วโดยไม่ทำลายลิ้นหัวใจ ตลอดการผ่าตัด แพทย์ได้นำภาพเอกซเรย์และการตรวจคลื่นเสียงสะท้อนหัวใจผ่านหลอดอาหารมาใช้ ซึ่งช่วยให้แพทย์สามารถผ่าตัดได้อย่างแม่นยำ หลังจากผ่านไป 45 นาที การผ่าตัดก็เสร็จสมบูรณ์
ผลการตรวจเอคโคคาร์ดิโอแกรมหลังการผ่าตัดพบว่ารูถูกปิดสนิทและไม่กดทับโครงสร้างโดยรอบ ทารกได้รับอนุญาตให้กลับบ้านได้หนึ่งวันหลังการผ่าตัด
ดร.ฟุก กล่าวว่า การปิดผนังกั้นหัวใจห้องบนด้วยร่มชูชีพเป็นทางเลือกแรกสำหรับผู้ป่วยที่มีผนังกั้นหัวใจห้องบนที่มีโครงสร้างทางกายวิภาคที่เหมาะสม วิธีนี้เป็นวิธีการแทรกแซงแบบแผลเล็ก (minimised invasive intervention) ที่มีข้อดีมากมาย เช่น ปลอดภัย เสียเลือดน้อย เจ็บน้อย ลดความเสี่ยงต่อการติดเชื้อ ฟื้นตัวเร็ว ไม่ต้องเปิดหน้าอก จึงไม่เกิดแผลเป็น
เด็กสามารถกลับไปทำกิจกรรมตามปกติได้ทันทีหลังการผ่าตัด หากแผลผ่าตัดปิดได้สำเร็จและได้รับการดูแลหลังการผ่าตัดเป็นอย่างดี เด็กจะฟื้นตัวเต็มที่และมีพัฒนาการเหมือนเด็กปกติ
โรคหัวใจพิการแต่กำเนิดสามารถป้องกันได้ในระดับหนึ่งโดยการฉีดวัคซีนป้องกันโรคหัดเยอรมัน (หัดเยอรมัน) หลีกเลี่ยงการใช้ยาที่ไม่ได้รับคำสั่งจากแพทย์ในช่วงสามเดือนแรกของการตั้งครรภ์ และหลีกเลี่ยงการดื่มแอลกอฮอล์และการใช้ยาเสพติดในระหว่างตั้งครรภ์...
เมื่อเทียบกับโรคหัวใจพิการแต่กำเนิดชนิดอื่นๆ ภาวะผนังกั้นห้องหัวใจห้องบนรั่ว (atrial septal defect) มักได้รับการวินิจฉัยในภายหลัง แพทย์หญิงถุ่ยกล่าวว่า ตรวจพบภาวะนี้ได้ตั้งแต่ระยะแรก เพราะเธอมีอาการในระยะเริ่มแรกจากรูขนาดใหญ่
หากเด็กมีผิวซีด เหงื่อออกมาก มือและเท้าเย็น น้ำหนักขึ้นช้า หายใจเร็ว หายใจมีเสียงหวีด หรือติดเชื้อทางเดินหายใจซ้ำๆ ผู้ปกครองควรพาลูกไปพบ แพทย์ เฉพาะทางเพื่อรับการตรวจคัดกรองโรคหัวใจพิการแต่กำเนิด
ปวดหัว นอนไม่หลับ เบื่ออาหาร เนื่องจากมีไขมันเกาะตับ เนื่องจากน้ำหนักเกิน
คุณ LPH อายุ 36 ปี ทำงานเป็นพนักงานออฟฟิศให้กับบริษัทนำเข้า-ส่งออกแห่งหนึ่ง งานหลักของเธอคือการป้อนข้อมูล เธอต้องนั่งอยู่หน้าคอมพิวเตอร์วันละ 6-7 ชั่วโมง ถึงแม้ว่าเธอจะสูงเพียง 155 เซนติเมตร แต่รูปร่างของเธอก็ค่อนข้าง "อวบ" โดยมีน้ำหนักประมาณ 76 กิโลกรัม
แม้ว่าเธอจะรู้ว่าเธอมีน้ำหนักเกิน แต่ด้วยตารางงานที่ยุ่งและขาดเวลา และเมื่อเห็นว่าสุขภาพของเธอยังคงปกติ เธอจึงจำกัดการกินแป้งและกินน้อยลงโดยไม่ปฏิบัติตามแผนการลดน้ำหนักใดๆ
บางครั้งเธอรู้สึกปวดและไม่สบายท้องด้านขวาบน บางครั้งก็เบื่ออาหาร และเมื่อเร็วๆ นี้เธอมีอาการปวดหัวและนอนไม่หลับ ช่วงปลายปี ระหว่างการตรวจสุขภาพประจำปีที่บริษัท ผลอัลตราซาวนด์ช่องท้องพบว่าเธอมีภาวะไขมันพอกตับระดับ 2
โดยบังเอิญ เธอได้พบกับเพื่อนร่วมชั้นเก่าคนหนึ่ง ซึ่งเล่าให้เธอฟังเกี่ยวกับการรักษาเพื่อลดไขมันในช่องท้องของเขา หลังจากตรวจพบภาวะไขมันพอกตับระดับ 2 “ตอนนั้นเองที่ฉันรู้ว่าหากไม่รักษาภาวะไขมันพอกตับ อาจทำให้ตับอักเสบ ตับแข็ง หรือแม้แต่มะเร็งตับได้” คุณ H. กล่าว และตัดสินใจไปตรวจสุขภาพอย่างละเอียดอีกครั้ง
ผลการวัดของ InBody พบว่าเธอมีดัชนีมวลกาย (BMI) เท่ากับ 31.6 (กก./ม.²) ถือเป็นโรคอ้วนระดับ 2; ระดับไขมันในช่องท้องเท่ากับ 162 ตร.ซม. (ค่าเฉลี่ยต่ำกว่า 100 ตร.ซม.) อยู่ในเกณฑ์ไขมันในช่องท้องไม่ดี
ปริมาณไขมันสะสมในตับเพียงอย่างเดียวคิดเป็นเกือบ 20% ของน้ำหนักตับทั้งหมด ซึ่งหมายถึงภาวะไขมันพอกตับระดับ 2 แพทย์อธิบายว่าน้ำหนักตัวที่มากเกินไปและไขมันในช่องท้องส่วนเกินจะเพิ่มความเสี่ยงและความรุนแรงของภาวะไขมันพอกตับของคุณ H
แพทย์ผู้เชี่ยวชาญเฉพาะทาง 2 นาย Truong Thi Vanh Khuyen ศูนย์ลดน้ำหนัก Tam Anh กล่าวว่า กรณีนี้ ไขมันพอกตับระดับ 2 เป็นสาเหตุของอาการอ่อนเพลีย ปวดท้อง ปวดศีรษะ และนอนหลับยาก
หากภาวะไขมันพอกตับยังคงอยู่และไม่ได้รับการควบคุมที่ดี อาจทำให้การทำงานของตับเสื่อมลงและเสียหาย จนอาจนำไปสู่โรคตับแข็ง โรคตับอักเสบ และแม้กระทั่งมะเร็งตับได้
ยิ่งน้ำหนักมาก ไขมันในช่องท้องก็ยิ่งสะสมมากขึ้น ส่งผลให้เกิดความเสี่ยงต่อโรคต่างๆ เช่น ไขมันพอกตับ เบาหวาน ความดันโลหิตสูง และโรคหลอดเลือดสมอง
ไขมันในช่องท้องที่สะสมอาจส่งผลกระทบต่อหลอดเลือดแดง เพิ่มความดันในระบบหัวใจและหลอดเลือด ส่งผลให้ความเสี่ยงต่อการเกิดโรคหัวใจวาย โรคหลอดเลือดสมอง และปัญหาทางหลอดเลือดอื่นๆ เช่น นอนไม่หลับ ปวดศีรษะ และสูญเสียความจำเพิ่มมากขึ้น
เมื่อตับมีไขมันสะสม ตับจะไม่สามารถเผาผลาญและกำจัดสารพิษออกจากร่างกายได้อย่างมีประสิทธิภาพ ส่งผลให้สารพิษสะสมในร่างกาย ทำให้เกิดอาการอ่อนเพลีย ปวดศีรษะ และส่งผลต่อคุณภาพการนอนหลับ
ในทางกลับกัน ภาวะไขมันพอกตับจะส่งผลต่อการเผาผลาญสารอาหาร โดยเฉพาะไขมันและน้ำตาล ทำให้เกิดความไม่สมดุลของฮอร์โมนและพลังงานในร่างกาย ซึ่งอาจส่งผลให้เกิดอาการอ่อนเพลีย เบื่ออาหาร ปวดศีรษะ และอื่นๆ
แพทย์ได้ให้แผนการรักษาเพื่อลดไขมันในร่างกายแก่คุณ H. โดยใช้ยารับประทานและยาฉีด ควบคู่ไปกับการควบคุมอาหารและการออกกำลังกายที่เหมาะสมกับลักษณะงานและวิถีชีวิตของเธอ หลังจากการติดตามผล 2 เดือน แม้ว่าการรักษาจะยังไม่เสร็จสิ้น แต่ไขมันในช่องท้องของเธอเกือบจะอยู่ในระดับที่ปลอดภัย และไขมันพอกตับของเธอก็ลดลงเหลือเพียงระดับ 1
ดร. วานห์ คูเยน ระบุว่า โดยปกติตับที่แข็งแรงจะมีไขมันประมาณ 3% - 5% ของน้ำหนักตัว ภาวะไขมันพอกตับคือภาวะที่มีไขมันสะสมในตับมากกว่า 5% ของน้ำหนักตับ แพทย์สามารถตรวจวัดระดับไขมันพอกตับได้โดยใช้คลื่นเสียงความถี่สูง โดยอาศัยปรากฏการณ์ความสว่างของเนื้อตับที่เพิ่มขึ้นในภาพ
เพื่อการประเมินที่แม่นยำ ผู้ป่วยควรทำการทดสอบที่เจาะลึกมากขึ้น เช่น การตรวจเลือด การตรวจการทำงานของตับ และวิธีการถ่ายภาพที่แม่นยำมากขึ้น เช่น การสแกน CT, MRI, การวัด InBody เป็นต้น เพื่อตรวจวัดระดับไขมันในตับ รวมถึงปริมาณไขมันในช่องท้องในร่างกาย
ดร. คูเยน อธิบายว่า การรับประทานอาหารที่มีแคลอรีและคาร์โบไฮเดรตสูงมากเกินไป อาจทำให้ร่างกายเกิดภาวะดื้อต่ออินซูลินได้ ภาวะดื้อต่ออินซูลินส่งผลต่อการควบคุมระดับน้ำตาลในเลือด ทำให้ตับผลิตกลูโคส (น้ำตาล) มากเกินไป
ส่งผลให้ตับเปลี่ยนกลูโคสส่วนเกินเป็นไขมันและเก็บไว้ในเซลล์ตับ ทำให้เกิดภาวะไขมันพอกตับ ภาวะนี้เรียกว่าโรคไขมันพอกตับชนิดไม่เกี่ยวข้องกับแอลกอฮอล์ ภาวะไขมันพอกตับยังทำให้เกิดภาวะดื้อต่ออินซูลินและทำให้ภาวะดื้อต่ออินซูลินรุนแรงขึ้น นำไปสู่ “วงจรอุบาทว์”
ดังนั้น การลดน้ำหนักจึงเป็น “กุญแจสำคัญ” ในการควบคุมและรักษาภาวะไขมันพอกตับ “การลดน้ำหนักเพียง 5-10% ของน้ำหนักตัว ก็ช่วยลดไขมันในตับ ปรับปรุงภาวะดื้อต่ออินซูลิน ลดการอักเสบ เผาผลาญไขมันได้ดีขึ้น และปรับปรุงการทำงานของตับ” ดร. คูเยน อธิบาย
อย่างไรก็ตาม ไม่เพียงแต่ผู้ที่มีน้ำหนักเกินและอ้วนเท่านั้นที่มีภาวะไขมันพอกตับ แพทย์หญิงขุยเยน กล่าวว่า ผู้ที่มีน้ำหนักตัวปกติ แต่รับประทานอาหารและวิถีชีวิตที่ไม่ถูกสุขลักษณะ ร่างกายจะได้รับสารอาหารไม่เพียงพอ ส่งผลให้ระดับน้ำตาลในเลือดต่ำ ส่งผลให้ไขมันถูกย่อยสลายเป็นพลังงานมากขึ้น
การทำเช่นนี้จะเพิ่มปริมาณกรดไขมันที่เข้าสู่กระแสเลือด ทำให้เกิดการสะสมไขมันในตับ หากคุณขี้เกียจ ไขมันจะสะสมในตับและไม่ถูกเผาผลาญ ซึ่งอาจนำไปสู่ภาวะไขมันพอกตับในระยะยาว
แพทย์แนะนำว่าในการไปตรวจสุขภาพ หากผลอัลตราซาวด์ช่องท้องพบว่ามีไขมันพอกตับ ควรไปพบแพทย์เฉพาะทาง
“ปัจจุบัน วิธีที่แม่นยำ ง่าย และประหยัดที่สุดในการตรวจไขมันในช่องท้องคือการวัด InBody แพทย์จะให้คำแนะนำและแนวทางการรักษาที่เหมาะสมตามระดับไขมันในช่องท้องของแต่ละคน” ดร. คูเยน กล่าว
ที่มา: https://baodautu.vn/tin-moi-y-te-ngay-142-hoi-sinh-nguoi-benh-mac-ung-thu-phoi-d246348.html




















































![[ข่าวการเดินเรือ] กว่า 80% ของความสามารถในการขนส่งตู้คอนเทนเนอร์ทั่วโลกอยู่ในมือของ MSC และพันธมิตรการขนส่งรายใหญ่](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/7/16/6b4d586c984b4cbf8c5680352b9eaeb0)










































การแสดงความคิดเห็น (0)