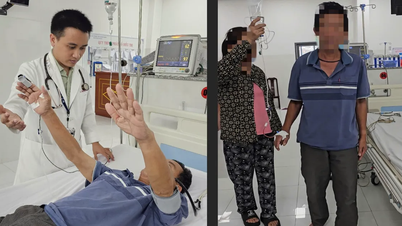
22 हफ़्ते की गर्भावस्था में, गर्भवती महिला एनटीटी के दोनों भ्रूणों के अल्ट्रासाउंड परिणामों में बाएँ डायाफ्रामिक हर्निया दिखाई दिया, जिससे पाचन अंग जैसे छोटी आंत, बड़ी आंत, यकृत आदि वक्ष गुहा में ऊपर की ओर खिसक गए, जिससे फुफ्फुसीय हाइपोप्लेसिया का खतरा पैदा हो गया। डॉक्टर से परामर्श के बाद, परिवार ने दोनों बच्चों को रखने और हो ची मिन्ह सिटी के ताम अन्ह जनरल अस्पताल के प्रसूति एवं स्त्री रोग केंद्र में गर्भावस्था की निगरानी करने का निर्णय लिया।
गर्भावस्था के 32वें हफ़्ते में, दोनों शिशुओं का जन्म सिज़ेरियन सेक्शन से हुआ, दोनों का वज़न लगभग 1.6 किलोग्राम था। नवजात शिशु केंद्र की मेडिकल टीम ऑपरेशन कक्ष में तैयार थी, और सर्जरी की तैयारी के लिए शिशुओं को गहन देखभाल, मैकेनिकल वेंटिलेशन और अंतःशिरा पोषण के लिए एनआईसीयू में स्थानांतरित कर रही थी।
बाल रोग विशेषज्ञ द्वितीय डॉक्टर गुयेन डो ट्रोंग ने बताया कि बच्चों में डायाफ्रामिक हर्निया से लंबे समय तक फुफ्फुसीय उच्च रक्तचाप, श्वसन विफलता, संक्रमण... और मृत्यु का उच्च जोखिम होता है। चूँकि दोनों बच्चे समय से पहले पैदा हुए थे और उनका वजन कम था, इसलिए लेप्रोस्कोपिक सर्जरी संभव नहीं थी, क्योंकि यह विधि केवल 3 किलो से अधिक वजन वाले नवजात शिशुओं के लिए ही है।
सर्जरी का समय भी बहुत महत्वपूर्ण है क्योंकि यदि गणना गलत है, तो बच्चे को गंभीर फुफ्फुसीय उच्च रक्तचाप हो सकता है, जिससे श्वसन विफलता हो सकती है, यांत्रिक वेंटिलेशन पर लंबे समय तक निर्भरता हो सकती है, फुफ्फुसीय वासोडिलेटर गैस (एनओ) पर सांस लेना पड़ सकता है, और यहां तक कि ईसीएमओ हस्तक्षेप (एक्स्ट्राकोर्पोरियल झिल्ली ऑक्सीजनेशन) की भी आवश्यकता हो सकती है, जो बच्चे के लिए जीवन के लिए खतरा हो सकता है।
इसके अलावा, दोनों शिशुओं में रक्त के थक्के जमने की समस्या है, जिसे पेशेवर देखभाल टीम द्वारा सर्जरी से पहले ठीक करने और बारीकी से निगरानी करने की आवश्यकता है।
परामर्श के बाद, चिकित्सा दल ने जन्म के 48 घंटे बाद ही दोनों बच्चों का ऑपरेशन करने का निर्णय लिया। सर्जरी से पहले बच्चों को रक्त चढ़ाया गया, और सर्जरी के दौरान रक्तस्राव रोकने और सर्जरी के बाद बच्चों की क्षतिपूर्ति के लिए ताज़ा जमा हुआ रक्त और सीरम तैयार किया गया।
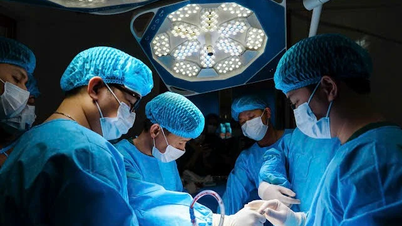
दोनों शिशुओं में बड़े डायाफ्रामिक हर्निया थे, जिससे पेट के अंग जैसे छोटी आंत, बड़ी आंत, तिल्ली आदि ऊपर की ओर धँस गए थे। डॉक्टर ने हर्नियाग्रस्त अंगों को वापस पेट में खींच लिया, उन्हें उनकी प्राकृतिक स्थिति में वापस रख दिया, फिर एक कृत्रिम डायाफ्राम का उपयोग करके डायाफ्राम को मजबूती से सिल दिया। 120 मिनट बाद, पहली सर्जरी सफल रही, शिशु को वापस एनआईसीयू में स्थानांतरित कर दिया गया और डॉक्टरों ने दूसरे शिशु की सर्जरी जारी रखी। 4 घंटे से अधिक समय के बाद, दोनों सर्जरी सफलतापूर्वक पूरी हुईं।
सर्जरी के बाद, मरीज़ को कई दिनों तक अंतःश्वास नली से साँस लेते रहना पड़ता है। डॉक्टर ट्रोंग ने विश्लेषण किया कि इन दोनों जैसे कम वज़न वाले और समय से पहले जन्मे शिशुओं के मामलों में, अगर लंबे समय तक इंटुबैट किया जाए, तो जीवन भर वेंटिलेटर पर निर्भर रहने का ख़तरा ज़्यादा होता है, और साथ ही, समय से पहले और कम वज़न वाले शिशुओं में कमज़ोर साँस लेने की क्षमता के कारण संक्रमण से होने वाली जटिलताओं और कई अन्य जोखिमों का भी ख़तरा ज़्यादा होता है।
सर्जरी के बाद गहन देखभाल के बाद, केवल दो दिनों में, दोनों शिशुओं का स्वास्थ्य स्थिर हो गया और उन्हें वेंटिलेटर से हटाया जा सका। एक हफ़्ते बाद, दोनों शिशु अच्छी तरह से स्तनपान कर रहे थे, उनके घाव अपने आप ठीक हो रहे थे, उनके घाव अच्छी तरह भर रहे थे, वे ताज़ी हवा में साँस ले पा रहे थे, उनका वज़न अच्छी तरह बढ़ रहा था, और वे डिस्चार्ज के सभी मानदंडों को पूरा कर रहे थे।
जन्मजात डायाफ्रामिक हर्निया बच्चों में एक दुर्लभ बीमारी है, जिसकी दर लगभग 1-4/10,000 जीवित जन्मों में होती है। ऊपर दिखाए गए बच्चे की तरह दोनों जुड़वाँ बच्चों में डायाफ्रामिक हर्निया का होना अपेक्षाकृत दुर्लभ है।
डायाफ्राम वक्ष गुहा और उदर गुहा के बीच विभाजक का काम करता है। जब डायाफ्राम हर्नियाग्रस्त हो जाता है, तो यह पूरी तरह से विकसित नहीं हो पाता, जिससे उदर के अंग वक्ष गुहा में धँस जाते हैं और फेफड़ों के निर्माण में बाधा उत्पन्न होती है। इसलिए, जन्मजात डायाफ्रामिक हर्निया वाले नवजात शिशु अक्सर गंभीर श्वसन विफलता से पीड़ित होते हैं। यह बीमारी आसानी से दो जटिलताओं का कारण बन सकती है: फुफ्फुसीय हाइपोप्लेसिया और फुफ्फुसीय उच्च रक्तचाप, जो नवजात शिशुओं में मृत्यु का कारण बनते हैं।
फिलहाल, इस बीमारी का कारण अभी भी स्पष्ट नहीं है। यह बीमारी आनुवंशिक कारकों जैसे गुणसूत्रीय उत्परिवर्तन, जीन, या पर्यावरण, पोषण आदि से प्रभावित हो सकती है। डॉ. ट्रोंग ने कहा कि इस बीमारी को रोका नहीं जा सकता, लेकिन अगर गर्भ में ही इसका पता चल जाए और गर्भवती महिला की निगरानी और जन्म के तुरंत बाद बच्चे का इलाज करने की योजना बनाई जाए, तो इस बीमारी की जटिलताओं को कम किया जा सकता है।
इस विशेषज्ञ के अनुसार, जन्मजात डायाफ्रामिक हर्निया के उपचार का सिद्धांत प्रसव कक्ष में विभागों के बीच समन्वय करना, अस्पताल में सुरक्षित स्थानांतरण ( चिकित्सा सुविधाओं के लिए जो सभी विशेषताएं नहीं हैं), गहन देखभाल कक्ष में पूर्व-ऑपरेटिव पुनर्जीवन, सर्जरी और पोस्ट-ऑपरेटिव पुनर्जीवन है।
डॉ. ट्रोंग की सलाह है कि गर्भवती महिलाओं को नियमित जांच और अल्ट्रासाउंड के लिए उन चिकित्सा केंद्रों में जाना चाहिए, जो रोगों का पता लगाने के लिए आधुनिक मशीनों से सुसज्जित हों, गर्भ में शिशु की बारीकी से निगरानी करने के लिए मल्टी-स्पेशलिटी अस्पतालों का चयन करें और जन्म के तुरंत बाद सर्जरी करें, तथा ऑपरेशन के बाद देखभाल प्रदान करें, जिससे स्थानांतरण प्रक्रिया के दौरान संक्रमण के जोखिम को कम किया जा सके।
स्रोत: https://nhandan.vn/cuu-song-cap-song-sinh-non-thang-bi-thoat-vi-hoanh-bam-sinh-post874528.html


![[फोटो] वियतनाम फ़ोटोग्राफ़िक कलाकारों के संघ की स्थापना की 60वीं वर्षगांठ](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764935864512_a1-bnd-0841-9740-jpg.webp&w=3840&q=75)

![[फोटो] नेशनल असेंबली के अध्यक्ष ट्रान थान मान विनफ्यूचर 2025 पुरस्कार समारोह में शामिल हुए](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764951162416_2628509768338816493-6995-jpg.webp&w=3840&q=75)





























































































टिप्पणी (0)