ได้รับการบำบัดด้วยเทคนิคสมัยใหม่
ผู้ป่วย NTTL (อายุ 54 ปี จากเมืองนิญฮวา) มีอาการปวดท้องบริเวณลิ้นปี่ จึงรับประทานยาแผนปัจจุบันและยาแผนโบราณ แต่อาการไม่ดีขึ้น จึงไปตรวจที่โรงพยาบาลกลางจังหวัด ณ ที่นี้ ผู้ป่วย L. ได้รับการวินิจฉัยว่ามีนิ่วในท่อน้ำดีร่วมและการติดเชื้อทางเดินน้ำดีจากนิ่วที่กลับมาเป็นซ้ำ โดยการตรวจร่างกาย อัลตร้าซาวด์ และเอกซเรย์คอมพิวเตอร์ (CT scan) ในระหว่างการถ่ายทอดเทคโนโลยี ผู้ป่วย L. ได้รับคำแนะนำให้เข้ารับการผ่าตัดไตผ่านผิวหนัง (percutaneous nephrolithotomy) ภายใต้คำแนะนำของ DSA หลังการผ่าตัด สุขภาพของผู้ป่วยอยู่ในเกณฑ์ปกติ และอาการปวดบริเวณลิ้นปี่ก็หายไป
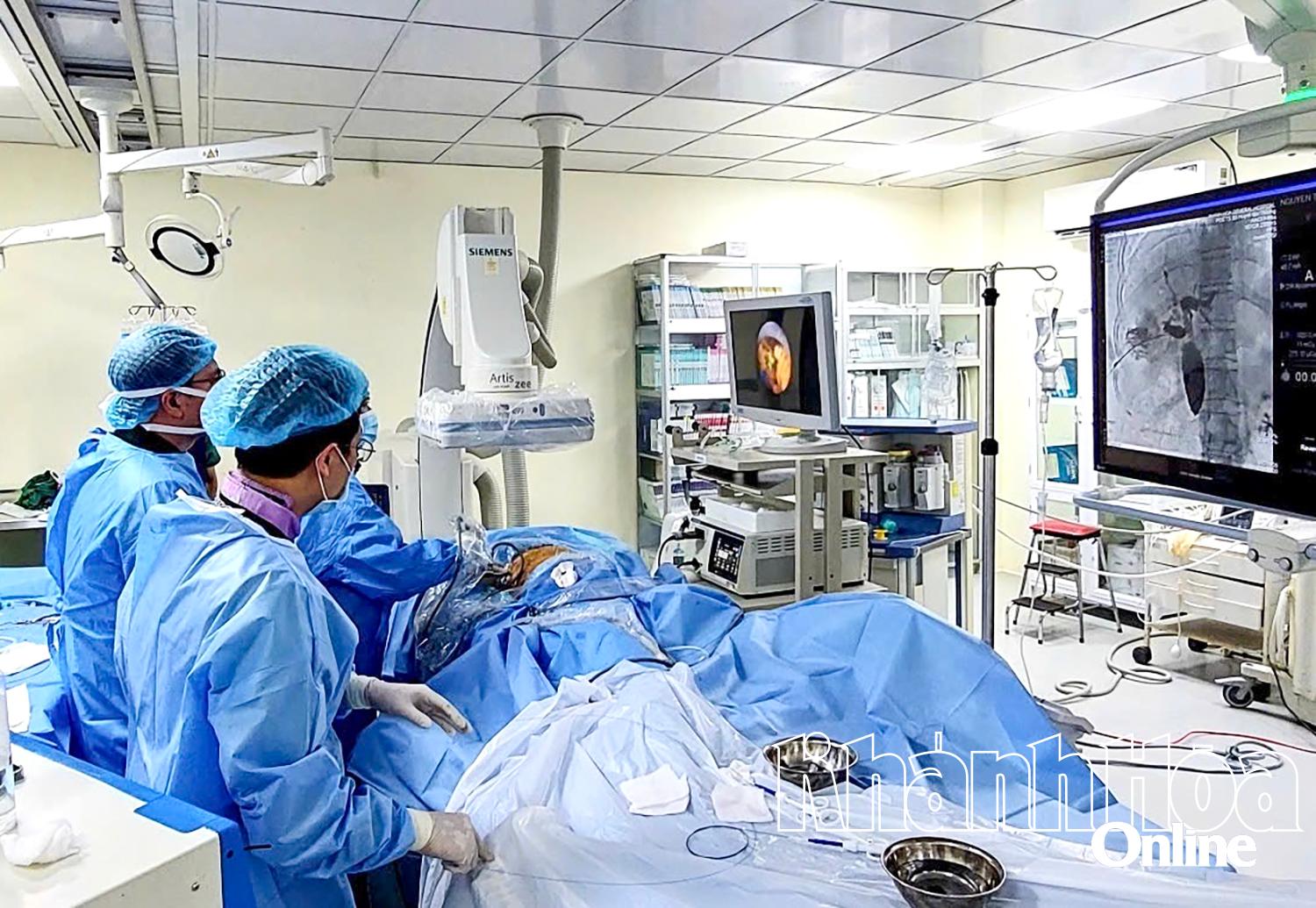 |
| การผ่าตัดนิ่วไตผ่านผิวหนังภายใต้การนำทางของ DSA |
ผู้ป่วย TMH (อายุ 53 ปี เมืองญาจาง) เดินทางมาที่โรงพยาบาลกลางจังหวัดเพื่อตรวจร่างกาย เนื่องจากมีอาการน้ำหนักลด ปวดซี่โครงล่างด้านขวา ตาเหลืองซีด อ่อนเพลีย และเบื่ออาหาร หลังจากแพทย์ตรวจร่างกายและทำการตรวจพาราคลินิกที่จำเป็นแล้ว ผู้ป่วย H. ได้รับการวินิจฉัยว่ามีนิ่วในถุงน้ำดีและนิ่วในท่อน้ำดีส่วนปลายต่ำ ภายใต้การดูแลของระบบตรวจหลอดเลือดด้วยเทคนิคดิจิทัล DSA ทีมแพทย์ผู้เชี่ยวชาญด้านการเคลื่อนย้ายผู้ป่วยได้ทำการผ่าตัดเพื่อบดนิ่ว ดูดนิ่วออก และล้างนิ่วที่ตกค้างออกให้หมด หลังการผ่าตัด สุขภาพของผู้ป่วยอยู่ในเกณฑ์ปกติและฟื้นตัวได้อย่างรวดเร็ว ผู้ป่วย H. กล่าวว่า "ผมไม่คิดว่าการผ่าตัดจะรวดเร็วและอ่อนโยนขนาดนี้ แผลผ่าตัดเล็กมาก จึงไม่รู้สึกเจ็บมากนักหลังผ่าตัด แพทย์บอกว่าผมน่าจะกลับบ้านได้ในสัปดาห์นี้"
ในการเคลื่อนย้ายผู้ป่วยครั้งนี้ มีผู้ป่วย 6 รายได้รับการผ่าตัดเพื่อบดนิ่วในท่อน้ำดีส่วนรวมและนิ่วในตับ การผ่าตัดทั้งหมดประสบความสำเร็จ การย้ายผู้ป่วยดำเนินการด้วยวิธีการลงมือปฏิบัติจริง โดยมีแพทย์จากภาควิชาศัลยศาสตร์ทั่วไปเป็นผู้ดำเนินการผ่าตัด ภายใต้การดูแลและคำแนะนำโดยตรงจาก ดร.เหงีย น ไท่ บิ่ ญ หัวหน้าภาควิชาภาพวินิจฉัย ศูนย์ภาพวินิจฉัยและรังสีวิทยาแทรกแซง โรงพยาบาลมหาวิทยาลัยการแพทย์ฮานอย ซึ่งเป็นผู้เชี่ยวชาญด้านการแทรกแซงทางรังสีวิทยาในสาขาตับและทางเดินน้ำดี
ข้อดีมากมาย
การผ่าตัดนิ่วในท่อน้ำดีแบบเจาะผ่านผิวหนังโดยใช้ DSA-guided เป็นวิธีการผ่าตัดแบบแผลเล็กที่กำจัดนิ่วได้อย่างมีประสิทธิภาพ เทคนิคนี้มีความซับซ้อนและต้องอาศัยการประสานงานระหว่างผู้เชี่ยวชาญและอุปกรณ์ที่ทันสมัย ในเทคนิคนี้ แพทย์จะผ่าตัดผ่านผิวหนังขนาด 3-5 มม. เข้าไปในท่อน้ำดีในตับ ภายใต้การดูแลของเครื่องอัลตราซาวนด์และระบบตรวจหลอดเลือดด้วยเทคนิค DSA digital subtraction angiography ณ ตำแหน่งที่ตรวจพบนิ่ว นิ่วจะถูกบด ดูดออก และล้างเพื่อกำจัดนิ่วที่ตกค้างออกให้หมด เมื่อสิ้นสุดการสลายนิ่ว ผู้ป่วยจะได้รับการตรวจซ้ำด้วยการเอกซเรย์และอัลตราซาวนด์ทางเดินน้ำดี เพื่อให้แน่ใจว่าไม่มีนิ่วหลงเหลืออยู่
ก่อนหน้านี้ การผ่าตัดแบบเปิดเพื่อนำนิ่วในท่อน้ำดีทั้งภายในและภายนอกตับออกเป็นวิธีการรักษาหลักสำหรับนิ่วในถุงน้ำดี ผู้ป่วยต้องเข้ารับการผ่าตัดใหญ่ซึ่งอาจทำให้เกิดภาวะแทรกซ้อนได้หลายอย่าง เช่น เลือดออก การติดเชื้อบริเวณที่ผ่าตัด ระยะเวลาฟื้นตัวช้า และอัตราการเกิดนิ่วตกค้างสูงมากในผู้ป่วยที่มีนิ่วจำนวนมากในหลายตำแหน่งทั้งภายในและภายนอกตับ... ดังนั้น การผ่าตัดไตผ่านผิวหนังภายใต้แนวทางของ DSA จึงถือเป็นวิธีที่ดีที่สุดในการช่วยเข้าถึง กำจัดออกให้หมด และลดอัตราการเกิดนิ่วและภาวะแทรกซ้อน เทคนิคนี้สามารถแก้ปัญหานิ่วในท่อน้ำดีทั่วไป นิ่วในตับได้ โดยเฉพาะอย่างยิ่งเหมาะสำหรับผู้ป่วยสูงอายุ ผู้ป่วยที่มีโรคทางระบบร่วมหลายโรค หรือมีประวัติการผ่าตัดทางเดินน้ำดีหลายครั้ง...
นพ.เหงียน ไท บิ่ญ กล่าวว่า “ในอดีต แพทย์ของโรงพยาบาลกลางจังหวัดได้รับการฝึกฝนมาเป็นอย่างดีจากโรงพยาบาลมหาวิทยาลัยการแพทย์ ฮานอย ปัจจุบัน โรงพยาบาลมีอุปกรณ์ที่ทันสมัยครบครันสำหรับการทำเทคนิคใหม่ๆ เหล่านี้ ดังนั้น ทีมแพทย์ของโรงพยาบาลกลางจังหวัดจะเชี่ยวชาญเทคนิคนี้อย่างเต็มรูปแบบในอนาคตอันใกล้ และจะรักษาผู้ป่วยในพื้นที่โดยตรง”
นพ.เหงียน แถ่ง ตัน รองผู้อำนวยการโรงพยาบาลกลางจังหวัด กล่าวว่า “การรักษานิ่วในถุงน้ำดีแบบเจาะผิวหนังด้วยเทคนิค DSA-guided percutaneous choledocholithiasis เป็นเทคนิคสมัยใหม่ นับเป็นก้าวสำคัญในการรักษานิ่วในถุงน้ำดีแบบแผลเล็กในโรงพยาบาลประจำจังหวัด หลังจากได้รับเทคนิคนี้แล้ว แพทย์จากแผนกศัลยกรรมทั่วไปของโรงพยาบาลจะนำเทคนิคดังกล่าวไปใช้ในการรักษาผู้ป่วยในจังหวัดและจังหวัดใกล้เคียง ขณะเดียวกัน แพทย์จะศึกษาเชิงลึกเพิ่มเติมเพื่อรักษาผู้ป่วยที่ยากและซับซ้อน เพื่อมอบวิธีการรักษาที่เหมาะสม ปลอดภัย และมีประสิทธิภาพมากขึ้นแก่ผู้ป่วย”
ซี.แดน
ที่มา: https://baokhanhhoa.vn/xa-hoi/y-te-suc-khoe/202505/tan-soi-duong-mat-qua-da-duoi-huong-dan-dsa-mo-them-co-hoi-cho-benh-nhan-7fc58ac/




















































![[ข่าวการเดินเรือ] กว่า 80% ของความสามารถในการขนส่งตู้คอนเทนเนอร์ทั่วโลกอยู่ในมือของ MSC และพันธมิตรการขนส่งรายใหญ่](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/7/16/6b4d586c984b4cbf8c5680352b9eaeb0)









































การแสดงความคิดเห็น (0)