حاملہ خواتین کو جنین کی اسامانیتاوں اور جینیاتی بیماریوں کی جلد اسکریننگ کرنے کی ضرورت ہے۔
ہو چی منہ شہر میں ایک صحت مند بچہ لڑکا پیدا ہوا باوجود اس کے کہ حمل کے 21 ہفتوں میں میکونیم پیریٹونائٹس کی تشخیص ہوئی، اس کے ساتھ ساتھ ایک نادر جینیاتی اسامانیتا، کروموسوم نمبر 2 پر ایک مائیکرو ڈپلیکیشن۔
ڈاکٹروں کا مشورہ ہے کہ تمام حاملہ خواتین کو جنین کی اسامانیتاوں اور جینیاتی بیماریوں کی جلد جانچ کرائی جائے۔ |
بچے کی ماں، 32، گزشتہ اکتوبر میں انٹرا یوٹرن انسیمینیشن (IUI) سے گزرنے کے بعد پہلی بار حاملہ ہوئیں۔ پہلی سہ ماہی کے اسکریننگ ٹیسٹ، بشمول NIPT (غیر حملہ آور قبل از پیدائش ٹیسٹنگ)، کم خطرہ تھے اور ان میں کوئی غیر معمولی بات نہیں پائی گئی۔
تاہم، حمل کے 21 ویں ہفتے میں، جب ہسپتال میں الٹراساؤنڈ کرایا گیا، تو ڈاکٹر نے دریافت کیا کہ جنین میں میکونیم پیریٹونائٹس کی علامات ہیں جن میں پیٹ کے بہاؤ، ایک سے زیادہ سیپٹا، بکھرے ہوئے کیلکیفیکیشن اور آنتوں کی دیوار کی منقطع علامات ہیں۔
وجہ تلاش کرنے کے لیے، حاملہ خاتون کو جینیاتی جانچ کے لیے امنیوسینٹیسس سے گزرنے کے لیے تفویض کیا گیا تھا۔ نتائج سے یہ بات سامنے آئی کہ جنین کا کروموسوم 2 کے q12.3-q13 خطے میں ایک مائیکرو ڈپلیکیشن تھا، جو کہ عالمی طبی ادب میں بہت سے مخصوص اعدادوشمار کے ساتھ ایک غیر معمولی غیر معمولی بات ہے۔
ڈاکٹر Nguyen Thi Mong Nghi کے مطابق، جنہوں نے کیس کی براہ راست نگرانی کی، یہ تکرار متعدد جینز پر مشتمل ہے لیکن اس کے افعال پر کوئی اثر نہیں پڑتا اور نہ ہی مخصوص اسامانیتاوں کے طور پر ظاہر ہوتا ہے۔
ڈاکٹر نے شوہر اور بیوی دونوں کو جینیاتی ٹیسٹ کروانے کا مشورہ دیا تاکہ یہ معلوم کیا جا سکے کہ آیا حمل کے دوران یہ جینیاتی اسامانیتا ہے یا نئی تبدیلی، لیکن خاندان نے ذاتی وجوہات کی بنا پر انکار کر دیا۔ لہذا، طبی ٹیم ایک مناسب علاج کے منصوبے کے ساتھ آنے کے لئے جنین کے مورفولوجیکل مظاہر اور ترقی کی قریب سے نگرانی کرتی رہی۔
صورت حال اس وقت مزید پیچیدہ ہو گئی جب 21ویں ہفتے، حاملہ خاتون کو 24ویں ہفتے سے پہلے 25 ملی میٹر کی محفوظ حد سے نیچے، صرف 23 ملی میٹر کی چھوٹی گریوا کی وجہ سے قبل از وقت پیدائش کے خطرے کی تشخیص ہوئی۔ رساو یا جنین کی کمزور حرکت۔
حمل کے دوران، حاملہ عورت نے پیٹ میں رطوبت کی مقدار، آنتوں کے پھیلاؤ، کیلسیفیکیشن، امینیٹک سیال، اور جنین کے ورم کی علامات کا اندازہ لگانے کے لیے ہفتہ وار الٹراساؤنڈ کروایا۔ گہرائی میں برانن کی ایکو کارڈیوگرافی میں ہلکی ٹرائیکسپڈ ریگرگیٹیشن بھی ریکارڈ کی گئی۔
ڈاکٹر اینگھی کے مطابق، میکونیم پیریٹونائٹس ایک بیماری ہوا کرتی تھی جس میں شرح اموات زیادہ ہوتی تھی، لیکن تشخیص اور سرجری میں پیشرفت کی بدولت اب زندہ رہنے کی شرح 80-92 فیصد تک پہنچ سکتی ہے۔
کچھ ہلکے معاملات میں مداخلت کی ضرورت نہیں ہوتی ہے، جبکہ آنتوں میں رکاوٹ یا چپکنے والے بچوں کو پیدائش کے فوراً بعد سرجری کی ضرورت ہوتی ہے۔ لہذا، ماہر امراض نسواں، ماہر امراض نسواں، فیٹل میڈیسن اور نوزائیدہ ماہرین کی ٹیم ہر مرحلے پر گہری نظر رکھتی ہے تاکہ فوری مداخلت کے لیے تیار رہے۔
جب جنین 38 ہفتے کا ہو جاتا ہے اور کافی بالغ ہو جاتا ہے، تو ڈاکٹر جنین کی تکلیف یا میکونیم ایسپریشن سنڈروم کے خطرے سے بچنے کے لیے ایک فعال سیزیرین سیکشن کی سفارش کرتا ہے، جو پیدائش کے بعد سانس کی سنگین پیچیدگیاں پیدا کر سکتا ہے۔
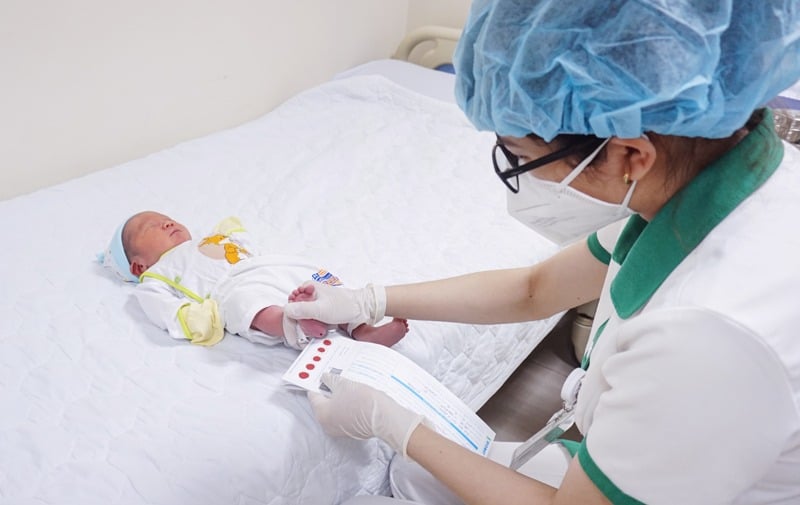
بچہ پیدا ہوا جس کا وزن 3.7 کلوگرام تھا اور اسے ناک، گلے اور ہوا کی نالیوں کو صاف کرنے کے لیے خصوصی آلات کے ساتھ فعال طور پر زندہ کیا گیا۔
بچہ خوب رویا، خود ہی سانس لیا، اور اس کی جلد گلابی تھی۔ اسے مانیٹرنگ کے لیے این آئی سی یو منتقل کر دیا گیا۔ 48 گھنٹے کے بعد، بچے نے کھایا، پیا، اور اس کی آنتوں کی حرکت معمول کے مطابق تھی، اور کسی سرجری کا اشارہ نہیں دیا گیا۔ پیدائش کے چھ دن بعد، اس کی صحت مستحکم تھی، اور اسے ہسپتال سے ڈسچارج کر دیا گیا اور مزید نگرانی کے لیے فالو اپ وزٹ کے لیے شیڈول کیا گیا۔
کروموسوم 2 انسانوں کے سب سے بڑے کروموسوم میں سے ایک ہے جس میں بہت سے اہم جین ہوتے ہیں۔ نقل شدہ طبقہ کے محل وقوع اور سائز پر منحصر ہے، اثرات فرد سے فرد میں مختلف ہو سکتے ہیں۔ چھوٹے ڈپلیکیٹس والے کچھ لوگ، جن کے فنکشنل جین ریجن سے باہر واقع ہے، مکمل طور پر عام طور پر نشوونما پا سکتے ہیں۔
ڈاکٹروں کا مشورہ ہے کہ تمام حاملہ خواتین کو جنین کی اسامانیتاوں اور جینیاتی بیماریوں کی جلد جانچ کرائی جائے۔ قبل از پیدائش کے چیک اپ کے باقاعدہ شیڈول پر عمل کرنے سے اسامانیتاوں کا جلد پتہ لگانے میں مدد ملتی ہے، اس طرح ماں اور بچے کی زیادہ سے زیادہ حفاظت کو یقینی بنانے کے لیے قبل از پیدائش کی مداخلت، حمل کے دوران قریبی نگرانی سے لے کر بعد از پیدائش کے علاج تک مناسب علاج فراہم کیا جاتا ہے۔
بیک وقت دو کینسر سے لڑنا
تھائرائیڈ کینسر کی سرجری کے 16 سال بعد، محترمہ چی (47 سال کی عمر) کو اسٹیج 1B اینڈومیٹریال کینسر کی تشخیص ہونے پر صدمہ پہنچا۔
امتحان کے نتائج سے پتہ چلتا ہے کہ چی کے اینڈومیٹریئم میں ٹیومر تھا جس نے بچہ دانی کے پٹھوں کی پرت کی نصف سے زیادہ موٹائی پر حملہ کیا۔ یہ FIGO درجہ بندی کے مطابق اسٹیج 1B اینڈومیٹریال کینسر کی علامت ہے۔ ٹیومر اینڈومیٹریئم کے خلیوں سے تیار ہوتا ہے، اس نے پٹھوں کی تہہ پر حملہ کیا ہے لیکن گریوا یا بیضہ دانی تک نہیں پھیلا ہے۔
محترمہ چی کے پہلے ہی تین بچے تھے اور اب وہ جنم نہیں دینا چاہتی تھیں، اس لیے ڈاکٹروں نے مکمل ہسٹریکٹومی اور دو ایڈنیکسیکٹومی کرنے کا فیصلہ کیا، اور حملے کی سطح کو جانچنے کے لیے 28 شرونیی لمف نوڈس کو بھی ہٹا دیا۔ پوسٹ آپریٹو بایپسی کے نتائج نے اس بات کی تصدیق کی کہ اسے اسٹیج 3 اینڈومیٹریال کینسر تھا، جو کہ ایک انتہائی مہلک شکل ہے، حالانکہ لمف نوڈس صرف سوجن تھے اور ان میں کوئی میٹاسٹیٹک خلیات نہیں تھے۔
علاج کرنے والے معالج کے مطابق اس کا مطلب ہے کہ دوبارہ ہونے اور میٹاسٹیسیس کا خطرہ اب بھی زیادہ ہے، اس لیے مریض کو طبی علاج جاری رکھنے اور سرجری کے بعد کڑی نگرانی کرنے کی ضرورت ہے۔
اینڈومیٹریال کینسر خواتین میں عام طور پر زنانہ امراض میں سے ایک کینسر ہے، خاص طور پر 50-70 سال کی عمر کے گروپ میں یا پوسٹ مینوپاسل۔
ابتدائی مراحل میں، بیماری اکثر واضح علامات نہیں دکھاتی ہے اور آسانی سے دیگر امراض نسواں کے ساتھ الجھ جاتی ہے۔
عام علامات میں اندام نہانی سے غیر معمولی خون بہنا شامل ہے، خاص طور پر رجونورتی کے بعد؛ شرونیی یا نچلے پیٹ میں درد؛ غیر واضح وزن میں کمی؛ جنسی تعلقات کے دوران درد اور مسلسل تھکاوٹ۔
اینڈومیٹریال کینسر کی صحیح وجہ کا ابھی تک واضح طور پر تعین نہیں کیا گیا ہے، تاہم، ہارمونز ایسٹروجن اور پروجیسٹرون کے درمیان عدم توازن کو اینڈومیٹریال خلیوں کی غیر معمولی نشوونما کو فروغ دینے کا ایک اہم عنصر سمجھا جاتا ہے۔
اس کے علاوہ، ایسی حالتیں جو بیضوی امراض کا سبب بنتی ہیں جیسے کہ پولی سسٹک اووری سنڈروم (PCOS)، موٹاپا، ذیابیطس وغیرہ بھی اس بیماری کے خطرے کو بڑھانے میں معاون ہیں۔
بیماری کے مرحلے اور صحت کی حالت پر منحصر ہے، اینڈومیٹریال کینسر کے علاج میں شامل ہو سکتے ہیں: مکمل ہسٹریکٹومی، کیموتھراپی، ریڈیو تھراپی، ہارمون تھراپی، امیونو تھراپی یا ٹارگٹڈ تھراپی۔ علاج کے بعد، مریضوں کو ڈاکٹر کے طریقہ کار پر عمل کرنے، شیڈول کے مطابق چیک اپ کے لیے واپس آنے، اور بیماری کے دوبارہ ہونے یا شدید ہونے سے روکنے کے لیے صحت مند طرز زندگی کو برقرار رکھنے کی ضرورت ہے۔
ڈاکٹر لی نٹ نگوین، اوبسٹیٹرکس اینڈ گائناکالوجی یونٹ، تام انہ جنرل ہسپتال، ہو چی منہ سٹی (سابقہ چان ہنگ وارڈ، ڈسٹرکٹ 8) تجویز کرتے ہیں کہ مریضوں کو بہت ساری ہری سبزیاں اور پھلوں کے ساتھ متوازن غذا کھانا چاہیے، کافی پانی پینا چاہیے، چینی اور نمک کو کم کرنا چاہیے اور ہلکی جسمانی سرگرمیاں بڑھانا چاہیے جیسے چہل قدمی، یوگا، تیراکی کے لیے 1-3 منٹ کے لیے 1 منٹ تک۔
اس کے علاوہ، آرام دہ دماغ رکھنا اور وزن کو مناسب حدوں کے اندر کنٹرول کرنا (BMI <23) بھی ایسے عوامل ہیں جو علاج کی تاثیر کو بہتر بنانے میں مدد کرتے ہیں۔
کینسر کے علاج کے بعد ہاتھی کی بیماری: فوری طور پر قابو پانے کے لیے صحیح طریقے سے سمجھیں۔
بچہ دانی کے کینسر کی سرجری کے تین سال بعد، محترمہ نگوک (55 سال کی عمر) کی بائیں ٹانگ میں تیزی سے سوجن ہونے لگی، جس سے چلنا مشکل ہو گیا اور اس کی روزمرہ کی سرگرمیاں بہت متاثر ہوئیں۔ لیمفیڈیما کی حالت کی درست تشخیص نے اسے بغیر سرجری کے کمپریشن بینڈیج کے ساتھ مؤثر طریقے سے علاج کرنے میں مدد کی۔
اس سے پہلے، محترمہ Ngoc نے ہسٹریکٹومی اور شرونیی لمف نوڈ ڈسیکشن کرایا تھا، جو کہ یوٹیرن کینسر کے لیے کیموتھراپی کے ساتھ مل کر کیا گیا تھا۔ علاج کے دو سال بعد، اس کی بائیں ٹانگ سوجنے لگی اور کبھی کبھار درد ہونے لگا۔
وہ ایک ہسپتال گئی اور اسے نچلے اعضاء کی وینس کی کمی کی تشخیص ہوئی۔ اس کا علاج ویریکوز ویین ادویات اور خصوصی جرابوں سے کیا گیا لیکن کوئی بہتری نہیں آئی۔
2025 کے وسط تک، اس کی بائیں ٹانگ اس کی دائیں ٹانگ سے تقریباً دوگنی بڑی تھی، جس نے اس کے معیار زندگی کو سنجیدگی سے متاثر کیا، اور اسے ہو چی منہ شہر کے تام انہ جنرل ہسپتال جانے پر مجبور کیا۔
ماسٹر، ڈاکٹر، ماہر I Le Chi Hieu، شعبہ چھاتی اور عروقی سرجری، نے کہا کہ رگوں کی کمی کے علاوہ، محترمہ Ngoc کو لمفیڈیما کا بھی سامنا کرنا پڑا، جو کینسر کے علاج کے بعد مریضوں میں ایک عام پیچیدگی ہے، خاص طور پر امراض، چھاتی، پیشاب، جننانگ اور سر اور گردن کے کینسر۔
لیمفیڈیما ایک ایسی حالت ہے جس میں جسم کے کسی حصے میں لمف سیال جمع ہوتا ہے، جس سے ارد گرد کے ٹشوز میں سوجن، درد اور کمپریشن ہوتا ہے۔ لمف سیال، مدافعتی نظام کا حصہ، جلد اور پٹھوں کے درمیان گردش کرتا ہے، اور مدافعتی خلیات اور غذائی اجزاء کی نقل و حمل، اور بیکٹیریا اور وائرس جیسے غیر ملکی خلیوں کو ہٹانے کے لیے ذمہ دار ہے۔ جب لمفاتی نظام کو نقصان پہنچتا ہے، جیسے کہ لمف نوڈ ڈسیکشن، تابکاری، یا انفیکشن کے بعد، سیال کے بہاؤ میں خلل پڑتا ہے، جو ورم کا باعث بنتا ہے۔
ڈاکٹر ہیو نے وضاحت کرتے ہوئے کہا، "محترمہ نگوک جیسے کینسر کے مریضوں میں، شرونیی لمف نوڈ ڈسیکشن کے ساتھ ہسٹریکٹومی مقامی لمفاتی نظام کو نقصان پہنچا سکتی ہے یا تباہ کر سکتی ہے۔ نتیجے کے طور پر، سیال گردش نہیں کر سکتا، جس سے نچلے اعضاء میں طویل ورم پیدا ہوتا ہے،" ڈاکٹر ہیو نے وضاحت کی۔
محترمہ نگوک کا علاج غیر حملہ آور طبی طریقوں سے کیا گیا، جس میں اس کی پوری بائیں ٹانگ پر کمپریشن بینڈیج رکھی گئی۔ کمپریشن بینڈیج لمف سیال کو دل میں واپس نکالنے، سوجن کو کم کرنے اور ورم کو بڑھنے سے روکنے میں مدد کرنے کے لیے یکساں دباؤ پیدا کرتی ہے۔
اس کے علاوہ، اسے مساج اور ہلکی ورزش کرنے کی ہدایت کی گئی تھی تاکہ سیال کی گردش میں مدد ملے۔ دو ہفتوں کے بعد، اس کی بائیں ٹانگ میں سوجن نمایاں طور پر کم ہو گئی تھی، اور اگر علاج کے طریقہ کار پر صحیح طریقے سے عمل کیا جائے تو تقریباً تین ماہ میں اس کے معمول پر آنے کی امید ہے۔
ڈاکٹر ہیو نے کہا کہ لیمفیڈیما جسم کے کسی بھی حصے میں ہو سکتا ہے لیکن بازوؤں یا ٹانگوں میں زیادہ عام ہے۔
پیٹ اور جننانگ کے علاقوں میں کینسر جیسے سروائیکل، ڈمبگرنتی، اینڈومیٹریال، کولوریکٹل کینسر... ٹانگوں میں لیمفیڈیما کا سبب بنتے ہیں۔ جن لوگوں کو سر اور گردن کا کینسر ہوا ہے وہ چہرے، گردن یا ٹھوڑی کے نیچے سوجن کا تجربہ کر سکتے ہیں۔ کچھ مریضوں کو اندرونی سوجن بھی ہو سکتی ہے جیسے کہ گلے میں، سانس لینے اور نگلنے میں دشواری کا سامنا کرنا پڑتا ہے۔
ڈاکٹروں کا مشورہ ہے کہ جن مریضوں کا کینسر ہے یا ان کا علاج کرایا گیا ہے وہ جلد کے خراب علاقوں کی حفاظت کرکے اور خروںچ اور انفیکشن سے بچتے ہوئے لیمفیڈیما کو فعال طور پر روکیں۔
آرام کرتے وقت یا لیٹتے وقت متاثرہ عضو کو دل سے اوپر رکھیں۔ لمف کی گردش کو برقرار رکھنے کے لیے باقاعدگی سے ورزش کریں، نرمی سے، لیکن زیادہ زور سے نہیں۔ متاثرہ جگہ پر بھاری چیزیں لے جانے، تنگ زیورات پہننے یا تنگ لباس پہننے سے گریز کریں۔
صحت مند وزن برقرار رکھیں، نمک کو کم کریں، اور لمف کے بہاؤ میں مدد کے لیے وافر مقدار میں پانی پائیں۔
لیمفیڈیما، اگر فوری طور پر کنٹرول نہ کیا جائے تو، دائمی ورم، بار بار ہونے والے انفیکشن، نقل و حرکت میں کمی، زندگی کے معیار کو سنجیدگی سے متاثر کر سکتا ہے۔ درست تشخیص اور مناسب علاج مریضوں کو صحت یاب ہونے اور طویل مدتی پیچیدگیوں سے بچنے میں مدد کرتا ہے۔
ماخذ: https://baodautu.vn/tin-moi-y-te-ngay-78-thai-phu-can-sang-loc-di-tat-thai-nhi-va-benh-ly-di-truyen-tu-giai-doan-som-d352228.html




![[تصویر] قومی اسمبلی کے چیئرمین ٹران تھان مین نے جرمنی کی سوشل ڈیموکریٹک پارٹی کے وفد کا استقبال کیا](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/28/1761652150406_ndo_br_cover-3345-jpg.webp)
![[تصویر] گیٹ کے دائیں جانب سیلاب، ہیو سیٹاڈل کا داخلی راستہ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/28/1761660788143_ndo_br_gen-h-z7165069467254-74c71c36d0cb396744b678cec80552f0-2-jpg.webp)
![[تصویر] وزیر اعظم فام من چن نے مرکزی صوبوں میں سیلاب کے نتائج پر قابو پانے کے حل پر غور کرنے کے لیے ایک اجلاس کی صدارت کی۔](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761716305524_dsc-7735-jpg.webp)



























![[تصویر] 14ویں پارٹی کانگریس کے مسودے کی دستاویزات کمیون کلچرل پوسٹ آفس میں لوگوں تک پہنچ رہی ہیں](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/28/1761642182616_du-thao-tai-tinh-hung-yen-4070-5235-jpg.webp)































![[انفوگرافک] 5 سال 2021-2025 میں ویتنام کی سماجی و اقتصادی صورتحال: متاثر کن تعداد](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/29/1761730747150_anh-man-hinh-2025-10-29-luc-16-38-55.png)






































تبصرہ (0)