গর্ভবতী মহিলাদের ভ্রূণের অস্বাভাবিকতা এবং জিনগত রোগের জন্য প্রাথমিকভাবে পরীক্ষা করা প্রয়োজন।
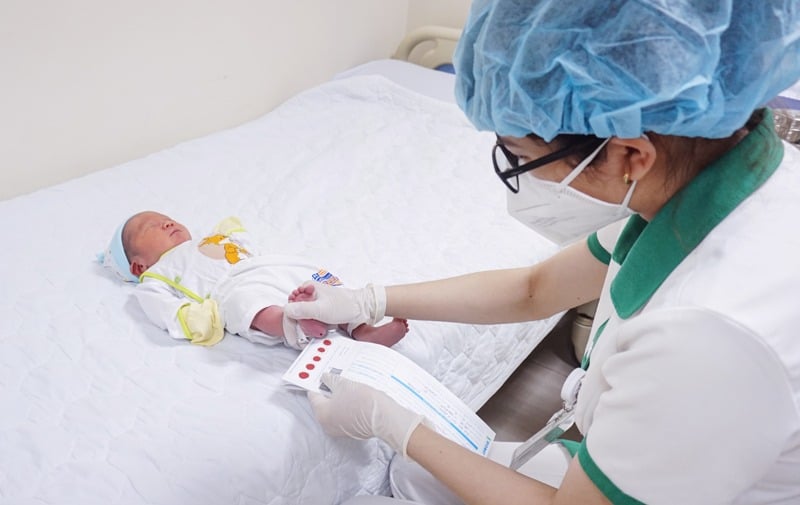
গর্ভাবস্থার ২১ সপ্তাহে মেকোনিয়াম পেরিটোনাইটিস ধরা পড়া সত্ত্বেও, হো চি মিন সিটিতে একটি সুস্থ ছেলে সন্তানের জন্ম হয়, সেই সাথে একটি বিরল জিনগত অস্বাভাবিকতা, ক্রোমোজোম নম্বর ২-এ একটি মাইক্রোডুপ্লিকেশনও।
ডাক্তাররা সুপারিশ করেন যে সমস্ত গর্ভবতী মহিলাদের ভ্রূণের অস্বাভাবিকতা এবং জিনগত রোগের জন্য প্রাথমিকভাবে পরীক্ষা করা উচিত। |
গত অক্টোবরে শিশুটির মা, ৩২ বছর বয়সী, অন্তঃসত্ত্বা গর্ভধারণ (IUI) করার পর প্রথমবারের মতো গর্ভবতী হন। NIPT (নন-ইনভেসিভ প্রসবপূর্ব পরীক্ষা) সহ প্রথম ত্রৈমাসিকের স্ক্রিনিং পরীক্ষাগুলি কম ঝুঁকিপূর্ণ ছিল এবং কোনও অস্বাভাবিকতা পাওয়া যায়নি।
যাইহোক, গর্ভাবস্থার ২১তম সপ্তাহে, হাসপাতালে আল্ট্রাসাউন্ড করার সময়, ডাক্তার আবিষ্কার করেন যে ভ্রূণের মেকোনিয়াম পেরিটোনাইটিসের লক্ষণ রয়েছে যার মধ্যে পেটের স্ফীতি, একাধিক সেপ্টা, বিক্ষিপ্ত ক্যালসিফিকেশন এবং অন্ত্রের প্রাচীর বিচ্ছিন্ন হওয়ার লক্ষণ রয়েছে।
কারণ খুঁজে বের করার জন্য, গর্ভবতী মহিলাকে জেনেটিক পরীক্ষার জন্য অ্যামনিওসেন্টেসিস করানো হয়েছিল। ফলাফলে দেখা গেছে যে ভ্রূণের ক্রোমোজোম ২ এর q12.3-q13 অঞ্চলে একটি মাইক্রোডুপ্লিকেশন ছিল, যা একটি বিরল অস্বাভাবিকতা যার বিশ্ব চিকিৎসা সাহিত্যে খুব বেশি নির্দিষ্ট পরিসংখ্যান নেই।
ডাঃ নগুয়েন থি মং এনঘি, যিনি সরাসরি কেসটি পর্যবেক্ষণ করেছিলেন, তার মতে, এই পুনরাবৃত্তিতে বেশ কয়েকটি জিন রয়েছে কিন্তু এটি কার্যকারিতাকে প্রভাবিত করে না বা নির্দিষ্ট অস্বাভাবিকতা হিসাবে প্রকাশ পায় না।
গর্ভধারণের সময় এটি কোনও জিনগত অস্বাভাবিকতা নাকি নতুন কোনও মিউটেশন তা নির্ধারণের জন্য ডাক্তার স্বামী-স্ত্রী উভয়কেই জেনেটিক পরীক্ষা করার পরামর্শ দিয়েছিলেন, কিন্তু পরিবার ব্যক্তিগত কারণে তা প্রত্যাখ্যান করেছিল। অতএব, উপযুক্ত চিকিৎসা পরিকল্পনা তৈরির জন্য মেডিকেল টিম ভ্রূণের আকারগত প্রকাশ এবং বিকাশ নিবিড়ভাবে পর্যবেক্ষণ করতে থাকে।
পরিস্থিতি আরও জটিল হয়ে ওঠে যখন ২১ তম সপ্তাহে, গর্ভবতী মহিলার জরায়ুর মাত্র ২৩ মিমি ছোট হওয়ার কারণে অকাল জন্মের ঝুঁকি ধরা পড়ে, যা ২৪ তম সপ্তাহের আগে ২৫ মিমি নিরাপদ সীমার নিচে ছিল। ডাক্তার একটি আইইউডি স্থাপন করেন এবং গর্ভবতী মহিলাকে বিশ্রাম নিতে এবং পেটে ব্যথা, রক্তপাত, অ্যামনিওটিক তরল লিকেজ বা দুর্বল ভ্রূণের নড়াচড়ার মতো অস্বাভাবিক লক্ষণগুলির জন্য নিবিড়ভাবে পর্যবেক্ষণ করার নির্দেশ দেন।
গর্ভাবস্থা জুড়ে, গর্ভবতী মহিলার সাপ্তাহিক আল্ট্রাসাউন্ড করানো হয়েছিল পেটের তরলের পরিমাণ, অন্ত্রের প্রসারণ, ক্যালসিফিকেশন, অ্যামনিওটিক তরল এবং ভ্রূণের শোথের লক্ষণগুলি মূল্যায়ন করার জন্য। গভীর ভ্রূণের ইকোকার্ডিওগ্রাফিতে হালকা ট্রাইকাস্পিড রিগারজিটেশনও রেকর্ড করা হয়েছিল।
ডাঃ এনঘির মতে, মেকোনিয়াম পেরিটোনাইটিস আগে উচ্চ মৃত্যুর হার সহ একটি রোগ ছিল, কিন্তু রোগ নির্ণয় এবং অস্ত্রোপচারের অগ্রগতির জন্য ধন্যবাদ, এখন বেঁচে থাকার হার 80-92% এ পৌঁছাতে পারে।
কিছু হালকা ক্ষেত্রে হস্তক্ষেপের প্রয়োজন হয় না, অন্যদিকে অন্ত্রের বাধা বা আঠালো শিশুদের জন্মের পরপরই অস্ত্রোপচারের প্রয়োজন হয়। অতএব, প্রসূতি বিশেষজ্ঞ, স্ত্রীরোগ বিশেষজ্ঞ, ভ্রূণ চিকিৎসা এবং নবজাতক বিশেষজ্ঞদের দল প্রতিটি পর্যায় নিবিড়ভাবে পর্যবেক্ষণ করে তাৎক্ষণিকভাবে হস্তক্ষেপের জন্য প্রস্তুত থাকে।
যখন ভ্রূণের বয়স ৩৮ সপ্তাহ হয় এবং যথেষ্ট পরিণত হয়, তখন ডাক্তার ভ্রূণের কষ্ট বা মেকোনিয়াম অ্যাসপিরেশন সিনড্রোমের ঝুঁকি এড়াতে একটি সক্রিয় সিজারিয়ান সেকশনের পরামর্শ দেন, যা জন্মের পরে গুরুতর শ্বাসযন্ত্রের জটিলতা সৃষ্টি করতে পারে।
শিশুটি ৩.৭ কেজি ওজনের জন্মগ্রহণ করেছিল এবং তার নাক, গলা এবং শ্বাসনালী পরিষ্কার করার জন্য বিশেষ সরঞ্জাম দিয়ে সক্রিয়ভাবে পুনরুজ্জীবিত করা হয়েছিল।
শিশুটি ভালোভাবে কেঁদেছিল, নিজে নিজে শ্বাস নিচ্ছিল এবং তার ত্বক গোলাপি ছিল। তাকে পর্যবেক্ষণের জন্য NICU-তে স্থানান্তর করা হয়েছিল। ৪৮ ঘন্টা পর, শিশুটি স্বাভাবিকভাবে খেয়েছিল, পান করেছিল এবং মলত্যাগ করেছিল, এবং কোনও অস্ত্রোপচারের ইঙ্গিত দেওয়া হয়নি। জন্মের ছয় দিন পর, তার স্বাস্থ্য স্থিতিশীল ছিল এবং তাকে হাসপাতাল থেকে ছেড়ে দেওয়া হয়েছিল এবং আরও পর্যবেক্ষণের জন্য পরবর্তী পরিদর্শনের জন্য নির্ধারিত হয়েছিল।
ক্রোমোজোম ২ মানুষের মধ্যে সবচেয়ে বড় ক্রোমোজোমগুলির মধ্যে একটি, যার মধ্যে অনেক গুরুত্বপূর্ণ জিন থাকে। ডুপ্লিকেট অংশের অবস্থান এবং আকারের উপর নির্ভর করে, এর প্রভাব ব্যক্তিভেদে পরিবর্তিত হতে পারে। কিছু লোক যাদের ছোট ডুপ্লিকেট থাকে, কার্যকরী জিন অঞ্চলের বাইরে, তারা সম্পূর্ণ স্বাভাবিকভাবে বিকাশ করতে পারে।
ডাক্তাররা সুপারিশ করেন যে সকল গর্ভবতী মহিলাদের ভ্রূণের অস্বাভাবিকতা এবং জিনগত রোগের জন্য প্রাথমিকভাবে স্ক্রিনিং করা উচিত। নিয়মিত প্রসবপূর্ব চেক-আপের সময়সূচী মেনে চলা অস্বাভাবিকতাগুলি প্রাথমিকভাবে সনাক্ত করতে সাহায্য করে, যার ফলে প্রসবপূর্ব হস্তক্ষেপ, গর্ভাবস্থায় নিবিড় পর্যবেক্ষণ থেকে শুরু করে প্রসবপূর্ব চিকিৎসা পর্যন্ত যথাযথ চিকিৎসা প্রদান করা হয় যাতে মা এবং শিশুর সর্বোচ্চ নিরাপত্তা নিশ্চিত করা যায়।
একসাথে দুটি ক্যান্সারের বিরুদ্ধে লড়াই করা
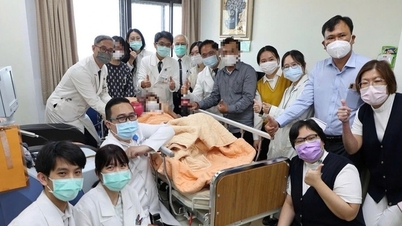
১৬ বছর ধরে থাইরয়েড ক্যান্সারের অস্ত্রোপচারের পর, মিস চি (৪৭ বছর বয়সী) স্টেজ ১বি এন্ডোমেট্রিয়াল ক্যান্সার ধরা পড়ে হতবাক হয়ে যান।
পরীক্ষার ফলাফলে দেখা গেছে যে চি-এর এন্ডোমেট্রিয়ামে একটি টিউমার ছিল যা জরায়ুর পেশী স্তরের অর্ধেকেরও বেশি পুরুত্বে আক্রমণ করেছিল। FIGO শ্রেণীবিভাগ অনুসারে এটি পর্যায় 1B এন্ডোমেট্রিয়াল ক্যান্সারের লক্ষণ। টিউমারটি এন্ডোমেট্রিয়ামের কোষ থেকে বিকশিত হয়, পেশী স্তর আক্রমণ করেছে কিন্তু জরায়ুমুখ বা ডিম্বাশয়ে ছড়িয়ে পড়েনি।
মিস চি-এর ইতিমধ্যেই তিনটি সন্তান ছিল এবং তিনি আর সন্তান জন্ম দিতে চাননি, তাই ডাক্তাররা সম্পূর্ণ হিস্টেরেক্টমি এবং দুটি অ্যাডনেক্সেক্টমি করার সিদ্ধান্ত নেন এবং আক্রমণের মাত্রা পরীক্ষা করার জন্য ২৮টি পেলভিক লিম্ফ নোডও অপসারণ করেন। অস্ত্রোপচার পরবর্তী বায়োপসির ফলাফল নিশ্চিত করে যে তার স্টেজ ৩ এন্ডোমেট্রিয়াল ক্যান্সার ছিল, যা একটি অত্যন্ত মারাত্মক রূপ, যদিও লিম্ফ নোডগুলি কেবল স্ফীত ছিল এবং কোনও মেটাস্ট্যাটিক কোষ ছিল না।
চিকিৎসারত চিকিৎসকের মতে, এর অর্থ হল পুনরাবৃত্তি এবং মেটাস্ট্যাসিসের ঝুঁকি এখনও বেশি, তাই রোগীর চিকিৎসা চালিয়ে যেতে হবে এবং অস্ত্রোপচারের পরে নিবিড় পর্যবেক্ষণে রাখতে হবে।
এন্ডোমেট্রিয়াল ক্যান্সার মহিলাদের মধ্যে, বিশেষ করে ৫০-৭০ বছর বয়সী বা পোস্টমেনোপজাল বয়সের মহিলাদের মধ্যে, একটি সাধারণ স্ত্রীরোগ সংক্রান্ত ক্যান্সার।
প্রাথমিক পর্যায়ে, রোগটি প্রায়শই স্পষ্ট লক্ষণ দেখায় না এবং অন্যান্য স্ত্রীরোগ সংক্রান্ত ব্যাধিগুলির সাথে সহজেই বিভ্রান্ত হয়।
সাধারণ লক্ষণগুলির মধ্যে রয়েছে অস্বাভাবিক যোনিপথে রক্তপাত, বিশেষ করে মেনোপজের পরে; পেলভিক বা তলপেটে ব্যথা; ব্যাখ্যাতীত ওজন হ্রাস; যৌনমিলনের সময় ব্যথা এবং ক্রমাগত ক্লান্তি।
এন্ডোমেট্রিয়াল ক্যান্সারের সঠিক কারণ এখনও স্পষ্টভাবে নির্ধারণ করা হয়নি, তবে, ইস্ট্রোজেন এবং প্রোজেস্টেরন হরমোনের মধ্যে ভারসাম্যহীনতা এন্ডোমেট্রিয়াল কোষের অস্বাভাবিক বৃদ্ধির একটি মূল কারণ বলে মনে করা হয়।
এছাড়াও, পলিসিস্টিক ওভারি সিন্ড্রোম (PCOS), স্থূলতা, ডায়াবেটিস ইত্যাদির মতো ডিম্বস্ফোটনজনিত ব্যাধি সৃষ্টিকারী অবস্থাগুলিও এই রোগের ঝুঁকি বাড়াতে অবদান রাখে।
রোগের পর্যায় এবং স্বাস্থ্যের অবস্থার উপর নির্ভর করে, এন্ডোমেট্রিয়াল ক্যান্সারের চিকিৎসার মধ্যে অন্তর্ভুক্ত থাকতে পারে: সম্পূর্ণ হিস্টেরেক্টমি, কেমোথেরাপি, রেডিওথেরাপি, হরমোন থেরাপি, ইমিউনোথেরাপি বা লক্ষ্যযুক্ত থেরাপি। চিকিৎসার পরে, রোগীদের ডাক্তারের নির্দেশিত নিয়ম অনুসরণ করতে হবে, সময়সূচী অনুসারে চেক-আপের জন্য ফিরে আসতে হবে এবং রোগটি পুনরাবৃত্তি বা গুরুতর হওয়া রোধ করার জন্য একটি স্বাস্থ্যকর জীবনধারা বজায় রাখতে হবে।
ডাঃ লে নাট নগুয়েন, প্রসূতি ও স্ত্রীরোগ ইউনিট, ট্যাম আন জেনারেল হাসপাতাল, হো চি মিন সিটি (পূর্বে চান হাং ওয়ার্ড, জেলা ৮) সুপারিশ করেন যে রোগীদের সুস্থতা প্রক্রিয়াকে সমর্থন করার জন্য প্রতিদিন ১৫-৩০ মিনিটের জন্য প্রচুর সবুজ শাকসবজি এবং ফল সহ সুষম খাদ্য গ্রহণ করা উচিত, পর্যাপ্ত জল পান করা উচিত, চিনি এবং লবণ কমানো উচিত এবং হাঁটা, যোগব্যায়াম, সাঁতার কাটার মতো হালকা শারীরিক কার্যকলাপ বৃদ্ধি করা উচিত...
এছাড়াও, শান্ত মন রাখা এবং যুক্তিসঙ্গত সীমার মধ্যে ওজন নিয়ন্ত্রণ করা (BMI < 23) এছাড়াও চিকিৎসার কার্যকারিতা উন্নত করতে সাহায্য করে।
ক্যান্সারের চিকিৎসার পর হাতির রোগ: দ্রুত নিয়ন্ত্রণের জন্য সঠিকভাবে বুঝুন
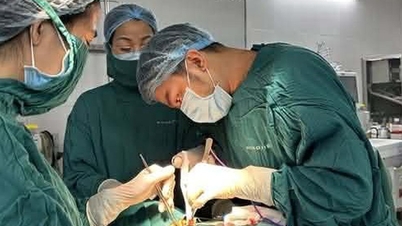
জরায়ু ক্যান্সারের অস্ত্রোপচারের তিন বছর পর, মিসেস এনগোক (৫৫ বছর বয়সী) তার বাম পায়ে ক্রমশ বড় আকারে ফোলাভাব দেখা দিতে শুরু করেন, যার ফলে হাঁটাচলা করা কঠিন হয়ে পড়ে এবং তার দৈনন্দিন কাজকর্মে ব্যাপক প্রভাব পড়ে। লিম্ফেডেমা রোগ সঠিকভাবে নির্ণয়ের ফলে তিনি অস্ত্রোপচার ছাড়াই কম্প্রেশন ব্যান্ডেজের মাধ্যমে কার্যকরভাবে চিকিৎসা করতে সক্ষম হন।
এর আগে, মিসেস এনগোকের জরায়ু ক্যান্সারের জন্য কেমোথেরাপির সাথে হিস্টেরেক্টমি এবং পেলভিক লিম্ফ নোড ডিসেকশন করা হয়েছিল। চিকিৎসার দুই বছর পর, তার বাম পা ফুলে যেতে শুরু করে এবং মাঝে মাঝে ব্যথা হতে থাকে।
তিনি একটি হাসপাতালে যান এবং তার নিম্ন অঙ্গের শিরার অভাব ধরা পড়ে। তাকে ভ্যারিকোজ শিরার ওষুধ এবং বিশেষায়িত স্টকিংস দিয়ে চিকিৎসা করা হয়েছিল কিন্তু কোনও উন্নতি হয়নি।
২০২৫ সালের মাঝামাঝি সময়ে, তার বাম পা তার ডান পায়ের তুলনায় প্রায় দ্বিগুণ বড় হয়ে যায়, যা তার জীবনযাত্রার মানকে মারাত্মকভাবে প্রভাবিত করে, যার ফলে তাকে হো চি মিন সিটির তাম আন জেনারেল হাসপাতালে যেতে বাধ্য করা হয়।
থোরাসিক এবং ভাস্কুলার সার্জারি বিভাগের মাস্টার, ডাক্তার, বিশেষজ্ঞ আই লে চি হিউ বলেন যে শিরাস্থ অপ্রতুলতার পাশাপাশি, মিসেস এনগোক লিম্ফেডেমাতেও ভুগছিলেন, যা ক্যান্সারের চিকিৎসার পরে রোগীদের মধ্যে একটি সাধারণ জটিলতা, বিশেষ করে স্ত্রীরোগ, স্তন, মূত্র, যৌনাঙ্গ এবং মাথা ও ঘাড়ের ক্যান্সার।
লিম্ফেডিমা হলো এমন একটি অবস্থা যেখানে শরীরের কোনও অংশে লিম্ফ তরল জমা হয়, যার ফলে ফোলাভাব, ব্যথা এবং আশেপাশের টিস্যুগুলির সংকোচন দেখা দেয়। লিম্ফ তরল, যা রোগ প্রতিরোধ ব্যবস্থার একটি অংশ, ত্বক এবং পেশীগুলির মধ্যে সঞ্চালিত হয় এবং রোগ প্রতিরোধ কোষ এবং পুষ্টি পরিবহন এবং ব্যাকটেরিয়া এবং ভাইরাসের মতো বিদেশী কোষগুলি অপসারণের জন্য দায়ী। যখন লিম্ফ্যাটিক সিস্টেম ক্ষতিগ্রস্ত হয়, যেমন লিম্ফ নোড বিচ্ছেদ, বিকিরণ বা সংক্রমণের পরে, তরল প্রবাহ ব্যাহত হয়, যার ফলে শোথ হয়।
"মিস এনগোকের মতো ক্যান্সার রোগীদের ক্ষেত্রে, পেলভিক লিম্ফ নোড ডিসেকশন সহ হিস্টেরেক্টমি স্থানীয় লিম্ফ্যাটিক সিস্টেমকে ক্ষতিগ্রস্ত বা ধ্বংস করতে পারে। ফলস্বরূপ, তরল সঞ্চালন করতে পারে না, যার ফলে নীচের অঙ্গগুলিতে দীর্ঘস্থায়ী শোথ দেখা দেয়," ডাঃ হিউ ব্যাখ্যা করেন।
মিসেস এনগোককে নন-ইনভেসিভ চিকিৎসা পদ্ধতিতে চিকিৎসা করা হয়েছিল, তার পুরো বাম পায়ে কম্প্রেশন ব্যান্ডেজ লাগানো হয়েছিল। কম্প্রেশন ব্যান্ডেজগুলি সমান চাপ তৈরি করে লিম্ফ তরলকে হৃদপিণ্ডে ফিরিয়ে আনতে, ফোলা কমাতে এবং শোথের অগ্রগতি রোধ করতে সহায়তা করে।
এছাড়াও, তাকে তরল সঞ্চালন সমর্থন করার জন্য ম্যাসাজ এবং হালকা ব্যায়াম করার নির্দেশ দেওয়া হয়েছিল। দুই সপ্তাহ পর, তার বাম পায়ের ফোলাভাব উল্লেখযোগ্যভাবে কমে যায় এবং চিকিৎসা পদ্ধতি সঠিকভাবে অনুসরণ করা হলে প্রায় তিন মাসের মধ্যে স্বাভাবিক অবস্থায় ফিরে আসবে বলে আশা করা হচ্ছে।
ডাঃ হিউ বলেন, লিম্ফেডেমা শরীরের যেকোনো অংশে হতে পারে তবে বাহু বা পায়ে সবচেয়ে বেশি দেখা যায়।
পেট এবং যৌনাঙ্গের ক্যান্সার যেমন সার্ভিকাল, ডিম্বাশয়, এন্ডোমেট্রিয়াল, কোলোরেক্টাল ক্যান্সার... পায়ে লিম্ফিডেমা হওয়ার সম্ভাবনা বেশি। যাদের মাথা এবং ঘাড়ের ক্যান্সার হয়েছে তাদের মুখ, ঘাড় বা থুতনির নীচে ফোলাভাব দেখা দিতে পারে। কিছু রোগী এমনকি গলার মতো অভ্যন্তরীণ ফোলাভাবও অনুভব করতে পারেন, যার ফলে শ্বাস নিতে এবং গিলতে অসুবিধা হতে পারে।
ডাক্তাররা সুপারিশ করেন যে ক্যান্সারের জন্য চিকিৎসাধীন বা চিকিৎসাধীন রোগীদের ত্বকের ক্ষতিগ্রস্ত অংশগুলিকে রক্ষা করে এবং আঁচড় এবং সংক্রমণ এড়িয়ে লিম্ফেডিমা প্রতিরোধ করা উচিত।
বিশ্রাম নেওয়ার সময় বা শুয়ে থাকার সময় আক্রান্ত অঙ্গটি হৃৎপিণ্ডের উপরে উঁচুতে রাখুন। লিম্ফ্যাটিক সঞ্চালন বজায় রাখার জন্য নিয়মিত, মৃদুভাবে, কিন্তু খুব বেশি জোরে নয়, ব্যায়াম করুন। আক্রান্ত স্থানে ভারী জিনিস বহন করা, টাইট গয়না পরা বা টাইট পোশাক পরা এড়িয়ে চলুন।
স্বাস্থ্যকর ওজন বজায় রাখুন, লবণ কম খান এবং লিম্ফ প্রবাহকে সহায়তা করার জন্য প্রচুর পরিমাণে জল পান করুন।
লিম্ফেডেমা, যদি তাৎক্ষণিকভাবে নিয়ন্ত্রণ না করা হয়, তাহলে দীর্ঘস্থায়ী শোথ, বারবার সংক্রমণ, গতিশীলতা হ্রাস পেতে পারে, যা জীবনের মানকে মারাত্মকভাবে প্রভাবিত করে। সঠিক রোগ নির্ণয় এবং উপযুক্ত চিকিৎসা রোগীদের সুস্থ হতে সাহায্য করে এবং দীর্ঘমেয়াদী জটিলতা এড়াতে সাহায্য করে।
সূত্র: https://baodautu.vn/tin-moi-y-te-ngay-78--thai-phu-can-sang-loc-di-tat-thai-nhi-va-benh-ly-di-truyen-tu-giai-doan-som-d352228.html


![[ছবি] প্রধানমন্ত্রী ২৮তম আসিয়ান-চীন শীর্ষ সম্মেলনে যোগদান করেছেন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/28/1761623580521_vna-potal-thu-tuong-du-hoi-nghi-cap-cao-asean-trung-quoc-lan-thu-28-8368557-3355-jpg.webp)

![[ছবি] কেন্দ্রীয় পরিদর্শন কমিশনের ৫ম দেশপ্রেমিক অনুকরণ কংগ্রেস](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/27/1761566862838_ndo_br_1-1858-jpg.webp)
































![[ছবি] জাতীয় পরিষদের চেয়ারম্যান ট্রান থান মান উজবেকিস্তানের প্রতিনিধি পরিষদের চেয়ারম্যান নুরিদ্দিন ইসমোইলভকে স্বাগত জানাচ্ছেন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/27/1761542647910_bnd-2610-jpg.webp)
![[ছবি] কেন্দ্রীয় পার্টি সংস্থাগুলির পার্টি কমিটিগুলি রেজোলিউশন নং 18-NQ/TW এর বাস্তবায়ন এবং পার্টি কংগ্রেসের দিকনির্দেশনার সারসংক্ষেপ করে](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/27/1761545645968_ndo_br_1-jpg.webp)









































































মন্তব্য (0)