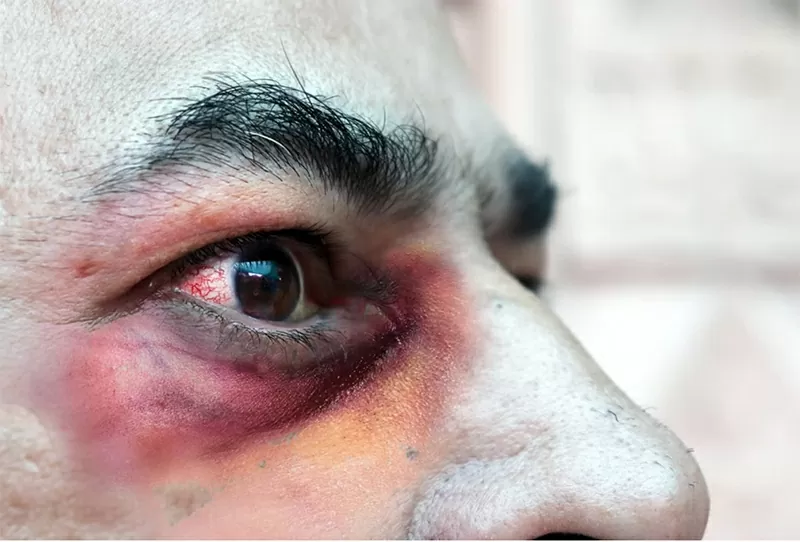
La mucormicosis, que a menudo provoca la pérdida de un ojo, es difícil de tratar. Foto: Shutterstock |
Cuando la mayoría de nosotros pensamos en infecciones peligrosas, nos imaginamos bacterias o virus. Pero para expertos en enfermedades infecciosas como Peter Chin-Hong, una de las amenazas más peligrosas que acechan hoy en día en hospitales y clínicas son los hongos.
La lista de casos de Chin-Hong es larga: un corredor de maratón de 29 años de Valley City, California, cuyo revestimiento del corazón fue invadido por coccidios, un hongo que vive en el suelo; un receptor de trasplante de pulmón que tosió nódulos de moho (crecimientos de hongos esparcidos por todos sus pulmones) después de dejar de tomar medicamentos antimicóticos; y una mujer de 45 años con diabetes mal controlada que contrajo un hongo negro que destruyó parte de su rostro y se extendió a su cerebro, y murió a pesar de múltiples cirugías y tratamientos.
“Estos casos ya no son raros”, dijo Chin-Hong, profesor de medicina de la Universidad de California en San Francisco. “Los vemos a diario”.
Se estima que 6,5 millones de personas desarrollan infecciones fúngicas invasivas cada año, de las cuales aproximadamente 2,5 millones mueren directamente por la enfermedad, el doble del número de muertes por tuberculosis a nivel mundial. |
Las infecciones fúngicas invasivas, que antes se consideraban desconocidas u oportunistas, ahora están apareciendo con una frecuencia alarmante, en pacientes y lugares en los que los médicos nunca se habían preocupado.
El cambio climático está ampliando la distribución geográfica de los hongos. Los avances médicos, como los trasplantes de órganos, la quimioterapia y los cuidados intensivos, están salvando vidas, pero también están dejando vulnerables a muchos pacientes inmunodeprimidos.
Incluso afecciones médicas comunes como la diabetes aumentan el riesgo de desarrollar una infección fúngica grave.
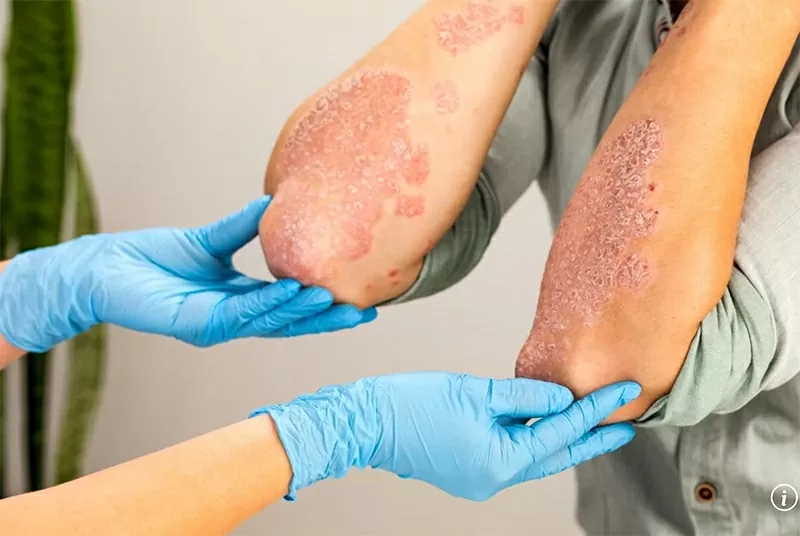
Este hongo de la piel es muy difícil de tratar, tiene un alto riesgo de muerte y los métodos de tratamiento son limitados. |
Se estima que 6,5 millones de personas desarrollan infecciones fúngicas invasivas cada año, y aproximadamente 2,5 millones de muertes son directamente atribuibles a la enfermedad, el doble del número de muertes por tuberculosis a nivel mundial.
Muchas de estas muertes ocurren en personas con VIH en etapa avanzada y los expertos advierten que el problema podría empeorar a medida que se recortan los fondos para los programas mundiales contra el VIH/SIDA.
El aumento de las enfermedades relacionadas con el SIDA podría exacerbar la crisis fúngica, especialmente en entornos de bajos recursos donde las herramientas de diagnóstico y los tratamientos antimicóticos ya son limitados, dijeron.
A este peligro se suma el aumento de infecciones resistentes a los medicamentos: cepas que ya no responden al limitado arsenal de antimicóticos. Candida auris, una nueva levadura que surgió por primera vez en 2009, ha causado brotes mortales en hospitales y centros de atención a largo plazo.
Los expertos advierten que una resistencia más amplia pronto podría superar el lento ritmo de desarrollo de nuevos fármacos.
Los hongos no están en el radar de nadie. Son inobservables e incontrolables, lo que significa que no desarrollamos medidas de mitigación. Justin Beardsley, médico de enfermedades infecciosas e investigador de la Universidad de Sídney |
Crisis de los hongos
La Organización Mundial de la Salud advierte sobre serias deficiencias globales en la capacidad para diagnosticar y tratar infecciones fúngicas, incluida una cartera de medicamentos peligrosamente escasa, con solo cuatro nuevos fármacos antimicóticos aprobados a nivel mundial en la última década.
De los nueve medicamentos que actualmente se encuentran en desarrollo clínico, sólo tres han llegado a las etapas finales de estudios con pacientes.
“Podemos esperar pocas aprobaciones nuevas en los próximos 10 años”, dijo Valeria Gigante, jefa de la unidad de resistencia a los antimicrobianos de la OMS en Ginebra.
Más de la mitad de los fármacos antimicóticos candidatos en desarrollo carecen de innovación real, lo que limita su capacidad para combatir la resistencia emergente, añadió Gigante.
Justin Beardsley, médico especialista en enfermedades infecciosas e investigador de la Universidad de Sydney, que contribuyó a ambos informes de la OMS, dijo que la amenaza de los hongos sigue pasándose por alto peligrosamente.
“El hongo no está en el radar de nadie”, dijo. “Es inobservable e incontrolable, lo que significa que no desarrollamos medidas de mitigación”.
También señaló la creciente preocupación por el uso de medicamentos antimicóticos en la agricultura .
Muchos de los nuevos fármacos en desarrollo carecen de mecanismos de acción novedosos, afirma Beardsley. En muchos casos, se están introduciendo nuevos compuestos en la agricultura con mayor rapidez para proteger los cultivos de enfermedades como el oídio.
“Eso realmente frustra a los desarrolladores de fármacos para humanos y plantea algunas preocupaciones de salud pública: que nuestros nuevos fármacos prometedores estarán expuestos al mismo agente biológico en el medio ambiente y desarrollaremos resistencia”.
Otra deficiencia se refiere al diagnóstico: la OMS advierte que, incluso cuando existen pruebas para identificar el hongo mortal, a menudo no están disponibles en los países de ingresos bajos y medios.
La mayoría depende de laboratorios bien equipados y personal capacitado. Gigante afirmó que el desarrollo de sistemas para detectar infecciones fúngicas invasivas y determinar la susceptibilidad a los medicamentos también está rezagado respecto a lo disponible para las bacterias.
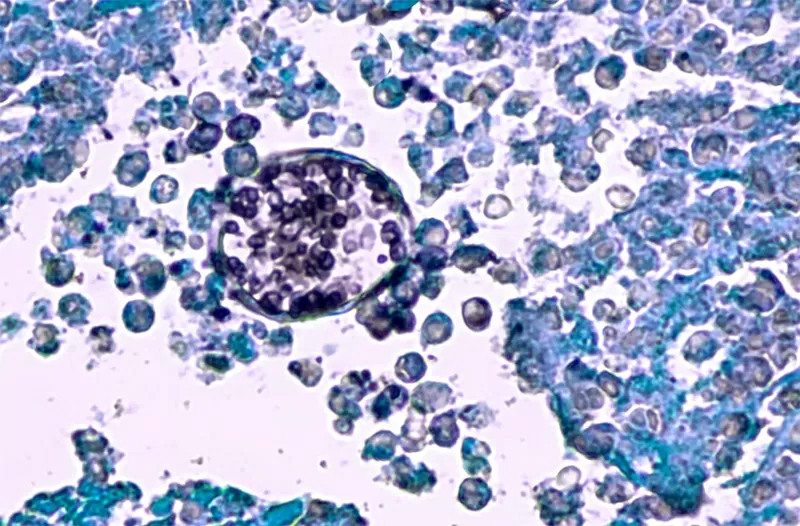
Hongo Coccidioides visto al microscopio. Este hongo causa la coccidioidomicosis, también conocida como fiebre del valle, común en el suroeste de Estados Unidos y el norte de México. Foto: Shutterstock |
Enemigo invisible
Las infecciones fúngicas se comportan de forma diferente a las bacterianas y virales. Rara vez se propagan de persona a persona, sino que la mayoría provienen del medio ambiente: suelo mohoso, plantas en descomposición, esporas transportadas por el aire. Algunas esporas incluso pueden flotar en la atmósfera y desplazarse a través de los continentes, lo que dificulta especialmente su rastreo y control.
Esto hace casi imposible proteger completamente a los pacientes vulnerables. Los médicos suelen recetar antimicóticos preventivos a personas de alto riesgo, como quienes se han sometido a trasplantes de pulmón o de células madre sanguíneas, pero estos medicamentos no cubren todos los tipos de moho, afirma Chin-Hong.
El profesor también añadió que la mucormicosis, una infección fúngica rara pero muy peligrosa, es conocida por su difícil tratamiento. Si la mucormicosis invade los pulmones, la tasa de mortalidad puede alcanzar el 87 %.
El hongo también puede invadir los senos paranasales y propagarse al cerebro, donde tiene una tasa de mortalidad de aproximadamente el 50 %. Provoca la muerte del tejido, interrumpiendo el flujo sanguíneo para que los antimicóticos no puedan llegar al foco de la infección.
“Hay que extirpar quirúrgicamente la zona infectada”, dijo. “Muchas veces hay que extirpar el ojo porque sube por la cavidad sinusal, y no hay un buen tratamiento para eso”.
La escisión (extirpación quirúrgica del tejido infectado) a veces es posible en los senos paranasales o la piel. Sin embargo, en los pulmones, suele ser mucho más difícil.
La razón por la que la mortalidad por cáncer de pulmón es tan alta, afirma el profesor Chin-Hong, es que no es posible extirpar solo grandes masas pulmonares. Incluso cuando los medicamentos funcionan, suelen ser menos efectivos en los pacientes que más los necesitan: aquellos con sistemas inmunitarios debilitados.
Fuente: https://baoquocte.vn/chu-y-benh-nam-da-nay-kho-chua-nguy-co-tu-vong-cao-phuong-phap-dieu-tri-con-han-che-310932.html


























![[Foto] El presidente de la Asamblea Nacional asiste al seminario "Construcción y operación de un centro financiero internacional y recomendaciones para Vietnam".](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/28/76393436936e457db31ec84433289f72)








































































Kommentar (0)