Respiratory Syncytial Virus (RSV) គឺជាមូលហេតុឈានមុខគេនៃការឆ្លងមេរោគផ្លូវដង្ហើមផ្នែកខាងក្រោមចំពោះទារក និងកុមារតូចនៅក្នុងប្រទេសវៀតណាម ដែលនាំឱ្យមានជំងឺធ្ងន់ធ្ងរ និងគំរាមកំហែងដល់អាយុជីវិតជាច្រើន។
ព័ត៌មាន វេជ្ជសាស្ត្រ ថ្ងៃទី 18 ខែមីនា៖ ដំណោះស្រាយថ្មីក្នុងការបង្ការ RSV សម្រាប់កុមារដែលមានហានិភ័យខ្ពស់។
Respiratory Syncytial Virus (RSV) គឺជាមូលហេតុឈានមុខគេនៃការឆ្លងមេរោគផ្លូវដង្ហើមផ្នែកខាងក្រោមចំពោះទារក និងកុមារតូចនៅក្នុងប្រទេសវៀតណាម ដែលនាំឱ្យមានជំងឺធ្ងន់ធ្ងរ និងគំរាមកំហែងដល់អាយុជីវិតជាច្រើន។
ដំណោះស្រាយថ្មីក្នុងការបង្ការ RSV សម្រាប់កុមារដែលមានហានិភ័យខ្ពស់។
ព័ត៌មានខាងលើត្រូវបានចែករំលែកនៅក្នុងសិក្ខាសាលាថ្មីៗនេះស្តីពី "ការការពារ RSV សម្រាប់ទារក និងកុមារតូចៗដែលមានហានិភ័យខ្ពស់"។ នៅក្នុងកម្មវិធីនោះ អ្នកជំនាញ វេជ្ជបណ្ឌិត និងបុគ្គលិកពេទ្យជាង 50 នាក់បានចែករំលែកបទពិសោធន៍របស់ពួកគេ និងពិភាក្សាអំពីផលប៉ះពាល់នៃ RSV លើកុមារ និងតួនាទីរបស់ RSV prophylaxis ជាមួយនឹងអង្គបដិបក្ខ monoclonal ។
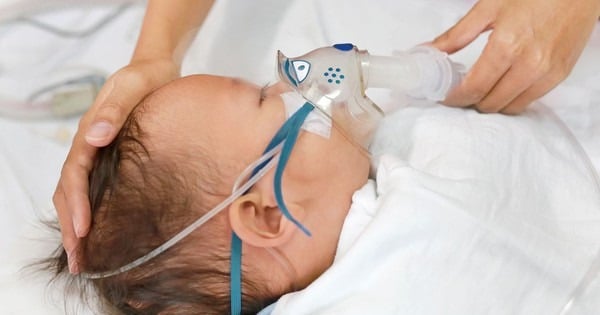 |
| ទារក ជាពិសេសអ្នកដែលមានប្រវត្តិកង្វះអាហារូបត្ថម្ភ ប្រវត្តិគ្រួសារមានអាឡែស៊ី ឬជំងឺហឺត ការប៉ះពាល់នឹងផ្សែងបារីញឹកញាប់ ឬរស់នៅក្នុងស្ថានភាពមានមនុស្សច្រើន មានហានិភ័យខ្ពស់នៃការឆ្លងមេរោគ RSV ។ |
យោងតាមអ្នកជំនាញវេជ្ជសាស្រ្ត RSV គឺជាមូលហេតុនៃ 50-90% នៃករណីរលាកទងសួតនិង 5-40% នៃករណីជំងឺរលាកសួតចំពោះកុមារ។ កុមារភាគច្រើនត្រូវបានឆ្លងមេរោគ RSV ក្នុងរយៈពេលពីរឆ្នាំដំបូងនៃជីវិតដែលមានអត្រារហូតដល់ 85-100% ។ ជាពិសេសកុមាររហូតដល់ 75-90% ត្រូវបានឆ្លងក្នុងឆ្នាំដំបូង ហើយប្រហែល 0.5-2% នៃកុមារត្រូវសម្រាកនៅមន្ទីរពេទ្យដើម្បីព្យាបាល។
យោងតាមការប៉ាន់ស្មានរបស់អង្គការសុខភាព ពិភពលោក (WHO) ក្នុងឆ្នាំ 2010 វៀតណាមបានកត់ត្រាករណីឆ្លងមេរោគ RSV ចំនួន 498,411 ករណីចំពោះកុមារដែលមានអាយុពី 0 ទៅ 4 ឆ្នាំ ដែលក្នុងនោះមាន 57,086 ករណីធ្ងន់ធ្ងរ។ ការសិក្សាមួយផ្សេងទៀតនៅមជ្ឈមណ្ឌលកុមារ មន្ទីរពេទ្យកណ្តាល Hue បានបង្ហាញថា 23.33% នៃករណីនៃជំងឺរលាកទងសួតចំពោះកុមារគឺដោយសារតែ RSV ។
រដូវ RSV នៅតំបន់ភាគខាងត្បូងនៃប្រទេសវៀតណាមជាធម្មតាមានរយៈពេលពីខែឧសភាដល់ខែវិច្ឆិកាជារៀងរាល់ឆ្នាំ ហើយទារកមិនគ្រប់ខែដែលមានអាយុក្រោម 24 ខែ ឬអ្នកដែលមានជំងឺបេះដូងពីកំណើត ឬជំងឺស្ទះសួតមានហានិភ័យខ្ពស់ក្នុងការឆ្លងជំងឺនេះ។
រោគសញ្ញា RSV អាចមានលក្ខណៈស្រាលដូចជំងឺផ្តាសាយធម្មតា (តឹងច្រមុះ ក្អក ហៀរសំបោរ) ប៉ុន្តែអាចក្លាយទៅជាធ្ងន់ធ្ងរ និងបង្កឱ្យមានផលវិបាកដូចជារលាកទងសួត ឬរលាកសួត។
កុមារអាយុក្រោម 6 សប្តាហ៍ ឬមានហានិភ័យខ្ពស់អាចជួបប្រទះនូវរោគសញ្ញាដូចជា ហត់នឿយ ញ៉ាំអាហារមិនល្អ អស់កម្លាំង និងពិបាកដកដង្ហើម។ ប្រសិនបើមិនបានព្យាបាលទាន់ពេលទេ RSV អាចបង្កឱ្យមានការបរាជ័យផ្លូវដង្ហើមស្រួចស្រាវ សួតដួលរលំ ការឆ្លងបាក់តេរី និងផលវិបាកធ្ងន់ធ្ងរផ្សេងទៀត រហូតដល់ស្លាប់។
ទារក ជាពិសេសអ្នកដែលមានប្រវត្តិកង្វះអាហារូបត្ថម្ភ ប្រវត្តិគ្រួសារមានអាឡែស៊ី ឬជំងឺហឺត ការប៉ះពាល់នឹងផ្សែងបារីញឹកញាប់ ឬរស់នៅក្នុងស្ថានភាពមានមនុស្សច្រើន មានហានិភ័យខ្ពស់នៃការឆ្លងមេរោគ RSV ។
មេរោគងាយឆ្លងតាមភ្នែក ច្រមុះ ឬទំនាក់ទំនងជិតស្និទ្ធជាមួយអ្នកឆ្លងតាមរយៈដំណក់ទឹកតាមខ្យល់ ទឹកមាត់ ឬទឹករំអិល។ គួរកត់សម្គាល់ថា មេរោគអាចរស់បានរហូតដល់ 6 ម៉ោងលើផ្ទៃ ហើយអាចរស់បាននៅក្នុងខ្លួនរបស់កុមារ និងអ្នកដែលមានភាពស៊ាំនឹងមេរោគរហូតដល់ 4 សប្តាហ៍។
សាស្ត្រាចារ្យរង វេជ្ជបណ្ឌិត វូ ហ៊ុយទ្រូ ជាគ្រូពេទ្យកុមារ បាននិយាយថា បន្ថែមពីលើវិធានការអនាម័យផ្ទាល់ខ្លួន ដូចជាការលាងដៃជាប្រចាំ និងការលាងដៃសម្អាតផ្ទៃ ការចាក់ថ្នាំ immunoprophylaxis ជាមួយនឹងអង្គបដិបក្ខ monoclonal គឺជាដំណោះស្រាយដ៏មានប្រសិទ្ធភាពក្នុងការកាត់បន្ថយហានិភ័យនៃជំងឺ ជាពិសេសចំពោះកុមារដែលមានហានិភ័យខ្ពស់។
ទោះបីជាវ៉ាក់សាំង RSV នៅតែកំពុងត្រូវបានស្រាវជ្រាវ ដោយមានវ៉ាក់សាំងចំនួន 38 នៅក្នុងការអភិវឌ្ឍន៍ និង 19 នៅក្នុងការសាកល្បងព្យាបាល ប៉ុន្តែបច្ចុប្បន្នមិនមានវ៉ាក់សាំងដែលមានអាជ្ញាប័ណ្ណដើម្បីការពារ RSV ចំពោះកុមារនោះទេ។ ទោះជាយ៉ាងណាក៏ដោយ ការព្យាបាលដោយចាក់ថ្នាំបង្ការអកម្ម ដូចជាអង្គបដិប្រាណ monoclonal បានបង្ហាញថាមានប្រសិទ្ធភាពក្នុងការកាត់បន្ថយអត្រានៃជំងឺធ្ងន់ធ្ងរ។
អង់ទីករ monoclonal Palivizumab ដែលត្រូវបានអនុម័តដោយ FDA ក្នុងឆ្នាំ 1998 គឺជាវិធានការការពារដ៏មានប្រសិទ្ធភាពបំផុតមួយសម្រាប់ទារកដែលមានហានិភ័យខ្ពស់សម្រាប់ RSV ។ Palivizumab ដែលជាអង់ទីករ monoclonal របស់មនុស្ស ជួយការពារការចម្លងមេរោគ និងកាត់បន្ថយលទ្ធភាពនៃការឆ្លងមេរោគផ្លូវដង្ហើមផ្នែកខាងក្រោមធ្ងន់ធ្ងរ។ កំរិតដែលបានណែនាំគឺ 1 ដូសក្នុងមួយខែ (15 mg/kg) រយៈពេល 5 ខែជាប់ៗគ្នាក្នុងរដូវ RSV ។
ការការពារជំងឺ RSV មិនមែនជាបញ្ហាថ្មីទេ ប៉ុន្តែជាមួយនឹងការអភិវឌ្ឍន៍ថ្នាំទំនើប ការបង្ការទាន់ពេលវេលាអាចជួយបង្កើតរបាំងការពារសម្រាប់កុមារ កាត់បន្ថយបន្ទុកជំងឺ និងលើកកម្ពស់គុណភាពជីវិតរបស់កុមារ។ ដោយមានជំនួយពីវិធានការដូចជាអង្គបដិប្រាណ monoclonal និងយុទ្ធសាស្ត្រការពារ ទារកនិងកុមារដែលមានហានិភ័យខ្ពស់អាចត្រូវបានការពារពីផលវិបាកធ្ងន់ធ្ងរដែលបណ្តាលមកពី RSV ។
ផលវិបាកដែលមិនអាចទាយទុកជាមុនបាននៃការប្រើប្រាស់អ័រម៉ូនប្តូរភេទ
ធី អាយុ ៣០ ឆ្នាំ បានចាក់អ័រម៉ូនបុរសជាយូរមកហើយដើម្បីផ្លាស់ប្តូរភេទ។ ទោះជាយ៉ាងណាក៏ដោយ នៅពេលដែលនាងសម្រេចចិត្តឈប់ប្រើប្រាស់អ័រម៉ូនបុរស ដើម្បីធ្វើការបង្កកំណើតក្នុងវីរ៉ុស (IVF) ហើយមានផ្ទៃពោះ រាងកាយរបស់ Th. ស្រាប់តែទទួលរងនូវការរំខានអ័រម៉ូន ដែលនាំឱ្យហូរឈាមតាមទ្វារមាសយូរ និងដួលសន្លប់។
នៅអាយុ 20 ឆ្នាំ ធី. បានចាប់ផ្តើមទទួលការចាក់ថ្នាំ Testosterone នៅគ្លីនិកឯកជនមួយដើម្បីផ្លាស់ប្តូរ។ អរម៉ូននេះជួយបង្កើនលក្ខណៈបុរស ខណៈពេលដែលកាត់បន្ថយការផលិតអរម៉ូនអ៊ឹស្ត្រូសែន ដែលជាអរម៉ូនដែលទាក់ទងនឹងលក្ខណៈរបស់ស្ត្រី
បន្ទាប់ពីប្រើបានប្រហែល 2 ខែ ធី. ចាប់ផ្ដើមមានការផ្លាស់ប្តូរសំឡេងរបស់នាង ឈប់មានរដូវ និងមានលក្ខណៈជាបុរសដូចជាដុះពុកចង្កា។ បន្ទាប់ពីប្រើអ័រម៉ូនរយៈពេល 5 ឆ្នាំ Thoa បានធ្វើការវះកាត់យកសុដន់ចេញ ដើម្បីសម្រេចបាននូវរូបរាងដែលចង់បាន។
ក្រោយរៀបការរួច ធី. និងប្រពន្ធរបស់លោក H., ចង់មានកូន។ ទោះជាយ៉ាងណាក៏ដោយ Ha មានជម្ងឺ thalassemia ហើយមានការព្រួយបារម្ភអំពីការបញ្ជូនវាទៅឱ្យកូនរបស់ពួកគេ ដូច្នេះគូស្នេហ៍ទាំងពីរបានសម្រេចចិត្តប្រើស៊ុតរបស់ Th. ដើម្បីបង្កើតអំប្រ៊ីយ៉ុងពីមេជីវិតឈ្មោលដែលបានបរិច្ចាគ បន្ទាប់មកផ្ទេរអំប្រ៊ីយ៉ុងទៅកាន់ស្បូនរបស់ H. ។ ដោយសារច្បាប់វៀតណាមមិនអនុញ្ញាតឲ្យប្រើពងពីស្ត្រីម្នាក់ដើម្បីសម្រាលស្ត្រីម្នាក់ទៀត ទើបពួកគេសម្រេចចិត្តទៅក្រៅប្រទេសដើម្បីធ្វើ IVF ។
នៅឆ្នាំ 2023 បន្ទាប់ពីបញ្ឈប់ការចាក់អរម៉ូនបុរស Th. ត្រូវបានផ្តល់អរម៉ូនអ៊ឹស្ត្រូសែន និងថ្នាំដទៃទៀត ដើម្បីជំរុញសកម្មភាពអូវែ។ បន្ទាប់ពីការព្យាបាលរយៈពេល 8 ខែ Thoa មានរដូវម្តងទៀត ហើយត្រូវបានជំរុញឱ្យមានការបង្កកំណើតនៅក្នុង vitro ។ នៅចុងឆ្នាំ 2023 ធី. បានបង្កើតអំប្រ៊ីយ៉ុងចំនួន 4 ហើយផ្ទេរពួកវាទៅក្នុងស្បូនរបស់ H. ដោយជួយឱ្យប្តីប្រពន្ធមានកូនជាមួយគ្នា។
ទោះជាយ៉ាងណាក៏ដោយ បន្ទាប់ពីបំពេញកាតព្វកិច្ចបរិច្ចាគស៊ុតរបស់នាង Thoa បានចាប់ផ្តើមចាក់អ័រម៉ូន Testosterone ដើម្បីត្រលប់ទៅជាបុរសវិញ។ ទោះជាយ៉ាងណាក៏ដោយ បន្ទាប់ពីការប្រើប្រាស់អរម៉ូនជាច្រើនខែមក រដូវរបស់ Th. មិនឈប់ទេ ប៉ុន្តែមានរយៈពេលពី 7 ទៅ 10 ថ្ងៃ។
នៅខែតុលាឆ្នាំ 2024 នៅពេលដែលការមករដូវរបស់នាងមានរយៈពេលជាងកន្លះខែ Th. បានទៅជួបគ្រូពេទ្យហើយត្រូវបានគេរកឃើញថាមានជំងឺ endometriosis ដោយសារការប្រើប្រាស់អ័រម៉ូនបុរសជាយូរមកហើយធ្វើឱ្យមានការហូរឈាមតាមទ្វារមាសខុសធម្មតា។
Thoa ត្រូវបានគេបញ្ជូនទៅមន្ទីរពេទ្យក្នុងស្ថានភាពសន្លប់ និងហូរឈាមតាមទ្វារមាស។ លទ្ធផលអ៊ុលត្រាសោនបានបង្ហាញថា ស្បូនរបស់ Th. មានទំហំធំដូចទារកក្នុងផ្ទៃ 14 សប្តាហ៍ ដែលមានដុំសាច់ និងដុំពក endometriosis នៅក្នុងស្រទាប់សាច់ដុំ។ ធ. មានភាពស្លេកស្លាំងខ្លាំង ជាមួយនឹងសន្ទស្សន៍អេម៉ូក្លូប៊ីនធ្លាក់ចុះដល់ 3.9g/dl ដែលមានគ្រោះថ្នាក់ខ្លាំង ប្រសិនបើមិនបានព្យាបាលទាន់ពេល។ បន្ទាប់ពីទទួលបានកោសិកាឈាមក្រហមចំនួន 4 ដុំ (ស្មើនឹង 1.4 លីត្រឈាម) ស្ថានភាពរបស់ Th. មានស្ថេរភាពបន្តិចម្តងៗ។
ពីរថ្ងៃក្រោយមក ធី. បានធ្វើការវះកាត់យកស្បូនចេញទាំងស្រុង។ ក្រោយពេលវះកាត់ ធី. បានជាសះស្បើយ និងអាចបន្តលេបថ្នាំអរម៉ូនបុរសដែលមានសុវត្ថិភាពជាងមុន ដោយមិនបារម្ភអំពីការប៉ះពាល់ដល់ស្បូនរបស់នាង។
យោងតាមសម្ភពលោកវេជ្ជបណ្ឌិត Nguyen Thi Yen Thu ការផ្លាស់ប្តូរអ័រម៉ូនភ្លាមៗអាចបណ្តាលឱ្យមានអតុល្យភាពនៃបទបញ្ជានៃការមករដូវ។ ការបន្ថែមអ័រម៉ូន Testosterone ចំពោះស្ត្រីអាចបណ្តាលឱ្យស្រទាប់ស្បូនស្តើង។
ទោះជាយ៉ាងណាក៏ដោយ នៅពេលដែលថ្នាំត្រូវបានបញ្ឈប់ ហើយអរម៉ូនអ៊ឹស្ត្រូសែនត្រូវបានបន្ថែមដើម្បីជំរុញការលូតលាស់របស់ស៊ុត ស្រទាប់ស្បូនអាចរីកដុះដាលម្តងទៀត ដែលនាំឱ្យមានការផ្លាស់ប្តូរកោសិកា។ ប្រសិនបើបន្ទាប់ពីការយកស៊ុតមកវិញ Thoa ចាប់ផ្តើមចាក់អ័រម៉ូន Testosterone ម្តងទៀត ស្រទាប់ស្បូននឹងត្រូវបានរារាំងភ្លាមៗ ដែលបង្កើនហានិភ័យនៃការហូរឈាម និងផលវិបាកធ្ងន់ធ្ងរផ្សេងទៀត។
លោកវេជ្ជបណ្ឌិត យ៉េន ធូ ពន្យល់ថា ជំងឺ endometriosis នៅពេលដែលរួមផ្សំជាមួយនឹងការផ្លាស់ប្តូរអ័រម៉ូនជាប្រចាំ អាចបណ្តាលឱ្យរលាក និងហូរឈាម។ វាគឺជាការផ្លាស់ប្តូរអ័រម៉ូនយ៉ាងឆាប់រហ័សដែលប៉ះពាល់ដល់មុខងារនៃការកកឈាមដែលនាំអោយមានការហូរឈាមដែលមិនអាចគ្រប់គ្រងបាន។
អនុបណ្ឌិត លោកវេជ្ជបណ្ឌិត Le Dang Khoa ប្រធានផ្នែកជំនួយការបន្តពូជ មន្ទីរពេទ្យទូទៅ Tam Anh ស្រុក 8 ណែនាំថា ស្ត្រីដែលចង់ផ្លាស់ប្តូរភេទ គួរតែបង្កកពងមុនពេលប្រើអ័រម៉ូនភេទបុរស ដើម្បីការពារការមានកូននាពេលអនាគត។ លើសពីនេះទៀតបន្ទាប់ពីការភ្ញោចពង រាងកាយត្រូវការពេលសម្រាកប្រហែល 3-6 ខែ មុនពេលបន្តប្រើអ័រម៉ូនតេស្តូស្តេរ៉ូន ដើម្បីជៀសវាងផលវិបាកធ្ងន់ធ្ងរ។
នៅប្រទេសវៀតណាម ក្រសួងសុខាភិបាល មិនទាន់មានអាជ្ញាប័ណ្ណព្យាបាលអ្នកប្តូរភេទទេ ដូច្នេះអ័រម៉ូនតេស្តូស្តេរ៉ូនត្រូវបានអនុញ្ញាតសម្រាប់តែបុរសដើម្បីព្យាបាលជំងឺ hypogonadism ឬពន្យាពេលពេញវ័យ។ ទោះជាយ៉ាងណាក៏ដោយ សម្រាប់អ្នកដែលចង់ផ្លាស់ប្តូរភេទ ការបន្ថែមអរម៉ូនត្រូវតែត្រូវបានត្រួតពិនិត្យយ៉ាងដិតដល់ដោយអ្នកឯកទេស ដើម្បីកាត់បន្ថយផលវិបាកដ៏គ្រោះថ្នាក់។
ការព្យាបាលជម្ងឺដ៏កម្រជួយសង្រ្គោះអាពាហ៍ពិពាហ៍
ករណីធម្មតាមួយគឺអ្នកជំងឺ HHL អាយុ 24 ឆ្នាំរៀបការបាន 2 ឆ្នាំ។ នាងមកគ្លីនិកព្រោះខ្លាចពេលរួមភេទ។
អ្នកស្រី L. បានទទួលរងនូវការកន្ត្រាក់តាមទ្វារមាសដោយអចេតនា ដែលបណ្តាលឱ្យមានការឈឺចាប់ធ្ងន់ធ្ងរ និងបង្កើនការលំបាកក្នុងទំនាក់ទំនងអាពាហ៍ពិពាហ៍។ ស្ថានភាពអូសបន្លាយនេះធ្វើឱ្យនាង និងស្វាមីមិនអាចចុះសម្រុងគ្នាបាន ដែលនាំឱ្យមានជម្លោះជាបន្តបន្ទាប់ ធ្វើឱ្យអាពាហ៍ពិពាហ៍របស់ពួកគេដួលរលំ។
បន្ទាប់ពីការពិនិត្យរួច អ្នកស្រី L. ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានរោគសញ្ញា "vaginismus" ។ ក្នុងករណីនេះ វេជ្ជបណ្ឌិតនៅមណ្ឌលបានចេញវេជ្ជបញ្ជាឲ្យប្រើវិធីព្យាបាលចិត្តសាស្ត្ររួមជាមួយនឹងការព្យាបាលផ្លូវភេទ។
ក្នុងអំឡុងពេលនៃការព្យាបាល អ្នកជំងឺត្រូវបានដឹកនាំដោយក្រុមវេជ្ជបណ្ឌិត និងគិលានុបដ្ឋាយិកាស្ត្រីក្នុងលំហាត់បន្ធូរសាច់ដុំទ្វារមាស និងអនុវត្តការព្យាបាលដោយការយល់ដឹង ដើម្បីជួយនាងគ្រប់គ្រងការភ័យខ្លាច និងការថប់បារម្ភរបស់នាង។ ទន្ទឹមនឹងនោះ វិធីសាស្ត្រដូចជា ការបន្ទោរបង់ប្រដាប់ភេទ និងការពង្រីកទ្វារមាស ក៏ត្រូវបានអនុវត្តផងដែរ ដើម្បីធ្វើឲ្យស្ថានភាពប្រសើរឡើង។
បន្ទាប់ពីព្យាបាលត្រឹមតែ៦វគ្គ លទ្ធផលគឺលើសពីការរំពឹងទុក។ អ្នកស្រី L. លែងមានអារម្មណ៍ឈឺចាប់ ឬថប់អារម្មណ៍ក្នុងពេលរួមភេទ ហើយការកន្ត្រាក់ទ្វារមាសក៏មិនកើតឡើងវិញដែរ។ អារម្មណ៍របស់អ្នកជំងឺត្រូវបានកែតម្រូវជាបណ្តើរៗ ដែលជួយឱ្យនាងមានអារម្មណ៍សុខស្រួល ហើយជីវិតអាពាហ៍ពិពាហ៍របស់នាងកាន់តែមានភាពពេញលេញ។
យោងតាមលោកវេជ្ជបណ្ឌិត Pham Minh Ngoc នាយករងមជ្ឈមណ្ឌលវេជ្ជសាស្ត្រយេនឌ័រទីក្រុងហាណូយ បានឲ្យដឹងថា បច្ចុប្បន្ននេះមានវិធីសាស្រ្តសំខាន់ៗចំនួនបួនក្នុងការព្យាបាលជម្ងឺទ្វារមាស។ ទោះបីជាយ៉ាងណាក៏ដោយ នៅមជ្ឈមណ្ឌលនេះ វេជ្ជបណ្ឌិតអនុវត្តវិធីសាស្រ្តសំខាន់ពីរគឺ ការព្យាបាលចិត្តសាស្ត្រ និងការព្យាបាលផ្លូវភេទ ជាមួយនឹងអត្រានៃការព្យាបាលជោគជ័យរហូតដល់ 90% បន្ទាប់ពីវគ្គនៃការព្យាបាល 4-6 ដង។
Vaginismus មិនមែនជាជំងឺដ៏កម្រនោះទេ ប៉ុន្តែស្ត្រីជាច្រើននៅតែខ្មាស់អៀន និងខ្មាសអៀននៅពេលប្រឈមមុខនឹងបញ្ហានេះ ដែលនាំឱ្យមិនហ៊ានទៅជួបគ្រូពេទ្យ។ កត្តានេះធ្វើឲ្យជំងឺកាន់តែធ្ងន់ធ្ងរ ប៉ះពាល់យ៉ាងធ្ងន់ធ្ងរដល់គុណភាពជីវិត និងសុភមង្គលគ្រួសារ។ ការពិនិត្យ និងព្យាបាលទាន់ពេល នឹងជួយឱ្យអ្នកជំងឺទទួលបានភាពសុខស្រួល និងទំនុកចិត្តឡើងវិញ ស្របពេលដែលធ្វើអោយគុណភាពជីវិតអាពាហ៍ពិពាហ៍កាន់តែប្រសើរឡើង។
អ្នកជំនាញបានណែនាំថា ស្ត្រីដែលមានរោគសញ្ញាសង្ស័យនៃរោគសសៃរទ្វារមាស គួរតែទៅកន្លែងពេទ្យឯកទេសភ្លាមៗ ដើម្បីពិគ្រោះ និងព្យាបាលទាន់ពេលវេលា ដើម្បីជៀសវាងការអូសបន្លាយស្ថានភាពនេះ។
ប្រភព៖ https://baodautu.vn/tin-moi-y-te-ngay-183-giai-phap-moi-trong-du-phong-rsv-cho-tre-nguy-co-cao-d255643.html






![[រូបថត] Cat Ba - ឋានសួគ៌កោះបៃតង](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F04%2F1764821844074_ndo_br_1-dcbthienduongxanh638-jpg.webp&w=3840&q=75)
















































![[VIMC 40 ថ្ងៃនៃល្បឿនរន្ទះ] កំពង់ផែ Da Nang: ឯកភាព - ល្បឿនរន្ទះ - ទម្លុះដល់ទីបញ្ចប់](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/04/1764833540882_cdn_4-12-25.jpeg)














































Kommentar (0)