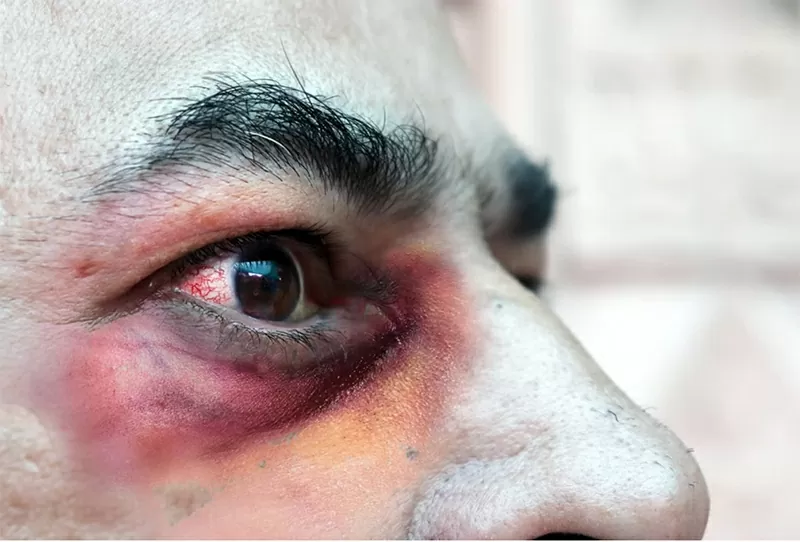
โรคมิวคอร์ไมโคซิส ซึ่งมักส่งผลให้สูญเสียดวงตา เป็นโรคที่รักษาได้ยาก ภาพ: Shutterstock |
เมื่อนึกถึงการติดเชื้ออันตราย เรามักจะนึกถึงแบคทีเรียหรือไวรัส แต่สำหรับผู้เชี่ยวชาญด้านโรคติดเชื้ออย่างปีเตอร์ ชิน-หง หนึ่งในภัยคุกคามที่อันตรายที่สุดที่แฝงตัวอยู่ในโรงพยาบาลและคลินิกในปัจจุบันคือเชื้อรา
รายชื่อผู้ป่วยของ Chin-Hong นั้นยาวมาก ได้แก่ นักวิ่งมาราธอนวัย 29 ปีจากเมืองวัลเลย์ซิตี้ รัฐแคลิฟอร์เนีย ซึ่งเยื่อบุหัวใจถูกเชื้อราค็อกซิเดีย ซึ่งเป็นเชื้อราที่อาศัยอยู่ในดินบุกรุก ผู้รับการปลูกถ่ายปอดที่ไอออกมาเป็นก้อนเชื้อรา ซึ่งเป็นเชื้อราที่เจริญเติบโตไปทั่วปอด หลังจากหยุดยาต้านเชื้อรา และหญิงวัย 45 ปี ที่เป็นโรคเบาหวานที่ควบคุมได้ไม่ดี ซึ่งติดเชื้อราสีดำที่ทำลายส่วนหนึ่งของใบหน้าและลามไปที่สมอง และเสียชีวิตแม้จะได้รับการผ่าตัดและการรักษาหลายครั้ง
“กรณีเหล่านี้ไม่ใช่เรื่องหายากอีกต่อไปแล้ว” ชินหง ศาสตราจารย์ด้านการแพทย์จากมหาวิทยาลัยแคลิฟอร์เนีย ซานฟรานซิสโก กล่าว “เราพบเห็นพวกเขาทุกวัน”
มีการประมาณการว่าผู้คนประมาณ 6.5 ล้านคนได้รับการติดเชื้อราชนิดรุกรานทุกปี โดยประมาณ 2.5 ล้านคนเสียชีวิตโดยตรงจากโรคนี้ ซึ่งเป็นสองเท่าของจำนวนผู้เสียชีวิตจากวัณโรคทั่วโลก |
การติดเชื้อราที่รุกรานซึ่งครั้งหนึ่งเคยถูกมองว่าไม่ชัดเจนหรือเกิดขึ้นโดยบังเอิญ ปัจจุบันกลับเกิดขึ้นบ่อยครั้งอย่างน่าตกใจ ทั้งในผู้ป่วยและสถานที่ที่แพทย์ไม่เคยกังวลมาก่อน
การเปลี่ยนแปลงสภาพภูมิอากาศกำลังขยายขอบเขตทางภูมิศาสตร์ของเชื้อรา ความก้าวหน้าทางการแพทย์ เช่น การปลูกถ่ายอวัยวะ เคมีบำบัด และการดูแลผู้ป่วยหนัก กำลังช่วยชีวิตผู้คนมากมาย แต่ก็ทำให้ผู้ป่วยที่มีภูมิคุ้มกันบกพร่องจำนวนมากตกอยู่ในความเสี่ยงเช่นกัน
แม้แต่โรคทั่วไป เช่น โรคเบาหวาน ก็ยังเพิ่มความเสี่ยงต่อการเกิดการติดเชื้อราที่ร้ายแรงได้
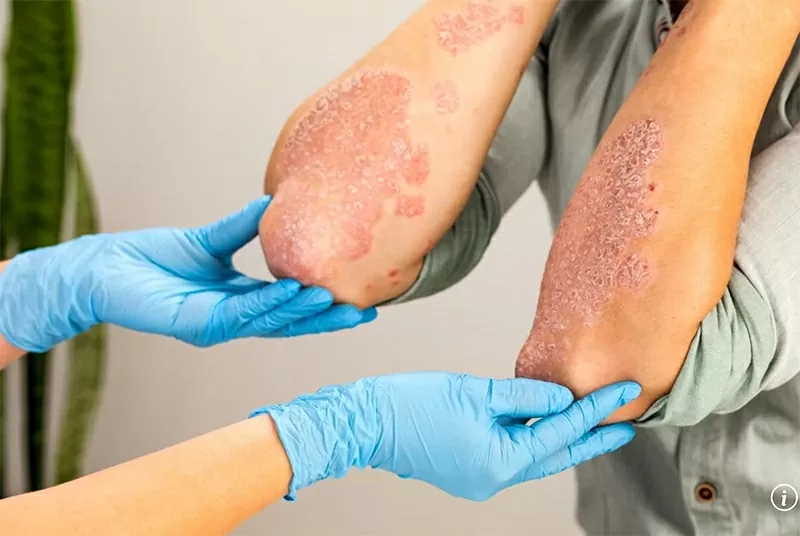
เชื้อราผิวหนังชนิดนี้รักษาได้ยากมาก มีความเสี่ยงเสียชีวิตสูง และวิธีการรักษาก็มีจำกัด |
มีการประมาณการว่าผู้คนประมาณ 6.5 ล้านคนได้รับการติดเชื้อราชนิดรุกรานทุกปี โดยมีผู้เสียชีวิตจากโรคนี้โดยตรงประมาณ 2.5 ล้านราย ซึ่งมากกว่าจำนวนผู้เสียชีวิตจากวัณโรคทั่วโลกถึงสองเท่า
การเสียชีวิตเหล่านี้จำนวนมากเกิดขึ้นกับผู้ติดเชื้อ HIV ในระยะลุกลาม และผู้เชี่ยวชาญเตือนว่าปัญหานี้อาจเลวร้ายลงเนื่องจากเงินทุนสำหรับโครงการ HIV/AIDS ทั่วโลกถูกตัดลดลง
การเพิ่มขึ้นของโรคที่เกี่ยวข้องกับเอดส์อาจทำให้วิกฤตเชื้อรารุนแรงขึ้น โดยเฉพาะในพื้นที่ที่มีทรัพยากรจำกัด ซึ่งเครื่องมือในการวินิจฉัยและการรักษาด้วยยาต้านเชื้อรามีอยู่อย่างจำกัดอยู่แล้ว พวกเขากล่าว
สิ่งที่เพิ่มความเสี่ยงคือการเพิ่มขึ้นของการติดเชื้อดื้อยา ซึ่งเป็นสายพันธุ์ที่ไม่ตอบสนองต่อยาต้านเชื้อราที่มีอยู่อย่างจำกัดอีกต่อไป เชื้อ Candida auris ซึ่งเป็นยีสต์สายพันธุ์ใหม่ที่เพิ่งเกิดขึ้นในปี 2009 ได้ก่อให้เกิดการระบาดร้ายแรงในโรงพยาบาลและสถานดูแลผู้สูงอายุระยะยาว
ผู้เชี่ยวชาญเตือนว่าการดื้อยาที่กว้างขวางขึ้นอาจแซงหน้าความล่าช้าในการพัฒนายาใหม่ได้ในไม่ช้านี้
เชื้อราไม่ได้อยู่ในสายตาใครเลย เป็นสิ่งที่ไม่มีใครสังเกตเห็นและควบคุมไม่ได้ ซึ่งหมายความว่าเราไม่ได้พัฒนามาตรการบรรเทาผลกระทบ จัสติน เบียร์ดสลีย์ แพทย์โรคติดเชื้อและนักวิจัยจากมหาวิทยาลัยซิดนีย์ |
วิกฤตเห็ด
องค์การ อนามัย โลกเตือนถึงช่องว่างร้ายแรงทั่วโลกในการวินิจฉัยและรักษาการติดเชื้อรา ซึ่งรวมถึงยาที่มีจำนวนน้อยอย่างอันตราย โดยมียาต้านเชื้อราชนิดใหม่เพียง 4 ชนิดเท่านั้นที่ได้รับการอนุมัติทั่วโลกในช่วงทศวรรษที่ผ่านมา
จากยาเก้าชนิดที่อยู่ในระหว่างการพัฒนาทางคลินิกในปัจจุบัน มีเพียงสามชนิดเท่านั้นที่เข้าสู่ขั้นตอนสุดท้ายของการศึกษากับผู้ป่วย
“เราคาดว่าจะมีการอนุมัติใหม่ๆ น้อยมากในอีก 10 ปีข้างหน้า” วาเลเรีย จิกันเต หัวหน้าหน่วยต่อต้านเชื้อจุลินทรีย์ที่องค์การอนามัยโลกในเจนีวา กล่าว
Gigante กล่าวเสริมว่ายาต้านเชื้อราที่อยู่ระหว่างการพัฒนาเกินครึ่งหนึ่งขาดนวัตกรรมที่แท้จริง ส่งผลให้ความสามารถในการต่อสู้กับการดื้อยาที่เกิดขึ้นมีจำกัด
จัสติน เบียร์ดสลีย์ แพทย์ด้านโรคติดเชื้อและนักวิจัยจากมหาวิทยาลัยซิดนีย์ ผู้ร่วมเขียนรายงานทั้งสองฉบับของ WHO กล่าวว่าภัยคุกคามจากเชื้อรายังคงถูกมองข้ามอย่างอันตราย
“เชื้อราตัวนี้ไม่ได้อยู่ในเรดาร์ของใครเลย” เขากล่าว “มันไม่มีใครสังเกตเห็นและควบคุมไม่ได้ ซึ่งหมายความว่าเราไม่ได้พัฒนามาตรการบรรเทาผลกระทบ”
เขายังชี้ให้เห็นถึงความกังวลที่เพิ่มมากขึ้นเกี่ยวกับการใช้ยาต้านเชื้อราใน ภาคเกษตรกรรม
เบียร์ดสลีย์กล่าวว่า ยาใหม่หลายชนิดที่กำลังพัฒนาอยู่ยังไม่มีกลไกการออกฤทธิ์แบบใหม่ ในหลายกรณี มีการนำสารประกอบใหม่ ๆ เข้าสู่ภาคเกษตรกรรมได้รวดเร็วยิ่งขึ้น เพื่อปกป้องพืชผลจากโรคต่างๆ เช่น โรคราแป้ง
“เรื่องนี้สร้างความหงุดหงิดให้กับผู้พัฒนายาสำหรับมนุษย์เป็นอย่างมาก และยังทำให้เกิดความกังวลด้านสาธารณสุขบางประการว่ายาที่เราคาดหวังไว้ตัวใหม่จะสัมผัสกับสารชีวภาพตัวเดียวกันในสิ่งแวดล้อม และเราจะเกิดการดื้อยา”
ข้อบกพร่องอีกประการหนึ่งคือการวินิจฉัย โดย WHO เตือนว่าแม้จะมีการทดสอบเพื่อระบุเชื้อราร้ายแรงนี้ แต่ก็มักไม่สามารถทำได้ในประเทศที่มีรายได้น้อยและรายได้ปานกลาง
ส่วนใหญ่อาศัยห้องปฏิบัติการที่มีอุปกรณ์ครบครันและบุคลากรที่ผ่านการฝึกอบรม จิกันเตกล่าวว่า การพัฒนาระบบเพื่อตรวจหาการติดเชื้อราชนิดรุกรานและประเมินความไวต่อยายังล้าหลังกว่าระบบที่มีอยู่สำหรับแบคทีเรีย
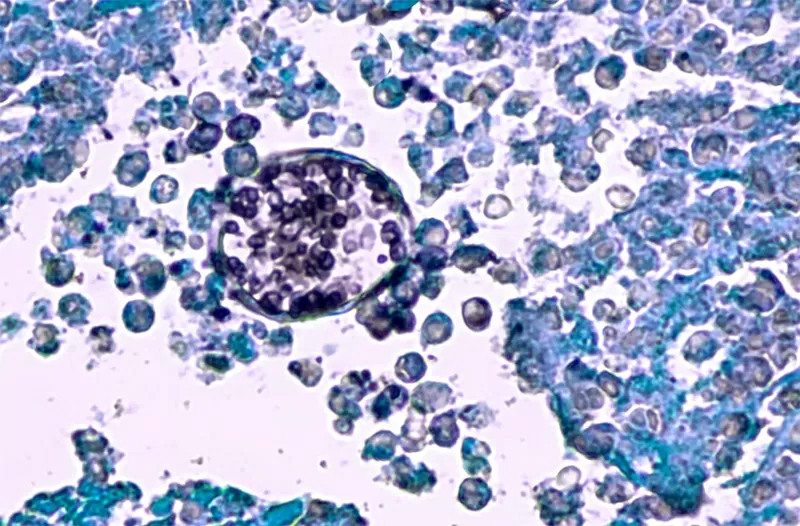
เชื้อราค็อกซิดิออยเดสที่มองเห็นภายใต้กล้องจุลทรรศน์ เชื้อราชนิดนี้ทำให้เกิดโรคค็อกซิดิออยโดไมโคซิส หรือที่รู้จักกันในชื่อไข้หุบเขา ซึ่งพบได้ทั่วไปทางตะวันตกเฉียงใต้ของสหรัฐอเมริกาและทางตอนเหนือของเม็กซิโก ภาพ: Shutterstock |
ศัตรูที่มองไม่เห็น
การติดเชื้อรามีพฤติกรรมแตกต่างจากการติดเชื้อแบคทีเรียและไวรัส พวกมันแทบจะไม่แพร่กระจายจากคนสู่คน แต่ส่วนใหญ่มาจากสิ่งแวดล้อม เช่น ดินที่ขึ้นรา พืชที่เน่าเปื่อย และสปอร์ที่ลอยอยู่ในอากาศ สปอร์บางชนิดสามารถลอยสูงในชั้นบรรยากาศและลอยข้ามทวีปได้ ทำให้ยากต่อการติดตามหรือควบคุมเป็นพิเศษ
นั่นทำให้แทบจะเป็นไปไม่ได้เลยที่จะปกป้องผู้ป่วยที่มีความเสี่ยงได้อย่างเต็มที่ แพทย์มักสั่งจ่ายยาต้านเชื้อราป้องกันให้กับผู้ที่มีความเสี่ยงสูง เช่น ผู้ที่ได้รับการปลูกถ่ายเซลล์ต้นกำเนิดจากปอดหรือเม็ดเลือด แต่ยาเหล่านี้ไม่ได้ครอบคลุมเชื้อราทุกชนิด ชิน-หงกล่าว
ศาสตราจารย์ยังกล่าวเสริมด้วยว่า โรคมิวคอร์ไมโคซิส ซึ่งเป็นโรคติดเชื้อราที่หายากแต่อันตรายมาก เป็นที่ทราบกันดีว่ารักษาได้ยากมาก หากโรคมิวคอร์ไมโคซิสลุกลามเข้าสู่ปอด อัตราการเสียชีวิตอาจสูงถึง 87%
เชื้อราสามารถบุกรุกโพรงไซนัสและแพร่กระจายไปยังสมอง ซึ่งมีอัตราการเสียชีวิตประมาณ 50% เชื้อราทำให้เนื้อเยื่อตาย ส่งผลให้เลือดไหลเวียนไม่สะดวก ยาต้านเชื้อราจึงไม่สามารถไปถึงบริเวณที่ติดเชื้อได้
“คุณต้องผ่าตัดเอาส่วนที่ติดเชื้อออก” เขากล่าว “หลายครั้งที่คนไข้ต้องเอาลูกตาออกเพราะมันทะลุโพรงไซนัสขึ้นมา ซึ่งไม่มีวิธีรักษาที่ดีเลย”
การตัดออก – การผ่าตัดเอาเนื้อเยื่อที่ติดเชื้อออก – บางครั้งสามารถทำได้ในไซนัสหรือผิวหนัง แต่ในปอดมักจะทำได้ยากกว่ามาก
ศาสตราจารย์ชินหง กล่าวว่า สาเหตุที่อัตราการเสียชีวิตจากมะเร็งปอดสูงมากนั้น เป็นเพราะไม่สามารถผ่าตัดเอาเฉพาะก้อนเนื้อปอดขนาดใหญ่ออกได้ แม้ว่ายาจะได้ผลดี แต่มักจะมีประสิทธิภาพน้อยลงในผู้ป่วยที่ต้องการยามากที่สุด นั่นคือผู้ที่มีระบบภูมิคุ้มกันอ่อนแอ
ที่มา: https://baoquocte.vn/chu-y-benh-nam-da-nay-kho-chua-nguy-co-tu-vong-cao-phuong-phap-dieu-tri-con-han-che-310932.html


























![[ภาพ] ประธานรัฐสภาเข้าร่วมสัมมนา “การสร้างและดำเนินงานศูนย์การเงินระหว่างประเทศและข้อเสนอแนะสำหรับเวียดนาม”](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/28/76393436936e457db31ec84433289f72)








































































การแสดงความคิดเห็น (0)