Ärzte des Tu Du Krankenhauses und des Cho Ray Krankenhauses führten vor und nach einem Kaiserschnitt sieben elektrische Kardioversionen durch und retteten so das Leben von Mutter und Kind der Patientin D.T.T. (36 Jahre alt, wohnhaft in Thuan An, Binh Duong ), die an schwerem Vorhofflimmern litt.
Am 10. März gab Dr. Tao Tuan Kiet, Leiter der Abteilung für Anästhesie und Reanimation im Tu Du Krankenhaus, bekannt, dass die Teams der beiden Krankenhäuser erfolgreich einen Kaiserschnitt bei einer Patientin mit komplexen Herzerkrankungen, darunter Vorhofflimmern, Vorhofflattern, Herzinsuffizienz und perinatale Kardiomyopathie, durchgeführt haben, wobei die Möglichkeit einer paroxysmalen supraventrikulären Tachykardie nicht ausgeschlossen werden konnte. Zur Welt kam ein gesundes Mädchen mit einem Gewicht von 2.600 g.
Die Krankengeschichte ergab, dass Frau T. 2019 bereits einmal vaginal entbunden hatte. Diesmal war sie auf natürlichem Wege schwanger geworden und hatte mehrere planmäßige Vorsorgeuntersuchungen in einer örtlichen Klinik wahrgenommen. Im ersten Trimester zeigte der NIPT-Test ein erhöhtes Risiko, woraufhin eine Fruchtwasseruntersuchung durchgeführt wurde, die unauffällige Chromosomenbefunde ergab. In der 32. und fast 36. Schwangerschaftswoche hatte Frau T. routinemäßige Vorsorgeuntersuchungen mit einem Puls von 177–179 Schlägen pro Minute. Sie klagte weder über Atemnot noch über Müdigkeit; erst bei genauerer Betrachtung bemerkte sie ein leichtes Herzklopfen. Der Frauenarzt empfahl Frau T., einen Kardiologen in einem Universitätsklinikum aufzusuchen.
Am Morgen des 3. März stellten Ärzte im Cho Ray Krankenhaus bei Frau T. supraventrikuläre Tachykardie, eine Mitralklappeninsuffizienz (3/4), einen Perikarderguss, eine Linksherzinsuffizienz sowie Vorhofflimmern, -flattern und eine peripartale Kardiomyopathie fest. Frau T. erhielt herzunterstützende Medikamente zur Stabilisierung ihres Herzschlags und wurde zur Einleitung eines Schwangerschaftsabbruchs ins Tu Du Krankenhaus eingeliefert.
Nach Rücksprache zwischen dem Anästhesisten des Tu-Du-Krankenhauses und dem Arrhythmie-Spezialisten des Cho-Ray-Krankenhauses wurde Frau T. mit einer schnellen intravenösen Injektion behandelt, um die Tachykardie zu stoppen. Nach zehn Minuten zeigte sich jedoch keine Wirkung. Das während der Injektion aufgezeichnete Elektrokardiogramm zeigte einen vorübergehenden AV-Block und einen leichten Blutdruckabfall. Daher entschieden die Ärzte, eine elektrische Kardioversion durchzuführen.
Elektroschocktherapie vor und nach dem Kaiserschnitt.
Der Defibrillator und die notwendigen Medikamente standen sofort bereit. Nach der Verabreichung des Anästhetikums führte das Team die Defibrillation mit einem Einphasen-Defibrillator und einer Energie von 100 J durch. Da sich der Zustand nach 10 Minuten nicht verbessert hatte, entschieden die Ärzte, einen zweiten Defibrillator mit einer höheren Energie von 150 J einzusetzen. Nach weiteren 10 Minuten engmaschiger Überwachung lag der Puls weiterhin bei 184 Schlägen pro Minute und der Blutdruck bei 110/84 mmHg. Daraufhin berieten sich die Ärzte kurz und entschieden sich für einen dritten Defibrillator mit einer noch höheren Energie von 200 J.
Nach jedem zehnminütigen Zyklus wechselten die Ärzte angespannte Blicke, da der Herzmonitor keine Veränderung anzeigte. Sie beschlossen, einen vierten Elektroschock mit 300 J Energie zu versuchen, der jedoch weiterhin wirkungslos blieb, und schließlich einen fünften mit der maximalen Energie des Geräts von 360 J, der ebenfalls keine Wirkung zeigte.
Da Frau T.s Zustand kritisch war und sie nicht auf die Behandlung ansprach, wurde eine umfassendere Konsultation mit Ärzten des Cho Ray Krankenhauses durchgeführt, um einen Notkaiserschnitt zu koordinieren.
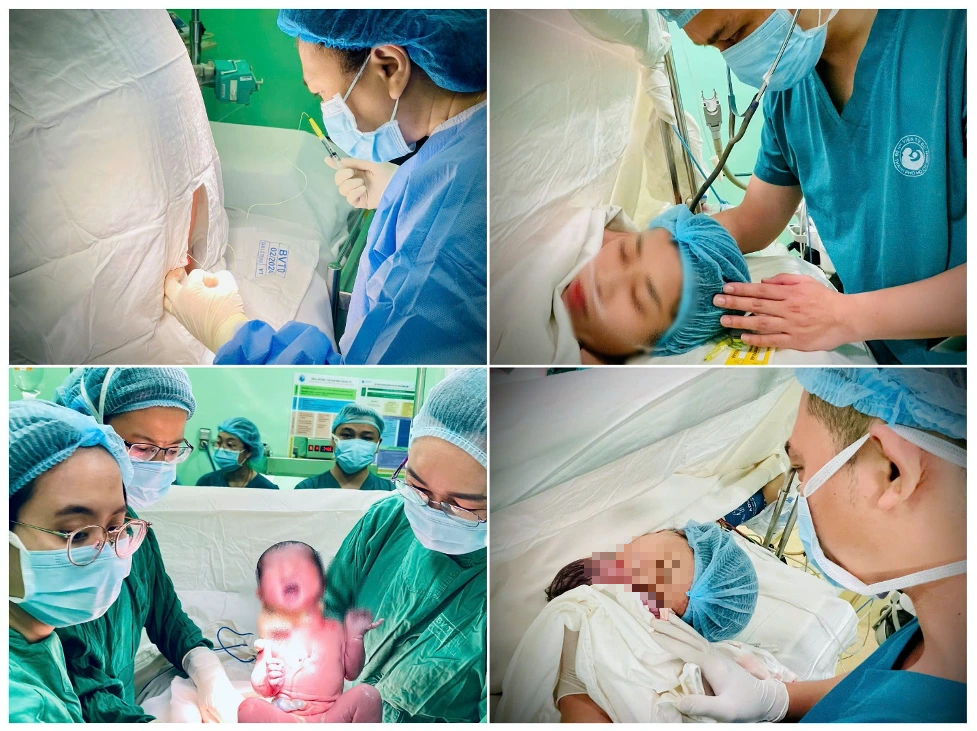
Frau T. erhielt eine Epiduralanästhesie und unterzog sich einem erfolgreichen Kaiserschnitt.
„Angesichts der komplexen Herzerkrankung von Frau T. war die Wahl der geeignetsten Methode für einen Kaiserschnitt äußerst schwierig. Bei einer Vollnarkose wäre die Erholungsphase nach der Operation sehr kompliziert gewesen, während bei einer Regionalanästhesie die Kontrolle von Atmung und Kreislauf erschwert gewesen wäre. Nach sorgfältiger Abwägung entschieden sich die Ärzte für eine Periduralanästhesie für den Kaiserschnitt“, sagte Dr. Kiet.
Die Operation begann am 3. März um 18:00 Uhr, und nach zehn Minuten wurde ein gesundes Mädchen mit einem Gewicht von 2600 g geboren. Es schrie laut und hatte rosige Haut und Schleimhäute. Vor und während der Operation mussten die Ärzte verschiedene Medikamente verabreichen, um die Herzrhythmusstörungen und die Herzinsuffizienz zu behandeln. Die Operation verlief schließlich nach einer Stunde ohne Komplikationen.
Nach der Verlegung von Frau T. auf die Intensivstation blieb ihr Puls hoch, weshalb die Ärzte einen sechsten Elektroschock durchführten. Nach zehn Minuten zeigte sich jedoch keine Besserung. Entschlossen führten die Ärzte einen siebten Elektroschock mit einer Energie von 200 Joule durch. Nach weiteren zehn Minuten sank ihr Puls auf 160 Schläge pro Minute. Obwohl dies nicht das gewünschte Ergebnis war, brachen die Ärzte die Elektroschocktherapie ab und setzten die medikamentöse Behandlung zur Pulskontrolle fort.
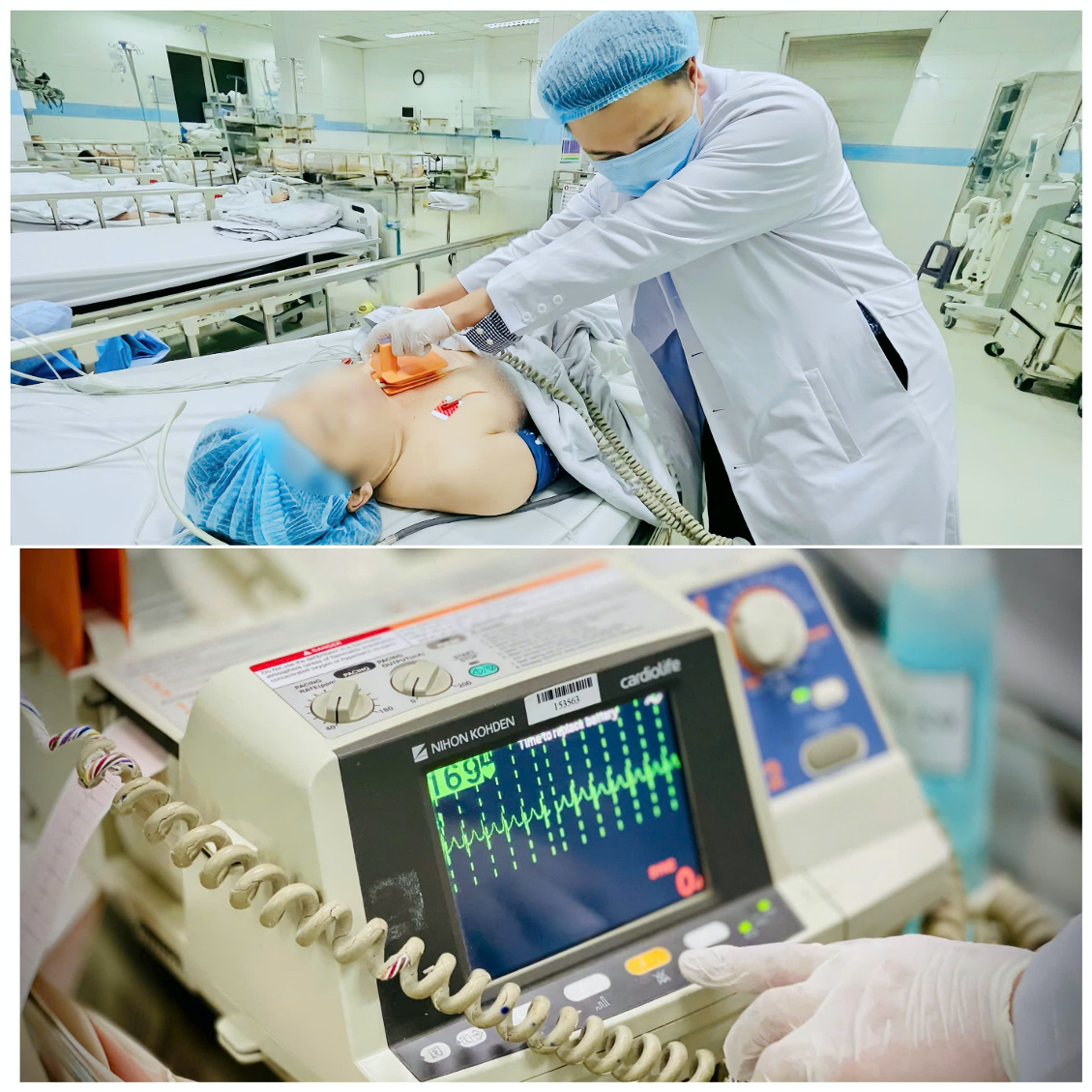
Der Patient wurde von Ärzten auf der Intensivstation defibrilliert.
Die Radiofrequenzablation des Herzens wird zur Behandlung von Herzerkrankungen bei Müttern eingesetzt.
Einen Tag nach der Operation hatte sich der Allgemeinzustand der Patientin verbessert, die Operationswunde war trocken und sie hatte nur noch geringe Schmerzen. Ihr Puls sank allmählich auf 120–130 Schläge pro Minute, sie fühlte sich deutlich besser, konnte essen und trinken und ihr Zustand war stabil. Daher entschieden die Ärzte, Frau T. zur Fortsetzung der Behandlung mittels Radiofrequenzablation in die Abteilung für Herzrhythmusstörungen des Cho Ray Krankenhauses zu verlegen. Um den Arrhythmieherd zu lokalisieren, führen die Ärzte eine dreidimensionale anatomische und elektrokardiographische Bildgebung der Herzkammern durch und identifizieren den Arrhythmieherd präzise an der Vorderwand des linken Vorhofs, wo die linke obere Lungenvene mündet. Von dort aus wird die Arrhythmie mittels Radiofrequenzwellen abladiert, wodurch Narben entstehen, die die Erregungsleitung unterbrechen.
Nach der Operation stabilisierte sich Frau T.s Gesundheitszustand, und ihr Herzschlag normalisierte sich auf 80–90 Schläge pro Minute. Die Ärzte freuten sich sehr, dass Frau T.s Herzfrequenz wieder im physiologischen Normalbereich lag, wie bei vielen Menschen. Nach 24–48 Stunden postoperativer Stabilisierung wird Frau T. zur weiteren postoperativen Überwachung für ein bis zwei Tage ins Tu Du Krankenhaus zurückverlegt und kann voraussichtlich in Kürze zusammen mit ihrem Baby entlassen werden.
Quelle: https://thanhnien.vn/soc-dien-7-lan-cuu-san-phu-mac-benh-tim-duoc-me-tron-con-vuong-185250310094919679.htm



![[Foto] Bezaubernde Landschaft des Ahornwaldes in Quang Tri](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F10%2F1765353233198_lan09046-jpg.webp&w=3840&q=75)
![[Foto] Erkunden Sie das Kriegsschiff USS Robert Smalls der US-Marine.](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F10%2F1765341533272_11212121-8303-jpg.webp&w=3840&q=75)































![[Video] Die Kunst der Herstellung von Dong-Ho-Volksmalereien wurde von der UNESCO in die Liste der dringend zu schützenden Kunsthandwerke aufgenommen.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/10/1765350246533_tranh-dong-ho-734-jpg.webp)






































































Kommentar (0)