कृत्रिम बुद्धिमत्ता अनुप्रयोग साइनसाइटिस को समाप्त करता है जो आंख के सॉकेट को नष्ट कर देता है, जिससे रोगी की दृष्टि बच जाती है
श्री होआंग ने 5 साल पहले साइनसाइटिस की जटिलताओं के कारण साइनस की सर्जरी करवाई थी, जिसके कारण म्यूकोसील आँख के सॉकेट में घुस गया था। हाल ही में, उन्हें आँख के सॉकेट में लगातार दर्द, कम दिखाई देना और मौसम बदलने पर बार-बार साइनसाइटिस होने की समस्या हो रही है।
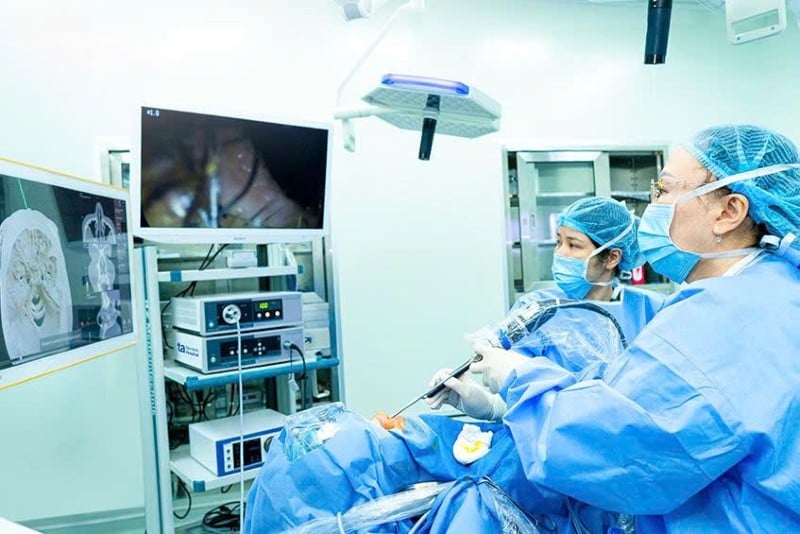 |
| चित्रण फोटो. |
यह सोचकर कि उन्हें आँखों की बीमारी है, वे कई जगहों पर इलाज के लिए गए, लेकिन उन्हें सिर्फ़ लक्षणात्मक उपचार ही मिला। जब हालत और गंभीर हो गई, आँखों में सूजन आ गई और दृष्टि काफ़ी कम हो गई, तो श्री होआंग जाँच के लिए अस्पताल गए।
1975 के स्लाइस सीटी स्कैन में एक जगह घेरने वाला घाव दिखाई दिया, जो बाएँ ललाट और अग्र एथमॉइड साइनस को भर रहा था, जिससे साइनस की बाहरी दीवारों का क्षरण हो रहा था और आँखों के गड्ढों में गहरे वसायुक्त ऊतक दब रहे थे, जिससे साइनस के द्वार बंद हो रहे थे। रोगी को जटिल आवर्तक पैनसाइनसाइटिस का निदान किया गया और उसकी सर्जरी की जानी थी क्योंकि चिकित्सा उपचार अब प्रभावी नहीं था।
सर्जरी से पहले, मरीज़ की सीटी स्कैन इमेज को आर्टिफिशियल इंटेलिजेंस से एकीकृत एक त्रि-आयामी पोजिशनिंग सिस्टम (IGS) में डाला जाता है। एआई तकनीक चेहरे की त्रि-आयामी शारीरिक संरचना को स्कैन करके पुनः निर्मित करती है, जो एंडोस्कोपी के दौरान वास्तविक इमेज के साथ सिंक्रोनाइज़ होती है।
इसके कारण, सर्जन एक साथ एंडोस्कोपिक छवि और साइनस क्षेत्र का विस्तार से अनुकरण करने वाली 3D छवि का निरीक्षण कर सकता है, जिससे महत्वपूर्ण संरचनाओं के निकट, संकीर्ण स्थानों में ऑपरेशन के लिए अधिकतम सहायता मिलती है।
मरीज़ की सर्जरी करने वाले ओटोलरींगोलॉजिस्ट प्रोफ़ेसर ट्रान फ़ान चुंग थुई के अनुसार, एंडोस्कोपी के बाद, पुराने साइनस सर्जरी स्थल से तरल पदार्थ स्रावित हो रहा था और गला जाम हो गया था। इसके अलावा, कक्षीय वसा आमतौर पर आँख के सॉकेट में गहराई में स्थित होती है और कागज़ की हड्डी की एक परत द्वारा सुरक्षित होती है। हालाँकि, लंबे समय तक सूजन, जिसे नियंत्रित नहीं किया जा सका, के कारण सूजन वाले ऊतक ने हड्डी की इस परत को नष्ट कर दिया, जिससे साइनस और आँख के सॉकेट के बीच एक छेद बन गया।
यदि शीघ्र उपचार न किया जाए तो रोगी को खतरनाक जटिलताओं का सामना करना पड़ सकता है, जैसे ऑर्बिटल सेल्युलाइटिस, ऑर्बिटल फोड़ा, और यहां तक कि दृष्टि की हानि भी हो सकती है।
चूंकि शल्य चिकित्सा क्षेत्र महत्वपूर्ण संरचनाओं जैसे कि आंख के सॉकेट, ऑप्टिक तंत्रिका और खोपड़ी के आधार के करीब है, और पिछली सर्जरी द्वारा शरीर रचना बदल दी गई है, इसलिए इन अंगों के अधिकतम कार्य को संरक्षित करने के लिए ऑपरेशन सावधानीपूर्वक और सावधानी से किया जाता है।
सर्जरी एक घंटे से ज़्यादा समय बाद पूरी हुई। सर्जरी के बाद, श्री होआंग की आँख के गड्ढे में दर्द नहीं रहा, उनकी दृष्टि सुरक्षित रही, उनका स्वास्थ्य स्थिर रहा और उन्हें सिर्फ़ एक दिन बाद ही अस्पताल से छुट्टी मिल गई। नियमित जाँच से पता चला कि सर्जरी का घाव ठीक हो रहा था और कोई जटिलताएँ नहीं दिख रही थीं।
प्रोफ़ेसर चुंग थुई की सलाह है कि जिन लोगों की साइनस की सर्जरी हुई है, उनके लिए ऑपरेशन के बाद की देखभाल और दोबारा होने से बचाव बेहद ज़रूरी है। सर्जरी के बाद साइनस की संरचना बेहतर जल निकासी के लिए खोल दी जाती है, लेकिन अगर नाक और गले की ठीक से सफाई न की जाए, अगर आप अक्सर धूल, रसायनों के संपर्क में रहते हैं, या मौसम में अचानक बदलाव वाले वातावरण में रहते हैं, तो नाक की म्यूकोसा में फिर से सूजन आसानी से हो सकती है।
डॉक्टर मरीज़ों को रोज़ाना सलाइन से नाक धोने, कमरे में नमी बनाए रखने, सिगरेट के धुएँ, बर्फ़ और जलन पैदा करने वाली चीज़ों से बचने की सलाह देते हैं। साथ ही, नियमित जाँच ज़रूरी है ताकि डॉक्टर सूजन की निगरानी, पहचान और इलाज जल्दी कर सकें, जटिलताओं को रोक सकें और दोबारा सर्जरी के जोखिम को कम कर सकें।
दो बार आंखों की जांच के बाद पता चला कि लड़के को दुर्लभ नेफ्रोटिक सिंड्रोम है।
हाल ही में, हो ची मिन्ह सिटी के एक अस्पताल में एक साल से कम उम्र के एक बच्चे का मामला आया, जिसकी पलकों में लंबे समय से सूजन थी, जिसे शुरुआत में कंजंक्टिवाइटिस समझकर गलत निदान किया गया। हालाँकि, गहन जाँच और विशेष परीक्षणों के बाद, बच्चे को नेफ्रोटिक सिंड्रोम का पता चला, जो इस आयु वर्ग में एक दुर्लभ बीमारी है।
माँ के अनुसार, थाई को पहले दिन में बार-बार पेशाब आने के लक्षण दिखाई देते थे, जिसका कारण अज्ञात था। अस्पताल में भर्ती होने से लगभग 10 दिन पहले, उसकी पलकें थोड़ी सूज गई थीं। परिवार उसे दो नेत्र चिकित्सालयों में ले गया, जहाँ उसे नेत्रश्लेष्मलाशोथ (कंजंक्टिवाइटिस) का पता चला और दवा दी गई। हालाँकि, उसकी हालत में कोई सुधार नहीं हुआ। उसके बाद, सूजन उसके अंगों तक फैलने लगी और उसका पेट फूल गया, इसलिए परिवार उसे जाँच के लिए अस्पताल ले गया।
यहाँ, अल्ट्रासाउंड और मूत्र परीक्षण के परिणामों से पता चला कि शिशु के मूत्र में प्रोटीन की मात्रा असामान्य रूप से अधिक थी, 200 mg/mmol से भी अधिक। वियतनाम बाल चिकित्सा नेफ्रोलॉजी एसोसिएशन के उपाध्यक्ष और ताम अन्ह जनरल हॉस्पिटल सिस्टम के बाल रोग विभाग के प्रमुख, एसोसिएट प्रोफेसर डॉ. वु हुई ट्रू ने शिशु में नेफ्रोटिक सिंड्रोम का निदान किया। उन्होंने कहा कि पलकों के क्षेत्र में शुरू होने वाली और फिर धीरे-धीरे पूरे शरीर में फैलने वाली सूजन इस बीमारी का एक विशिष्ट लक्षण है। पलकों की सूजन अक्सर सुबह के समय स्पष्ट रूप से दिखाई देती है, जिससे माता-पिता और डॉक्टर इसे नेत्र रोग समझ लेते हैं।
एसोसिएट प्रोफ़ेसर, डॉ. वु हुई ट्रू ने बताया कि नेफ्रोटिक सिंड्रोम किसी भी उम्र में हो सकता है, लेकिन 1 से 12 साल के बच्चों, खासकर लड़कों में यह ज़्यादा आम है। थाई बच्चों जैसे 1 साल से कम उम्र के मामले बहुत दुर्लभ हैं, और अक्सर आनुवंशिक उत्परिवर्तन से जुड़े होते हैं, जिससे इलाज और मुश्किल हो जाता है।
बेबी थाई का 4.5 महीने तक कॉर्टिकोस्टेरॉइड उपचार किया गया। साथ ही, डॉक्टर ने बीमारी का कारण जानने के लिए जीन परीक्षण का आदेश दिया। परिणामों से पता चला कि बच्चे में कोई जीन उत्परिवर्तन नहीं था, जो उपचार के लिए एक सकारात्मक संकेत था।
हालांकि, एसोसिएट प्रोफेसर, डॉ. वु हुई ट्रू ने चेतावनी दी कि यदि नेफ्रोटिक सिंड्रोम का तुरंत पता नहीं लगाया गया और उसका इलाज नहीं किया गया, तो यह कई खतरनाक जटिलताओं का कारण बन सकता है, जैसे कि एम्बोलिज्म, कुपोषण, एनीमिया, तीव्र किडनी फेल्योर, संक्रमण और हाइपोथायरायडिज्म जैसे अंतःस्रावी विकार।
एक महीने के उपचार के बाद, बेबी थाई ने दवा पर अच्छी प्रतिक्रिया दी, सूजन दूर हो गई, हालांकि अभी भी प्रोटीनुरिया (मूत्र में प्रोटीन) है, जिसके लिए निरंतर उपचार और करीबी निगरानी की आवश्यकता है।
नेफ्रोटिक सिंड्रोम एक ऐसी स्थिति है जिसमें ग्लोमेरुली को नुकसान पहुँचने से बड़ी मात्रा में प्रोटीन, मुख्यतः एल्ब्यूमिन, रक्त से निकलकर मूत्र के माध्यम से उत्सर्जित हो जाता है, जिससे रक्त प्रोटीन कम हो जाता है और पूरे शरीर में सूजन आ जाती है। आनुवंशिक कारणों के अलावा, यह रोग संक्रमण, स्व-प्रतिरक्षित रोग या दवाओं के दुष्प्रभावों जैसे कारकों के कारण भी हो सकता है।
एक वर्ष से कम उम्र के बच्चों में, नेफ्रोटिक सिंड्रोम अक्सर दुर्लभ आनुवंशिक उत्परिवर्तनों से जुड़ा होता है जो ग्लोमेरुली की संरचना और कार्य को प्रभावित करते हैं। यह रोग बहुत कम होता है, प्रति 100,000 बच्चों में केवल 1-3 बच्चों में। सामान्य लक्षणों में आँखों, चेहरे, पेट, निचले अंगों में सूजन, झागदार पेशाब, तेज़ी से वज़न बढ़ना, थकान और भूख न लगना शामिल हैं।
शिशुओं और छोटे बच्चों में नेफ्रोटिक सिंड्रोम का इलाज अक्सर बड़े बच्चों की तुलना में ज़्यादा जटिल होता है। ऐसे मामलों में जहाँ कॉर्टिकोस्टेरॉइड्स (जिन्हें "स्टेरॉइड प्रतिरोध" कहा जाता है) का असर नहीं होता, बच्चे का इलाज एल्ब्यूमिन रिप्लेसमेंट, एडिमा में कमी, पोषण संबंधी पूरकता, संक्रमण की रोकथाम और एंटीकोएगुलेशन जैसे सहायक उपायों से किया जाएगा। अगर बीमारी गुर्दे की विफलता के अंतिम चरण तक पहुँच जाती है, तो डॉक्टर गुर्दे को निकालने और बच्चे को गुर्दा प्रत्यारोपण के लिए तैयार करने पर विचार करेंगे।
एसोसिएट प्रोफेसर, डॉ. वु हुई ट्रू ने चेतावनी दी कि नेफ्रोटिक सिंड्रोम को रोकना मुश्किल है क्योंकि ज़्यादातर मामलों का पता तभी चलता है जब इसके स्पष्ट लक्षण दिखाई देते हैं। माता-पिता को पलकों और शरीर में सूजन, पेशाब की मात्रा में बदलाव, असामान्य वज़न बढ़ने जैसी असामान्यताओं पर ध्यान देना चाहिए... और अपने बच्चों को शुरुआती निदान और समय पर इलाज के लिए बाल रोग विशेषज्ञों के पास ले जाना चाहिए।
तेजी से वजन बढ़ने के बाद गुर्दे में पथरी का पता चलने पर आश्चर्य
श्री मान (एचसीएमसी) की लंबाई 1 मीटर 73 इंच है और पहले उनका वज़न लगभग 70 किलो था। हालाँकि, सिर्फ़ दो सालों में ही उनका वज़न बिना किसी स्पष्ट लक्षण के, उनके "दिखाई देने वाले पेट" के अलावा, 96 किलो तक बढ़ गया। अपनी सुस्त ऑफिस की नौकरी की वजह से, उन्हें इस बदलाव का तब तक पता नहीं चला जब तक कि उनके शरीर ने "ज़बान" नहीं पकड़ी।
लगभग चार महीने पहले, श्री मान्ह को अचानक पीठ के निचले हिस्से और बाएँ कूल्हे में तेज़ दर्द हुआ और उन्हें आपातकालीन कक्ष में जाना पड़ा। वहाँ डॉक्टरों ने उनके बाएँ गुर्दे में तीन पथरी पाईं, जिनका आकार 3 से 9 मिमी के बीच था। सबसे बड़ा पथरी (9 मिमी) मूत्रवाहिनी में गिर गया था, जिससे रुकावट पैदा हो गई और "गुर्दे में दर्द" होने लगा - वह दर्द जो मूत्रमार्ग से गुज़रते गुर्दे की पथरी में होता है।
मरीज़ को मूत्र मार्ग से पथरी निकालने के लिए दवाइयाँ दी गईं। साथ ही, डॉक्टर ने उसे वज़न कम करने की सलाह दी क्योंकि मोटापा गुर्दे की पथरी के प्रमुख जोखिम कारकों में से एक है। अगर वज़न नियंत्रित नहीं किया गया, तो पथरी के दोबारा होने की संभावना बहुत ज़्यादा होती है।
इसके बाद श्री मान्ह व्यापक जाँच के लिए अस्पताल गए। एंडोक्रिनोलॉजिस्ट डॉ. त्रान हू थान तुंग ने बताया कि श्री मान्ह मोटापे के दूसरे स्तर पर थे, उनका बॉडी मास इंडेक्स (बीएमआई) 32.1 किग्रा/मी2 था, और आंत की चर्बी 161.1 सेमी2 तक पहुँच गई थी, जो सुरक्षित सीमा से 1.5 गुना ज़्यादा थी।
इसके अलावा, परीक्षणों से यह भी पता चला कि श्री मान्ह में यूरिक एसिड, ग्रेड 2 फैटी लीवर, लिपिड विकार, स्लीप एपनिया और प्री-डायबिटिक रक्त शर्करा का स्तर बढ़ा हुआ था, जो सभी दीर्घकालिक मोटापे के सामान्य परिणाम हैं।
मोटापे और गुर्दे की पथरी के बीच संबंध समझाते हुए, डॉ. तुंग ने कहा कि मोटे लोगों के मूत्र की संरचना में अक्सर बदलाव आते हैं, जिसमें कैल्शियम, यूरिक एसिड और ऑक्सालेट का स्तर बढ़ जाता है, जो गुर्दे की पथरी बनाने वाले मुख्य घटक हैं। इसके अलावा, मोटे लोगों में आम इंसुलिन प्रतिरोध भी पथरी, खासकर यूरिक एसिड की पथरी के खतरे को बढ़ाता है।
अस्वास्थ्यकर खान-पान की आदतें, बहुत अधिक प्रसंस्कृत खाद्य पदार्थ, फ़ास्ट फ़ूड, नमक और चीनी से भरपूर खाद्य पदार्थों का सेवन भी पथरी बनने के जोखिम को बढ़ाता है। इसलिए, इस बीमारी की प्रभावी रोकथाम और उपचार के लिए वज़न कम करना और जीवनशैली में बदलाव ज़रूरी हैं।
श्री मान्ह को डॉक्टर द्वारा आहार, जीवनशैली और सुरक्षित एवं स्थायी वजन घटाने के लिए दवाओं के संयोजन के बारे में विस्तृत सलाह दी गई।
एक पोषण विशेषज्ञ के मार्गदर्शन का पालन करते हुए, उन्होंने शराब का सेवन कम करना शुरू कर दिया, कार्यालय में पहले की तरह नाश्ता करना बंद कर दिया, भूख कम करने के लिए पानी का सेवन बढ़ा दिया, तथा बिना मीठा किया हुआ ताजा दूध, दही, कम चीनी वाले फल और हरी सब्जियां जैसे स्वस्थ खाद्य पदार्थों को शामिल किया।
अपने व्यस्त कार्य-समय के कारण, उनके पास नियमित रूप से व्यायाम करने का समय नहीं होता, इसलिए वे हल्के व्यायाम चुनते हैं: सप्ताहांत में टहलना, प्रतिदिन 10-15 मिनट रस्सी कूदना। डॉक्टर के बताए वज़न घटाने के तरीके को अपनाने के केवल दो महीने बाद, श्री मान्ह ने बिना किसी थकान या थकावट के आश्चर्यजनक रूप से 12 किलो वज़न कम कर लिया।
"अगर हो सके, तो मैं अपना वज़न पहले की तरह 70 किलो तक कम करना चाहता हूँ। मुझे पता है कि यह आसान नहीं है, लेकिन मैं डॉक्टर द्वारा बताए गए नियमों का पालन करने की कोशिश करूँगा," श्री मान ने बताया।
डॉ. त्रान हू थान तुंग के अनुसार, शरीर के वजन का केवल 5-10% कम करने से अधिक वजन और मोटापे से ग्रस्त लोगों को मधुमेह, गुर्दे की पथरी, फैटी लीवर, चयापचय संबंधी विकार, स्लीप एपनिया और समग्र मानसिक और शारीरिक स्वास्थ्य जैसी बीमारियों में काफी सुधार करने में मदद मिल सकती है।
स्रोत: https://baodautu.vn/tin-moi-y-te-ngay-1810-ung-dung-tri-tue-nhan-tao-loai-bo-viem-xoang-cuu-thi-luc-benh-nhan-d415022.html


![[फोटो] प्रधानमंत्री फाम मिन्ह चीन्ह ने हंगरी की राष्ट्रीय असेंबली के अध्यक्ष कोवर लास्ज़लो से मुलाकात की](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760970413415_dsc-8111-jpg.webp)
![[फोटो] नेशनल असेंबली के अध्यक्ष ट्रान थान मान ने हंगरी के नेशनल असेंबली के अध्यक्ष कोवर लास्ज़लो के साथ बातचीत की](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760952711347_ndo_br_bnd-1603-jpg.webp)


![[फोटो] 15वीं राष्ट्रीय सभा के 10वें सत्र का भव्य उद्घाटन](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760937111622_ndo_br_1-202-jpg.webp)
![[फोटो] हंगरी की संसद के अध्यक्ष राष्ट्रपति हो ची मिन्ह की समाधि पर गए](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760941009023_ndo_br_hungary-jpg.webp)

































































































टिप्पणी (0)