Síndrome rara do desfiladeiro torácico é subdiagnosticada
A Sra. Hien (42 anos, Cidade de Ho Chi Minh) sofria de dormência no braço direito há muitos anos e foi diagnosticada com espondilose cervical. Apesar de tomar medicamentos prescritos por diversas instituições médicas , a condição não melhorou, mas piorou cada vez mais. Seu braço direito não só ficou dormente, fraco e dolorido, como também começou a atrofiar, reduzindo significativamente sua mobilidade e afetando suas atividades diárias.
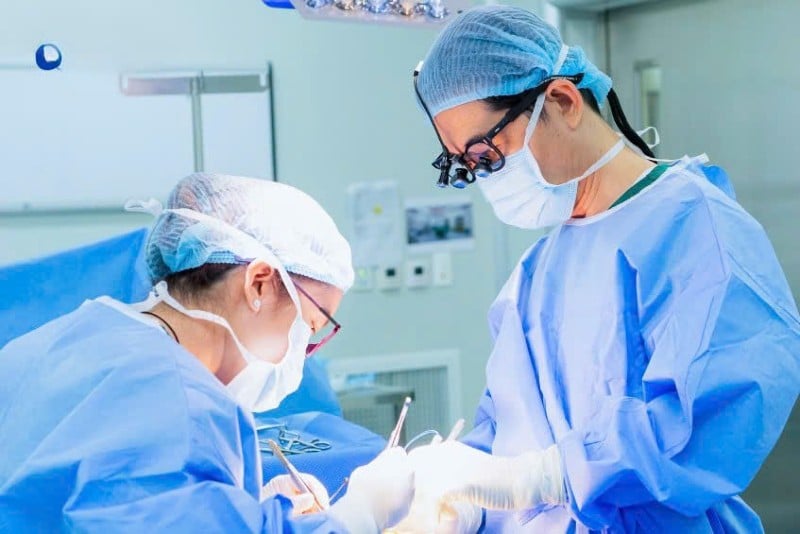 |
| Foto ilustrativa. |
Ao ir a uma clínica particular para fazer um ultrassom, o médico descobriu que seu plexo braquial direito estava sendo comprimido pelo músculo escaleno, um sinal típico da Síndrome do Desfiladeiro Torácico (SDT). A Sra. Hien foi então transferida para o hospital para tratamento intensivo.
O Dr. Nguyen Anh Dung, chefe do Departamento de Cirurgia Torácica e Vascular do Hospital Geral Tam Anh, na Cidade de Ho Chi Minh, disse que a TOS é uma síndrome rara, originada de anormalidades anatômicas congênitas.
Na juventude, os músculos ainda são flácidos, então a compressão ainda não é evidente. No entanto, com o tempo, os músculos do pescoço e dos ombros tornam-se rígidos e degeneram, revelando sintomas, especialmente em trabalhadores braçais ou naqueles que precisam movimentar os ombros repetidamente.
Anatomicamente, o desfiladeiro torácico é o espaço entre a fossa supraclavicular e a axila, por onde passam vasos sanguíneos e nervos entre a clavícula, as costelas superiores e os músculos do pescoço e da região dos ombros. Quando essas estruturas são comprimidas, o paciente apresentará sintomas como dor, dormência, fraqueza no ombro e no braço, formigamento nas pontas dos dedos, atrofia muscular da mão e até mesmo perda de sensibilidade ou movimento.
Como os sintomas são bastante semelhantes aos de doenças neurológicas e musculoesqueléticas comuns, como espondilose cervical ou síndrome do túnel do carpo, muitas pessoas são facilmente diagnosticadas erroneamente, levando a tratamentos incorretos a longo prazo. O caso da Sra. Hien é um exemplo típico.
A síndrome do desfiladeiro torácico é dividida em três tipos: neurogênica (sintomática, representando 95%), venosa (sintomática, representando 3-5%) e arterial (sintomática, representando 1-2%). Destes, a sintomática é o tipo mais comum, ocorrendo quando o plexo braquial – a rede de nervos que controla o movimento e a sensibilidade no ombro, braço e mão – é comprimido.
Após o diagnóstico correto, a Sra. Hien foi encaminhada para uma cirurgia para liberar a área comprimida. Os médicos fizeram uma incisão de 5 cm na pele acima da clavícula, removeram o tecido e os músculos circundantes para expor os vasos e nervos subclávios e, em seguida, cortaram o músculo escaleno anterior, a principal causa da compressão. A cirurgia durou cerca de duas horas e foi um grande sucesso.
Apenas um dia após a cirurgia, a dormência na mão da Sra. Hien desapareceu completamente, ela recuperou os movimentos normais e foi orientada a fazer fisioterapia para melhorar a função da mão. Após três dias, ela recebeu alta do hospital e continuou a fazer exames regulares e exercícios conforme prescrito.
O Dr. Nguyen Anh Dung disse que, além de causas congênitas, a síndrome TOS também pode ser causada por fatores como má postura prolongada (cabeça curvada, ombros caídos), lesões no ombro e pescoço, trabalho em posições repetitivas, carregamento frequente de objetos pesados ou obesidade, causando pressão nos sistemas muscular e vascular.
Os grupos ocupacionais com alto risco da doença incluem atletas, músicos, cabeleireiros, trabalhadores de escritório, trabalhadores de linha de montagem, professores... A doença geralmente aparece entre as idades de 20 e 50 anos, com as mulheres representando uma proporção maior devido à estrutura corporal e às características ocupacionais.
Para prevenir a síndrome do desfiladeiro torácico, os médicos recomendam que as pessoas mantenham uma boa postura ao sentar e trabalhar (mantenha as costas retas, os ombros abertos e a cabeça não inclinada por muito tempo), façam pausas regulares para se alongar, evitem carregar cargas pesadas nos ombros, mantenham um peso razoável e pratiquem exercícios suaves, como ioga, meditação e respiração profunda.
O reconhecimento precoce dos sintomas e o exame especializado adequado desempenham um papel importante no tratamento eficaz desta síndrome, evitando complicações neurológicas e vasculares graves e melhorando a qualidade de vida do paciente.
Rouquidão prolongada devido a miomas nas cordas vocais
Com voz rouca e dor de garganta há muitos meses, a Sra. Th. (43 anos, professora na Cidade de Ho Chi Minh) foi ao médico e descobriu que tinha nódulos nas cordas vocais em ambos os lados, o que fez com que sua voz piorasse gradualmente, afetando seriamente sua qualidade de vida e trabalho.
Como professora do ensino médio, a Sra. Th. usava a voz continuamente por 7 a 8 horas por dia. Por muitos anos, ela sofria frequentemente de dor de garganta, rouquidão e, às vezes, perda da voz. Em certo momento, o médico a diagnosticou com refluxo gastroesofágico.
No entanto, nos últimos dois meses, a rouquidão piorou, acompanhada de dor de garganta, falta de ar, dificuldade para falar claramente e engasgo ao falar. Preocupada com a fraqueza cada vez maior de sua voz, chegando a quase perdê-la em alguns momentos, ela foi ao Hospital Geral Tam Anh, na Cidade de Ho Chi Minh, para um check-up.
Aqui, o Mestre, Doutor e Especialista II Tran Thi Thuy Hang, Chefe do Departamento de Otorrinolaringologia do Centro de Otorrinolaringologia, realizou uma endoscopia otorrinolaringológica no paciente. Os resultados mostraram secreção de fluido na fenda nasal média, retenção de fluido na nasofaringe, congestão na garganta, edema em ambas as cordas vocais, congestão na cartilagem aritenoide e lesões granulares em ambos os lados das cordas vocais, suspeitas de nódulos nas cordas vocais.
O médico diagnosticou a Sra. Th. com faringite congestiva - laringite, rinite e nódulos nas cordas vocais monitorados. Ela recebeu prescrição de medicina interna e foi orientada a limitar o uso da voz, não falar alto, não fazer força ao pronunciar, gargarejar com soro fisiológico, beber bastante água e evitar a exposição a poeira e produtos químicos.
No entanto, devido à natureza do seu trabalho como professora, a Sra. Th. ainda precisa usar a voz todos os dias. Após 1, 2 e 4 semanas de exames de acompanhamento, os resultados da endoscopia mostraram que os nódulos nas cordas vocais não estavam respondendo bem ao tratamento médico e à terapia vocal.
Isso não só enfraquece cada vez mais a voz, como também reduz seriamente a qualidade de vida do paciente. O médico decidiu realizar uma cirurgia endoscópica de suspensão laríngea para remover os nódulos fibrosos em ambas as cordas vocais.
Durante a cirurgia, o médico usa um endoscópio rígido combinado com um sistema de suspensão laríngea para observar claramente toda a área das cordas vocais na tela.
Os nódulos fibrosos em ambos os lados das cordas vocais são então removidos com instrumentos microcirúrgicos especializados, enquanto a hemostasia é realizada no local. A cirurgia é rápida, durando apenas cerca de 15 minutos, e não requer suturas. Este método tem a vantagem de ser minimamente invasivo, ter recuperação rápida, limitar a formação de cicatrizes fibrosas e ajudar a preservar ao máximo a função vocal.
Após a cirurgia, a saúde da Sra. Th. se estabilizou e ela recebeu alta do hospital um dia depois. O médico a instruiu a limitar totalmente a fala nos primeiros três dias, a não falar alto, a não pigarrear, a evitar poeira e fumaça, a manter a garganta úmida e a beber bastante água. Uma consulta de acompanhamento após uma semana mostrou que suas cordas vocais estavam saudáveis e sua voz havia se recuperado claramente. Duas semanas após a cirurgia, os sintomas de rouquidão e dor de garganta haviam desaparecido quase completamente.
De acordo com o Dr. Hang, miomas nas cordas vocais ou nódulos nas cordas vocais são uma condição na qual pequenos tecidos fibrosos aparecem simetricamente no meio de ambos os lados das cordas vocais.
Esses nódulos são frequentemente formados devido ao esforço excessivo das cordas vocais por um longo período, causando danos à mucosa e perda de elasticidade. Com o tempo, a proliferação do tecido leva à formação de nódulos fibrosos. A doença é comum em pessoas que usam a voz em alta intensidade, como cantores, professores, mestres de cerimônias, streamers, etc.
Alguns outros fatores também contribuem para aumentar o risco de miomas nas cordas vocais, como faringite - laringite prolongada, refluxo laringofaríngeo, refluxo gastroesofágico crônico...
Os sintomas comuns incluem rouquidão persistente, voz fraca, falta de ar, dificuldade para falar e sensação de algo preso ou dor na garganta. Se não for tratado prontamente, o paciente pode apresentar complicações como laringite aguda, hemorragia nas cordas vocais e até dificuldade para respirar.
O tratamento dos miomas nas cordas vocais depende da gravidade da doença. Nos estágios iniciais, os médicos priorizarão o tratamento clínico combinado com a mudança dos hábitos vocais. Se a doença não responder, os médicos prescreverão cirurgia para remover os nódulos fibrosos e restaurar a função vocal.
Para prevenir miomas nas cordas vocais, as pessoas, especialmente aquelas que precisam falar muito, devem limitar o uso de voz alta, não falar continuamente por longos períodos e evitar falar quando estiverem cansadas ou em ambientes barulhentos. Dispositivos de suporte vocal, como microfones e alto-falantes, devem ser usados para reduzir a pressão sobre as cordas vocais. Além disso, é necessário evitar o consumo de álcool, não fumar, manter a higiene nasal e da garganta, usar máscaras ao sair e trabalhar em ambientes poluídos.
Mantenha um estilo de vida saudável, alimente-se bem, beba bastante água e pratique exercícios regularmente para aumentar a resistência. Em particular, é necessário tratar cuidadosamente doenças relacionadas, como refluxo gastroesofágico, faringite, sinusite... para proteger a saúde respiratória e manter uma voz saudável.
A obesidade infantil está aumentando de forma alarmante.
No Vietnã, a taxa de crianças com sobrepeso e obesidade está aumentando a um ritmo alarmante, com a taxa de crescimento anual da obesidade (IMC ≥ 30) chegando a 9,8%. Estima-se que 1 em cada 2 crianças esteja com sobrepeso ou obesa, com os meninos correndo maior risco do que as meninas.
As informações foram apresentadas no workshop científico "Tratamento multimodal da obesidade", realizado recentemente com a participação de muitos especialistas nas áreas de endocrinologia, pediatria e nutrição.
Especialistas enfatizam que a obesidade infantil não está aumentando apenas no Vietnã, mas está se tornando um sério problema de saúde global.
A Organização Mundial da Saúde (OMS) classifica a obesidade infantil como um dos maiores desafios de saúde pública do século XXI. Crianças obesas desde cedo correm alto risco de permanecerem obesas na idade adulta e de desenvolver doenças crônicas não transmissíveis, como diabetes tipo 2, doenças cardiovasculares, esteatose hepática e transtornos mentais.
O professor associado Dr. Vu Huy Tru, pediatra, afirmou que adolescentes obesos têm um risco 2,6 vezes maior de pré-diabetes; até 60% têm síndrome da apneia do sono. Cerca de 70% das crianças de 5 a 17 anos com sobrepeso apresentam pelo menos um fator de risco para doenças cardiovasculares no futuro.
Além dos efeitos físicos, crianças obesas também são propensas a distúrbios psicológicos devido a distúrbios de imagem corporal ou discriminação. Portanto, o tratamento da obesidade não pode se limitar à perda de peso, mas precisa ser individualizado, identificando corretamente a causa e, em seguida, escolhendo a solução adequada.
O Professor Associado Tru afirmou que o tratamento da obesidade requer a aplicação do princípio do "triângulo", incluindo: uma dieta equilibrada, exercícios físicos regulares e medicação (aplicável a crianças com 12 anos de idade ou mais). Os médicos precisam trabalhar em estreita colaboração com as famílias para manter mudanças de longo prazo no comportamento e nos hábitos de vida das crianças.
Analisando as causas da obesidade em crianças, o Mestre Vo Dinh Bao Van, do Departamento de Endocrinologia - Diabetes, afirmou que a obesidade infantil não se deve simplesmente à alimentação excessiva e à falta de exercícios. A causa pode ser genética, distúrbios endócrinos, efeitos colaterais de medicamentos, fatores psicológicos ou sedentarismo, além de excesso de energia na alimentação.
Muitos estudos demonstraram que, se um dos pais for obeso, o risco de o filho também ser obeso aumenta significativamente. Crianças nascidas em famílias com pais normais apresentam uma taxa de obesidade de cerca de 9%; se um dos dois for obeso, a taxa aumenta para 41-50%; se ambos forem obesos, o risco da criança sobe para 66-80%.
“A intervenção precisa começar cedo, desde a gravidez. Mais importante ainda, mudar o comportamento e os hábitos de vida na família é a chave para a prevenção sustentável da obesidade e de doenças crônicas no futuro”, enfatizou o Dr. Van.
O Dr. Phan Thi Thuy Dung, do Departamento de Endocrinologia - Diabetes, afirmou que o tratamento da obesidade em crianças menores de 18 anos precisa ser muito cuidadoso, pois se trata de um grupo em fase de crescimento. Portanto, o objetivo não é perder peso, mas sim manter um peso adequado à taxa de crescimento do corpo, por meio de mudanças no estilo de vida.
O Dr. Dung afirmou que, atualmente, novos medicamentos para o tratamento da obesidade estão licenciados para crianças a partir de 12 anos de idade. Entre eles, o grupo agonista GLP-1 RA demonstrou ser altamente eficaz e seguro por meio de ensaios clínicos internacionais, e está sendo usado sob controle em alguns casos no Vietnã.
No entanto, de acordo com o Dr. Lam Van Hoang, Chefe do Departamento de Endocrinologia - Diabetes, tratar a obesidade em crianças é mais difícil do que em adultos, devido à sua relação com o comportamento e a psicologia. "Uma deficiência nos regimes de tratamento atuais é que eles não dão a devida atenção ao papel do aconselhamento psicológico. O uso de medicamentos, se necessário, também deve ser cauteloso e monitorado de perto", compartilhou.
Especialistas concordam que tratar e prevenir a obesidade infantil deve ser uma prioridade médica. O mais importante é mudar o estilo de vida de toda a família, construir um ambiente de vida saudável, incentivar as crianças a se exercitarem, se alimentarem adequadamente e controlarem seu psicológico. A intervenção precoce não só ajuda as crianças a serem mais saudáveis agora, como também reduz significativamente o risco de doenças crônicas no futuro.
Fonte: https://baodautu.vn/tin-moi-y-te-ngay-39-hoi-chung-loi-thoat-long-nguc-hiem-gap-dang-bi-bo-sot-trong-chan-doan-d377932.html





![[Foto] A Cidade de Ho Chi Minh brilha com bandeiras e flores na véspera do 1º Congresso do Partido, mandato 2025-2030](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/10/1760102923219_ndo_br_thiet-ke-chua-co-ten-43-png.webp)
![[Foto] Secretário-geral comparece ao desfile para celebrar o 80º aniversário da fundação do Partido dos Trabalhadores da Coreia](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/11/1760150039564_vna-potal-tong-bi-thu-du-le-duyet-binh-ky-niem-80-nam-thanh-lap-dang-lao-dong-trieu-tien-8331994-jpg.webp)
![[Foto] Abertura do Festival Cultural Mundial em Hanói](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/10/1760113426728_ndo_br_lehoi-khaimac-jpg.webp)
































































































Comentário (0)