Доктор Нгуен Тхань Кхием из отделения гастроинтестинальной, гепатобилиарной и панкреатической хирургии больницы Бах Май поделился своими соображениями относительно пациентов с раком желчных протоков.
Таким образом, этот тип злокачественного новообразования может возникать из любого компонента желчных протоков (чаще всего, в 95% случаев, он происходит из эпителия желчных протоков).
Рак желчевыводящих путей составляет 2% от всех случаев рака желудочно-кишечного тракта и классифицируется как внутрипеченочный рак желчевыводящих путей (20%) или внепеченочный рак желчевыводящих путей (80%).
В настоящее время передовые методы лечения заболеваний печени и желчевыводящих путей значительно продлили жизнь пациентов (источник изображения: больница Бах Май).
К раку внепеченочных желчных протоков относятся холангиокарцинома ворот печени (опухоль Клатскина) и холангиокарцинома общего желчного протока.
Опухоли Клатскина — наиболее распространенный тип холангиокарциномы, на долю которого приходится 50-60% всех случаев холангиокарциномы. Опухоли Клатскина определяются как холангиокарциномы, расположенные в пределах 2 см от места разветвления общего печеночного протока.
Что касается прогноза при опухолях Класкина, общая 5-летняя выживаемость пациентов, перенесших радикальную операцию, составляет 20-30% в зависимости от исследования; однако для пациентов, которым радикальная операция противопоказана, этот показатель равен 0%.
Таким образом, несмотря на то, что это крайне агрессивный тип рака, радикальное хирургическое вмешательство значительно улучшает прогноз для пациентов.
Запущенные опухоли Класкина с вертикальным распространением вверх, определяемые как опухоли Класкина IV типа согласно классификации Биссмута, представляют собой случаи артериовенозных мальформаций ворот печени, при которых опухоль поражает внутрипеченочные правый и левый печеночные протоки.
Ранее опухоли Класкина IV типа классифицировались как неоперабельные, и хирургическим методом часто являлся гепаторенальный анастомоз — паллиативная операция, не предполагающая удаления опухоли, что приводило к очень неблагоприятному прогнозу выживаемости в послеоперационном периоде.
Однако благодаря непрерывному развитию хирургических методик и междисциплинарному сотрудничеству (анестезиология, онкология и интервенционная радиология) радикальные хирургические методы лечения опухолей Класкина IV типа были успешно внедрены в ряде крупных центров гепатобилиарной хирургии по всему миру .
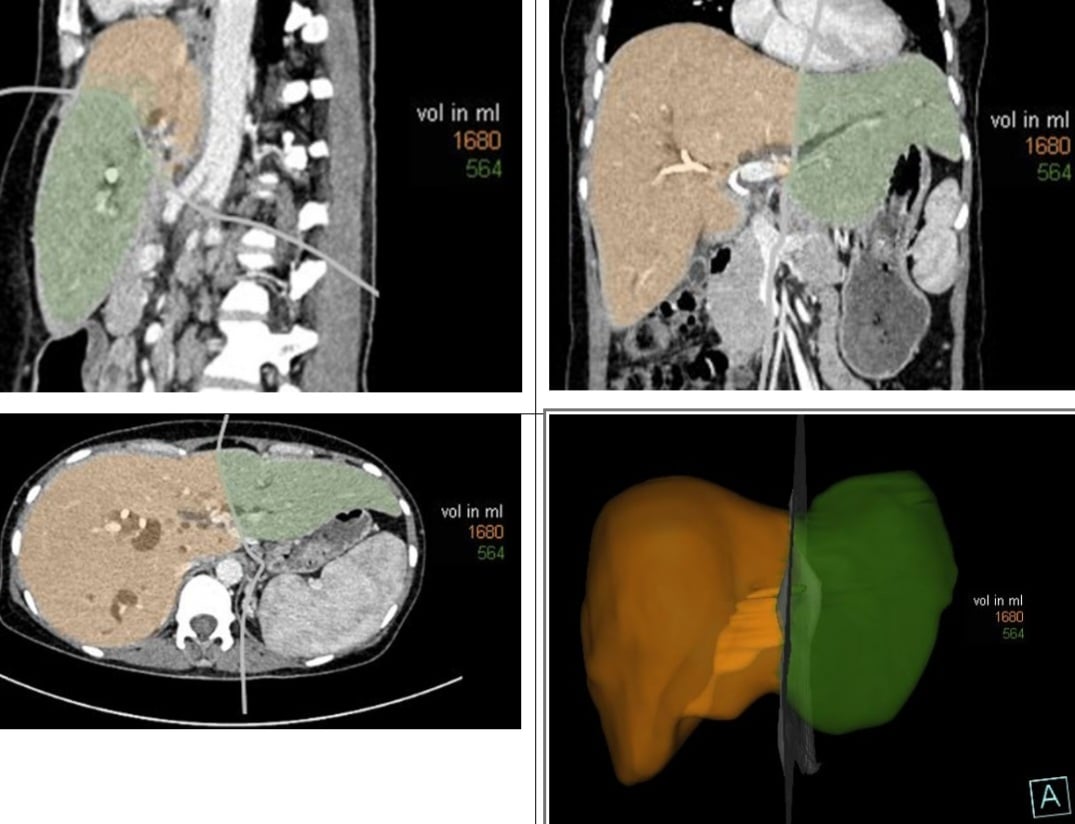
На диаграмме показана запланированная резекция печени (оранжевым цветом). Во всех случаях проводилась предоперационная визуализация, реконструкция и измерение объема печени. Это помогло хирургической бригаде спланировать резекцию печени, оценить процент удаляемой печени и определить оставшийся объем печени, тем самым разработав соответствующую хирургическую стратегию.
Являясь крупным центром гепатобилиарной и панкреатической хирургии, отделение гастроинтестинальной, гепатобилиарной и панкреатической хирургии больницы Бах Май успешно провело радикальные операции многим пациентам с опухолями Класкина IV типа.
В таких случаях теперь выполняется процедура Нойхауса – методика обширной резекции печени, включающая резекцию правой доли и всего первого субсегмента, резекцию бифуркации желчных протоков до латерального сегментарного печеночного протока и диссекцию лимфатических узлов чревной ножки. Опухоль в области ворот печени удаляется вместе с вышеуказанными компонентами единым блоком (en bloc) с использованием бесконтактной техники, что способствует эффективности лечения и выполнению онкологических критериев (немедленная интраоперационная биопсия оставшегося печеночного протока и общего желчного протока отрицательна).
Однако это также сложная методика резекции печени, при которой, согласно исследованиям, объем удаляемой печени составляет примерно 81% от общего объема печени. Поэтому наиболее распространенным риском, а также самым высоким риском послеоперационной смертности, является послеоперационная печеночная недостаточность из-за недостаточного объема оставшейся печени.
Поэтому для минимизации риска послеоперационной печеночной недостаточности крайне важны тщательное периоперационное ведение пациента и точная оценка функции оставшейся печени.
Для снижения риска печеночной недостаточности после гепатэктомии широко применяются различные методы, включая предоперационное дренирование желчных протоков и эмболизацию воротной вены для увеличения объема оставшейся ткани печени. Эти тщательные хирургические приготовления имеют решающее значение для предотвращения печеночной недостаточности после гепатэктомии.
В случаях, когда пациентам за 3 недели до операции проводится чрескожное дренирование желчных путей, для точного расчета объема печени и улучшения ее качества перед операцией обычно выполняется мультиспиральная компьютерная томография с реконструкцией и измерением объема печени.
Источник











































































![[Изображение] Крупный план 10-полосной дороги, ведущей к аэропорту Лонгтхань.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2026/04/04/1775291871988_ndo_br_1-resize-5690-jpg.webp)

































Комментарий (0)