در پزشکی مدرن، پیوند عضو یکی از تکنیکهای مهم است که شانس زندگی را برای بیماران مبتلا به نارسایی پیشرفته عضو فراهم میکند. در کودکان، پیوند عضو نه تنها یک عمل جراحی، بلکه سفری برای بازیابی زندگی، بازگشت به دوران کودکی و آینده است.
هر کبد و کلیه اهدایی فقط عضوی از بدن نیست، بلکه عشق، فداکاری و امید را نیز در خود جای داده است.
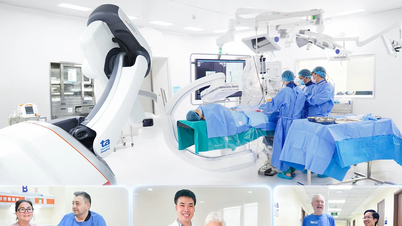
در ویتنام، بیمارستان کودکان شماره ۲ (HCMC) اولین مرکز پیوند عضو کودکان در جنوب است. طی دو دهه گذشته، این بیمارستان ۵۴ پیوند کبد و ۳۷ پیوند کلیه انجام داده است.
پشت این اعداد، دهها کودکی هستند که از مرگ گریختهاند، و والدینی که از اهدای عضوی از بدن خود برای نجات فرزندانشان دریغ نکردهاند.
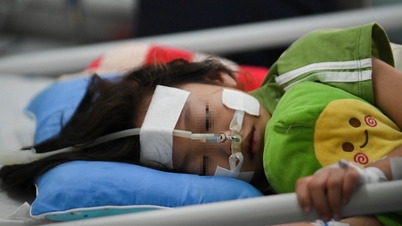
یک سال پیش، مادر و پسر، خانم HN (28 ساله) و پسر کوچکش، AQ (2 ساله) تحت عمل جراحی بزرگ پیوند کبد قرار گرفتند. نوزاد Q. فرزند دوم خانم N. و همسرش است و وقتی کمی بیش از یک ماه داشت، مبتلا به آترزی مادرزادی مجاری صفراوی تشخیص داده شد.
خانم ن. به یاد آورد: «چند روز پس از تولد، نوزاد زردی داشت. در ابتدا فکر کردم زردی فیزیولوژیکی است و ظرف چند روز از بین میرود. اما وقتی به پزشک مراجعه کردم، گفت که این یک نشانه خطرناک است و باید به بیمارستان سطح بالاتری منتقل شود. قلبم از کار افتاد.»
در بیمارستان کودکان شماره ۲، نتایج معاینه نشان داد که Q. مبتلا به انسداد مجاری صفراوی مادرزادی است و برای پاکسازی مجاری صفراوی و افزایش طول عمرش به عمل جراحی کاسای نیاز دارد. با شنیدن این خبر، مادر جوان شوکه شد و فقط توانست صورتش را بپوشاند و گریه کند.
آترزی صفراوی مادرزادی شیوعی معادل ۱ در ۱۰۰۰۰ دارد و باعث کلستاز میشود که در درازمدت باعث سیروز و نارسایی کبد میشود. کودکان مبتلا به آترزی صفراوی مادرزادی در ۱۰۰ روز اول زندگی نیاز به جراحی کاسای دارند. اگر جراحی کاسای ناموفق باشد، کودک برای ادامه زندگی باید پیوند کبد انجام دهد.
در طول ساعتهای انتظار جلوی اتاق عمل، ن. و همسرش فقط میتوانستند دست در دست هم بگذارند و دعا کنند. اما معجزهای رخ نداد، جراحی نتایج مورد انتظار را به همراه نداشت. اکنون، پیوند کبد تنها راه ادامه زندگی نوزاد است.
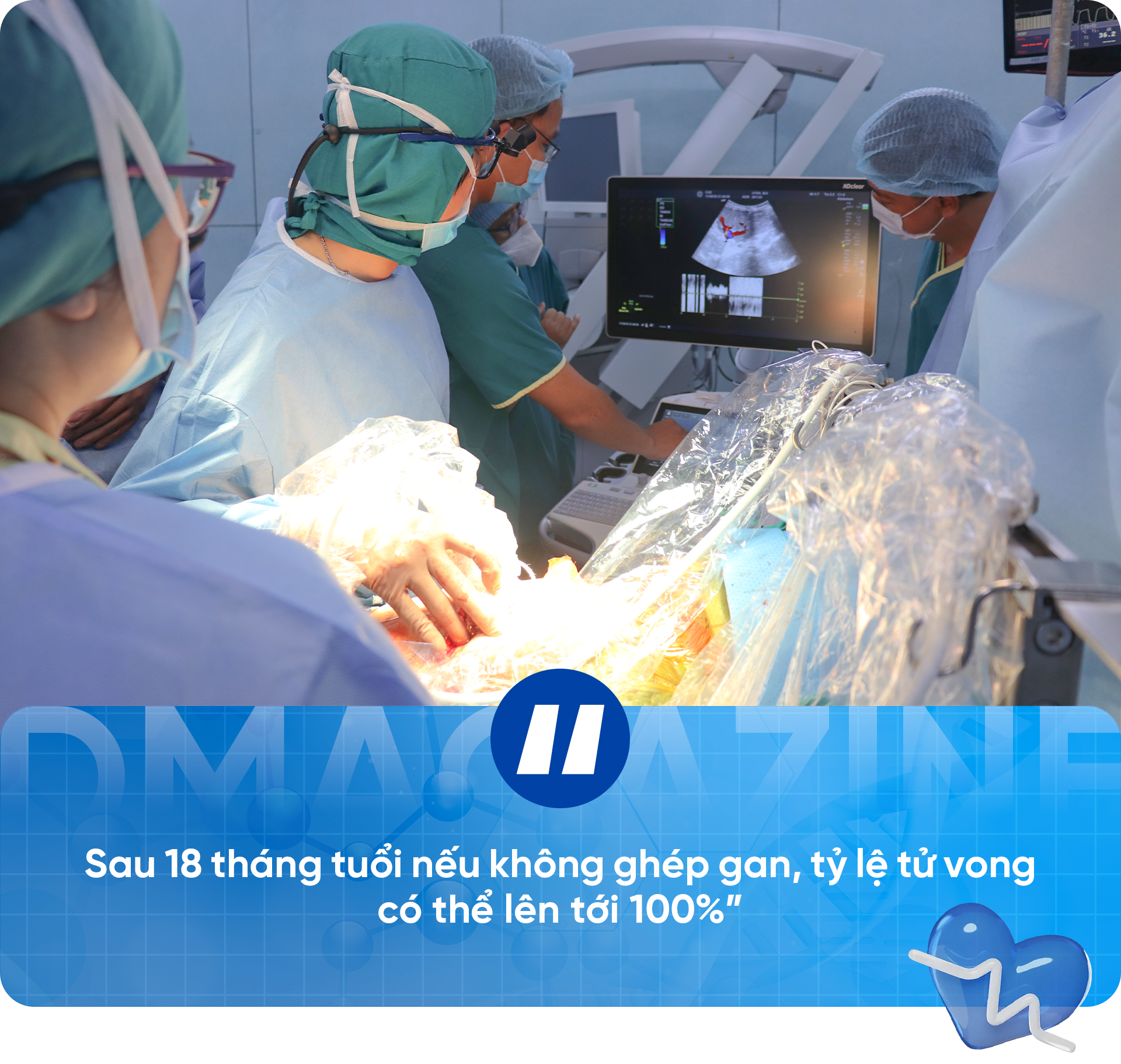
«بعد از ۱۸ ماهگی، اگر پیوند کبد انجام نشود، میزان مرگ و میر میتواند تا ۱۰۰٪ باشد.» حرفهای پزشک شبهای زیادی ذهن ن. و شوهرش را تسخیر کرد. این زوج با دیدن فرزندشان که بزرگ میشد، لاغر و زرد شده بود و زمان زیادی برایش باقی نمانده بود، تصمیم گرفتند کبد خود را برای نجات فرزندشان اهدا کنند، به هر قیمتی که شده، باید فرزندشان را زنده نگه میداشتند.
نتایج آزمایش نشان داد که مادر سازگاری بالایی دارد و میتواند کبد خود را به فرزندش اهدا کند. خانم ن. با شنیدن نتایج، بسیار خوشحال شد.
به دلیل سیروز شدید کبدی، Q. دائماً بیمار بود. چندین بار قرار بود عمل جراحی انجام شود، اما به دلیل عفونت، نزدیک به روز عمل به تعویق افتاد. پس از سه بار امید و ناامیدی، N. و همسرش تصمیم گرفتند مکانی را در نزدیکی بیمارستان اجاره کنند، هم برای راحتی در معاینه مجدد و هم برای انتظار برای اعلام پیوند کبد برای فرزندشان.
در ژوئیه ۲۰۲۴، فرصتی غیرمنتظره برای خانواده پیش آمد. درست قبل از پیوند کبد، کودکی به عفونت مبتلا شد و مجبور شدند جراحی را به تعویق بیندازند و نوزاد Q. جایگزین شد. در آن زمان، نوزاد فقط ۱۵ ماه داشت.
«با شنیدن خبر پیوند کبد فرزندم، من و همسرم همان شب برای آزمایش به بیمارستان شتافتیم. جرأت نکردم خیلی زود خوشحال شوم، میترسیدم مثل سه بار قبل ناامید شوم.»
تا وقتی که مرا به اتاق عمل هل ندادند، جرات نکردم باور کنم که فرزندم نجات پیدا خواهد کرد.»
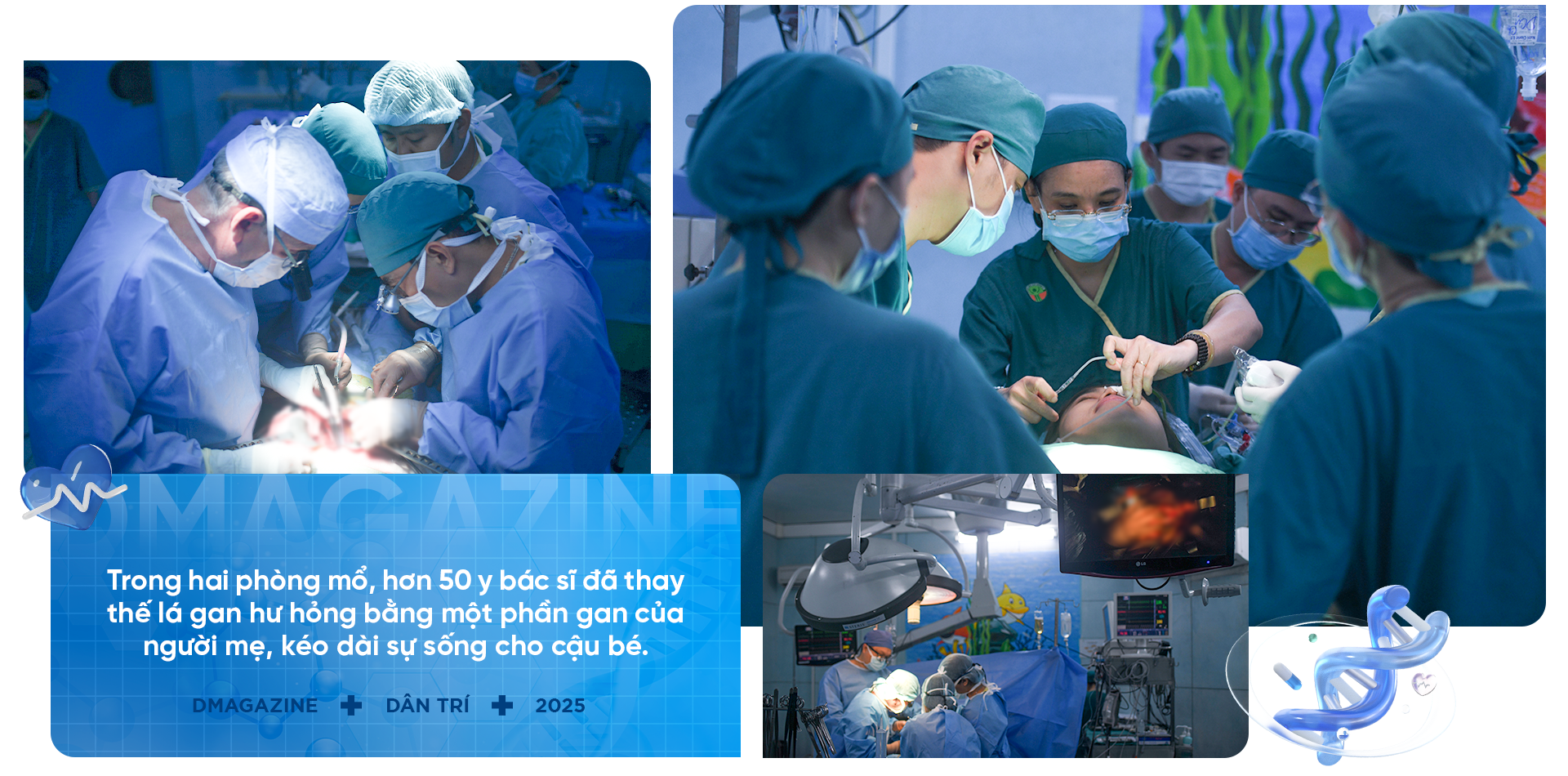
این عمل جراحی بیش از ۱۲ ساعت طول کشید. در دو اتاق عمل، تیمی متشکل از حدود ۵۰ پزشک و کادر پزشکی بخشی از کبد مادر را برای جایگزینی کبد به شدت آسیبدیده پسرش خارج کردند.
چند ماه بعد، اگرچه Q. به صورت سرپایی درمان شد، خانواده N. هنوز اتاقی را در شهر هوشی مین برای معاینات هفتگی و جلوگیری از تماس با بسیاری از اطرافیانشان اجاره کرده بودند.
روزی که دکتر به او گفت فرزندش مرخص شده و فقط ماهی یک بار باید معاینه شود، زد زیر گریه. اشک شادی از چشمان مادر جوان سرازیر شد.
حالا، کودک ایکیو بیش از دو سال دارد، تپل است، چشمانش دیگر به دلیل بیماری زرد نیستند. بخشی از کبد مادرش در بدنش هنوز به خوبی کار میکند. جدا از اینکه مجبور است هر روز داروهای ضد رد پیوند مصرف کند، این پسر به طور طبیعی رشد میکند و به اندازه هر کودک سالم دیگری در سن خود فعال است.
این مادر جوان با خوشحالی گفت: «تمام دردها و روزهای تاریک را پشت سر گذاشتهایم. خوشبختانه فرزندم بالاخره به زندگی برگشت. من و همسرم از همه شما سپاسگزاریم و از شما سپاسگزاریم.»
دکتر تران تان تری، رئیس بخش پیوند کبد و پانکراس کبد و مجاری صفراوی، بیش از 10 سال است که در این بخش کار میکند و هرگز از نگرانی در مورد کودکانی که پوست زرد تیره، شکم بزرگ و به تدریج در اثر نارسایی کبد و سیروز مرحله نهایی ناتوان میشوند، دست برنداشته است. برای این کودکان، پیوند کبد تنها روش برای کمک به ادامه زندگی آنهاست.
دکتر تری گفت: «در این بخش، نیاز به پیوند کبد سالانه 30 تا 50 مورد تخمین زده میشود. در حال حاضر، نیاز به پیوند کبد رو به افزایش است و منبع اعضای اهدایی هرگز کافی نیست.»
برخلاف کودکان مبتلا به نارسایی کبد، کودکان مبتلا به نارسایی کلیه روشهای درمانی محافظهکارانه دیگری مانند دیالیز یا دیالیز صفاقی دارند. با این حال، پیوند کلیه هنوز هم بهینهترین روش برای کمک به این کودکان برای داشتن یک زندگی عادی بدون نیاز به اتصال به دستگاهها یا تختهای بیمارستانی است.
دکتر فان تان دوک، رئیس بخش نفرولوژی و ارولوژی، گفت که این بخش در حال درمان ۴۰ کودک مبتلا به نارسایی کلیوی در مرحله نهایی است.
او همیشه کودکی را به یاد میآورد که مبتلا به پرکاری پاراتیروئید بود و در این بخش تحت درمان قرار داشت. این کودک در سن ۱۶ سالگی به جای رفتن به مدرسه یا شرکت در فعالیتهای سرگرمکننده با دوستانش، مجبور بود ۴ سال را با جلسات دیالیز بگذراند.
پرکاری پاراتیروئید باعث کلسیفیکاسیون شدید رگهای خونی و کلیههای پیر شد و چنان دردی ایجاد کرد که او نمیتوانست به تنهایی راه برود.
برای خانواده من، هر روز یک نبرد است. برای من، بلند شدن و راه رفتن به یک رویای به ظاهر ساده اما دور تبدیل شده است.
در آن شرایط، پیوند کلیه به عنوان تنها "نجات دهنده زندگی" پیشنهاد شد. جراحی موفقیت آمیز بود. او که قادر به راه رفتن به تنهایی نبود، پس از پیوند توانست بایستد و به طور عادی راه برود. این نه تنها یک تغییر فیزیکی، بلکه یک "تولد دوباره" نیز بود که جوانی از دست رفتهاش را به او بازگرداند.
برای دکتر دوک، این یک مورد بالینی چشمگیر است، زیرا اثربخشی پیوند کلیه نسبت به دیالیز مداوم یا تصفیه خون که دیگر مؤثر نیستند، برتر است. اما مهمتر از همه، این داستان حقیقت بزرگتری را نیز منعکس میکند: نیاز به پیوند عضو کودکان در ویتنام رو به افزایش است، در حالی که منبع اعضا بسیار محدود است.
در حال حاضر، اکثر پیوندهای عضو کودکان هنوز به اهداکنندگان زنده، معمولاً والدین، متکی هستند. اعضای بدن اهداکنندگان مرگ مغزی، به ویژه کودکان مرگ مغزی، بسیار کمیاب هستند.
«برخلاف کبد که پس از برش و پیوند، همچنان میتواند به طور طبیعی در بدن اهداکننده و گیرنده رشد کند، کلیه این توانایی را ندارد.»
در همین حال، اندازه کلیه بزرگسالان و کودکان متفاوت است، بنابراین پیوند اعضا از بزرگسالان به کودکان با مشکلات خاصی همراه خواهد بود. اگر از اعضای کودکان برای پیوند به کودکان استفاده شود، راحتتر خواهد بود. با این حال، قانون به افراد زیر ۱۸ سال اجازه اهدای عضو نمیدهد.
در بیمارستان کودکان شماره ۲، ۹۶٪ از کودکان پیوند کبد و کلیه را از والدین یا بستگان خونی خود دریافت کردند. تنها ۴ مورد پیوند عضو از اهداکنندگان مرگ مغزی دریافت کردند.
به گفته دکتر دانگ شوان وین، رئیس اداره برنامهریزی عمومی، نیاز به پیوند عضو در کشور ما رو به افزایش است در حالی که منبع اهدای عضو از افراد مرگ مغزی کافی نیست.
با این حال، در حال حاضر، قانون اهدای عضو ویتنام به افراد زیر ۱۸ سال اجازه اهدای عضو نمیدهد. وزارت بهداشت همچنین پیشنهاد داده است که مجلس ملی حق اهدای عضو را به افراد مرگ مغزی زیر ۱۸ سال گسترش دهد.
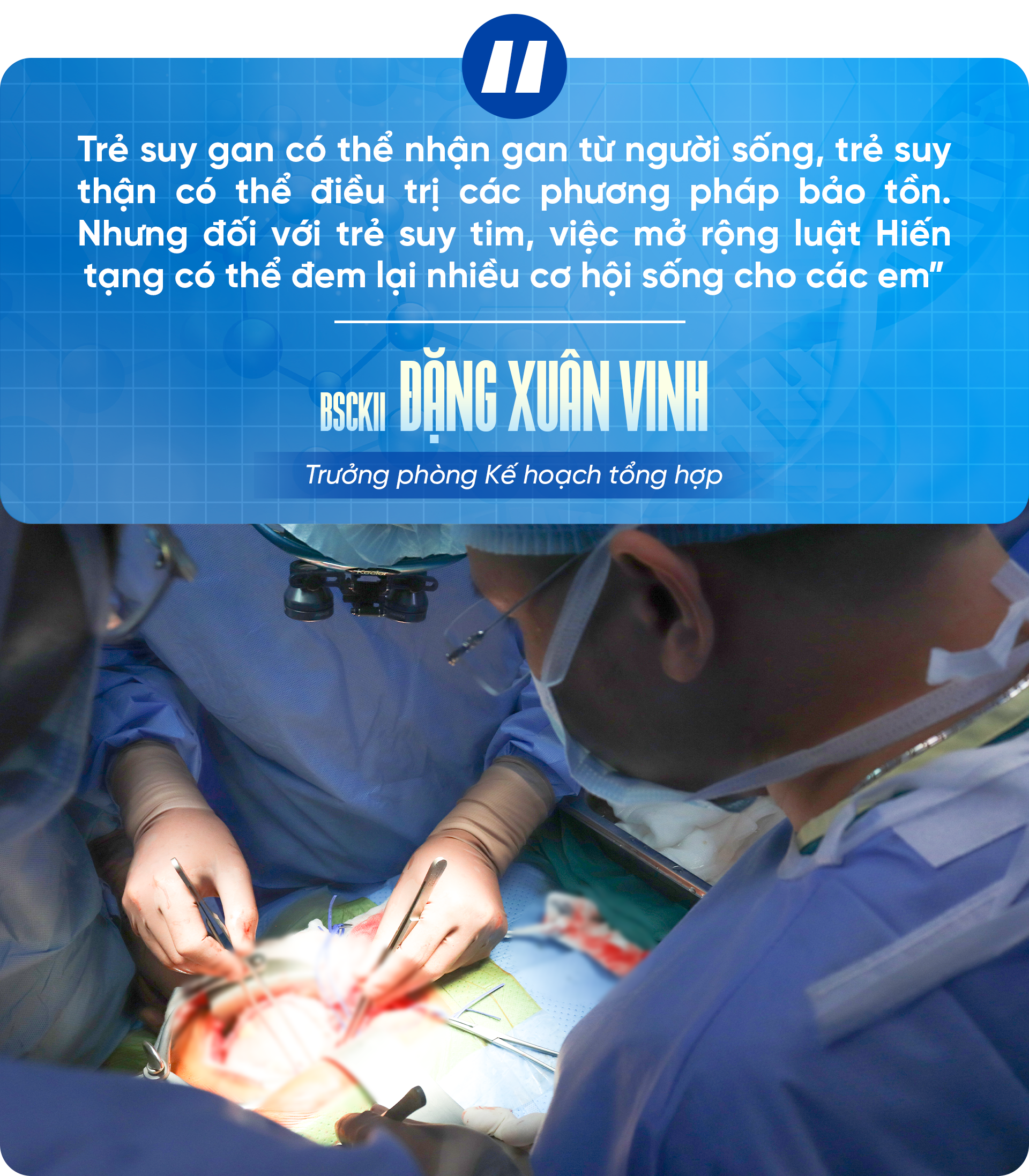
کارشناسان همگی معتقدند که اگر قانون به زودی اصلاح شود تا به افراد زیر ۱۸ سال اجازه اهدای عضو پس از مرگ مغزی داده شود، منبع اعضای بدن برای بیماران کودک فراوانتر خواهد شد و شانس زندگی را برای صدها کودک مبتلا به نارسایی کبد، نارسایی کلیه، به ویژه نارسایی قلبی که با خستگی منتظرند، فراهم میکند.
این پزشک تأکید کرد: «کودکانی که نارسایی کبدی دارند میتوانند از یک اهداکننده زنده کبد دریافت کنند و کودکانی که نارسایی کلیه دارند میتوانند تحت درمان محافظهکارانه قرار گیرند. اما برای کودکانی که نارسایی قلبی دارند، گسترش قانون اهدای عضو میتواند شانس بیشتری برای زندگی به آنها بدهد.»
بیمارستان کودکان شماره ۲، که قبلاً بیمارستان گرال نام داشت، در سال ۱۸۷۹ تأسیس شد و توسط فرانسویها ساخته و مدیریت میشد. پس از آزادسازی کامل جنوب، این بیمارستان توسط دولت تصرف شد و به بیمارستان کودکان شماره ۲ تغییر نام داد و رسماً به آخرین مرکز پزشکی کودکان در منطقه جنوب تبدیل شد.
از زمان تأسیس، این بیمارستان یکی از بیمارستانهای تخصصی کودکان بوده است. بسیاری از تکنیکهای جدید طب کودکان برای اولین بار در بیمارستان کودکان ۲ اجرا شد، که مهمترین آنها پیوند اعضا بود.
مرکز درمانی با فناوری پیشرفته، پایه و اساس شکلگیری و توسعه مرکز جراحی و مراقبتهای ویژه کودکان و مرکز پیوند اعضای کودکان برای همه کودکان، بهویژه در استانها/شهرستانهای جنوبی است.
دکتر وین با بیان جزئیات بیشتر، گفت که بیمارستان کودکان شماره ۲ به سرعت در حال تکمیل ساختمان درمانی پیشرفته مرکز پیوند عضو است تا در سال ۲۰۲۶ به بهرهبرداری برسد.
وقتی این مرکز به بهرهبرداری برسد، بیمارستان در توسعه همزمان منابع انسانی، تجهیزات و... سرمایهگذاری خواهد کرد. علاوه بر تکنیکهای پیوند کلیه، کبد و سلولهای بنیادی که با موفقیت اجرا شدهاند، بیمارستان همچنین در تلاش است تا بر تعدادی از تکنیکهای جدید پیوند عضو تسلط یابد.
پیوند عضو کودکان نه تنها یک تکنیک پزشکی است، بلکه سفری از عشق، اشتراکگذاری و امید نیز هست. هر کبد و کلیه اهدایی نه تنها یک زندگی را نجات میدهد، بلکه دوران کودکی و آینده یک کودک را نیز به او بازمیگرداند.
اما برای داشتن تعداد بیشتری از این معجزات، به حمایت کل جامعه، از سیاستهای قانونی گرفته تا آگاهی جامعه، نیاز داریم. زیرا تنها زمانی که منبع اعضای اهدایی فراوانتر باشد، شانس زندگی برای صدها کودکی که منتظر تولد دوباره هستند، واقعاً چند برابر خواهد شد.
عکس: بیمارستان کودکان ۲
محتوا: دیو لین
طراحی: توان نگییا
۲۶ آگوست ۲۰۲۵ - ۰۶:۴۷
منبع: https://dantri.com.vn/suc-khoe/hon-hai-thap-ky-ghep-tang-tre-em-viet-tiep-nhung-trang-tuoi-tho-dang-do-20250825170836595.htm












![[عکس] هوئه: داخل آشپزخانهای که روزانه هزاران وعده غذایی به مردم مناطق سیلزده اهدا میکند](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761738508516_bepcomhue-jpg.webp)
![[عکس] نخست وزیر فام مین چین، ریاست جلسهای را برای بررسی راهکارهای غلبه بر پیامدهای سیل در استانهای مرکزی بر عهده داشت.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761716305524_dsc-7735-jpg.webp)
![[عکس] عشق انسانی در سیل هوئه](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761740905727_4125427122470875256-2-jpg.webp)
![[عکس] نخست وزیر فام مین چین، ریاست جلسهای را برای ارزیابی عملکرد مدل دولت محلی دو سطحی بر عهده داشت.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761751710674_dsc-7999-jpg.webp)

































































![[زنده] کنسرت ها لونگ ۲۰۲۵: «روح میراث - روشنگر آینده»](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/29/1761743605124_g-anh-sang-am-thanh-hoanh-trang-cua-chuong-trinh-mang-den-trai-nghiem-dang-nho-cho-du-khach-22450328-17617424836781829598445-93-0-733-1024-crop-1761742492749383512980.jpeg)


























نظر (0)