पैथोलॉजी - उन्नत रोग निदान में एक क्रांति
कैंसर का शीघ्र निदान करने के लिए पैराक्लिनिकल परीक्षणों के अतिरिक्त पैथोलॉजी को भी कैंसर रोग का प्रारंभिक अवस्था में ही निदान करने में एक क्रांति माना जाता है।
एक साल पहले, मरीज़ की बगल में एक गांठ थी। वह कई जगहों पर जाँच के लिए गई और उसे रिएक्टिव लिम्फैडेनाइटिस का पता चला, इसलिए उसने कोई इलाज नहीं करवाया। गांठ के बढ़ने की चिंता में, महिला डॉक्टर के पास गई। इमेजिंग के नतीजे एब्सेस लिम्फैडेनाइटिस की निगरानी करते रहे। हालाँकि, पैथोलॉजी के नतीजों - जो निदान में "स्वर्णिम" मानक हैं - की बदौलत, मरीज़ तब दंग रह गई जब उसे एक दुर्लभ प्रकार का ट्यूमर मिला।
 |
| कैंसर का शीघ्र निदान करने के लिए पैराक्लिनिकल परीक्षणों के अतिरिक्त पैथोलॉजी को भी कैंसर रोग का प्रारंभिक अवस्था में ही निदान करने में एक क्रांति माना जाता है। |
मरीज़ एनक्यूए (33 वर्षीय, बैक निन्ह ) अपनी बाईं बगल में एक गांठ महसूस होने पर जाँच के लिए मेडलाटेक जनरल अस्पताल आए। मरीज़ के अनुसार, एक साल पहले उनकी बाईं बगल में एक गांठ दिखाई दी थी, और बिना किसी इलाज के कई जगहों पर रिएक्टिव लिम्फैडेनाइटिस का निदान किया गया था। इस बार, इस गांठ के धीरे-धीरे नींबू के आकार तक बढ़ने, दर्द, लालिमा और गुलाबी तरल पदार्थ के रिसाव से चिंतित होकर, मरीज़ जाँच के लिए मेडलाटेक जनरल अस्पताल आए।
इस इतिहास को देखते हुए, मरीज़ को ज़रूरी जाँच और इमेजिंग तकनीकें करवाने का निर्देश दिया गया। जाँच के नतीजों में 2 घंटे में बढ़ी हुई एरिथ्रोसाइट अवसादन दर और उच्च सीआरपी स्तर (जो दर्शाता है कि शरीर में तीव्र सूजन की स्थिति है) दिखा।
बाएँ अक्षीय कोमल ऊतक का अल्ट्रासाउंड: बाएँ अक्षीय कोमल ऊतक के फोड़े की छवि। बाएँ अक्षीय लसीका ग्रंथियाँ, प्रतिक्रियाशील लसीका ग्रंथियों की निगरानी। कंट्रास्ट इंजेक्शन के साथ छाती का एमआरआई और सीटी स्कैन, दोनों ही फोड़े की सूजन की छवियाँ दिखाते हैं।
मेडलाटेक जनरल हॉस्पिटल के सर्जरी विभाग के एमएससी डांग वान क्वान ने बताया कि फोड़े की पहचान के लिए मरीज के ट्यूमर में छेद किया गया और खून निकाला गया, जिसमें खूनी तरल पदार्थ निकला।
साथ ही, यह सटीक रूप से आकलन करने के लिए कि क्या द्रव्यमान असामान्य है या नहीं, मेडिकल टीम ने तुरंत परामर्श किया, एमआरआई का आदेश दिया, और फिर निदान संबंधी विकृति के लिए बायोप्सी का आदेश दिया।
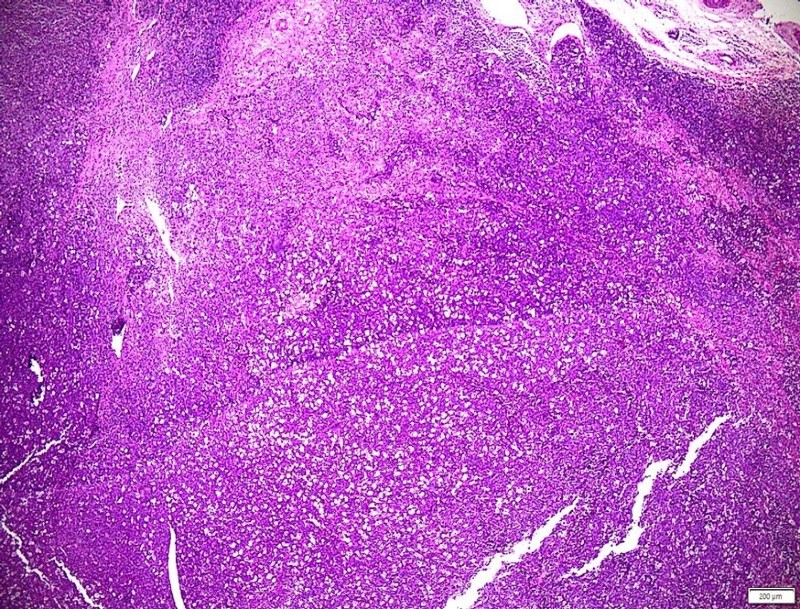
हिस्टोपैथोलॉजिकल परिणाम: ट्यूमर की संरचना फैली हुई है, जिसमें घातक विशेषताएं हैं: लिम्फोइड कोशिकाएं, आकार में बड़ी, क्षारीय, नाभिक के साथ, कई माइटोटिक नाभिक; ट्यूमर ऊतक में कई मैक्रोफेज, इसलिए निदान: घातक ट्यूमर, जो गैर-हॉजकिन लिंफोमा की ओर ले जाता है।
एचई कोशिकाओं की रूपात्मक विशेषताओं के आधार पर, 3 प्रकार माने जाते हैं: फैला हुआ बड़ा बी-सेल लिंफोमा (डीएलबीसीएल); बर्किट लिंफोमा; एनाप्लास्टिक बड़ा सेल लिंफोमा (एएलसीएल)।
इसलिए, ट्यूमर की प्रकृति का सटीक निर्धारण करने के लिए, रोगी को एक गहन परीक्षण, यानी इम्यूनोहिस्टोकेमिकल स्टेनिंग, कराने की सलाह दी गई। परिणामों में सकारात्मक LCA, प्रबल और विसरित सकारात्मक CD30, और सकारात्मक ALK पाया गया।
दो "स्वर्ण" मानकों, हिस्टोपैथोलॉजी और इम्यूनोहिस्टोकेमिस्ट्री के परिणाम, एनाप्लास्टिक बड़े सेल लिंफोमा, ALK पॉजिटिव के निदान के अनुरूप थे।
इसके बाद, मरीज़ को एनाप्लास्टिक लार्ज सेल लिंफोमा के इलाज के लिए एक अस्पताल में स्थानांतरित कर दिया गया। इस अस्पताल में, इलाज से पहले, मरीज़ ने मेडलैटेक परीक्षण केंद्र से पैथोलॉजिकल एनाटॉमी के लिए ट्यूमर की जाँच करवाई और नतीजे मेडलैटेक जैसे ही थे।
एनाप्लास्टिक लार्ज सेल लिंफोमा, ALK पॉजिटिव, टी कोशिकाओं का एक घातक ट्यूमर है, जिसमें विशिष्ट कोशिका आकारिकी, CD30 अभिव्यक्ति, ALK पॉजिटिव होता है। यह रोग बच्चों और युवा वयस्कों में आम है, आमतौर पर चरण III-IV में, B लक्षणों के साथ।
इसका सामान्य स्थान लिम्फ नोड्स है; यह लिम्फ नोड्स के बाहर भी पाया जा सकता है, जैसे कोमल ऊतक, हड्डी, त्वचा। मेडलाटेक पैथोलॉजी सेंटर की एमएससी थाई थी होंग नुंग ने बताया कि मरीज़ के एनक्यूए के मामले में, अगर केवल नैदानिक परीक्षण और इमेजिंग तकनीकों के आधार पर, फोड़ा समझकर सामान्य जल निकासी की जाए, तो खतरनाक बीमारी की अनदेखी की जा सकती है।
हालांकि, जल निकासी प्रक्रिया के दौरान, चिकित्सा दल ने रोगात्मक शरीर रचना के लिए सभी परिगलित ऊतक और आसपास के लिम्फ नोड्स को शीघ्रता से हटा दिया।
इस "स्वर्ण" मानक के कारण ही लिम्फोमा के प्रकार का पता लगाने में मदद मिलती है, जिससे रोगी के लिए सटीक उपचार योजना बनाने के लिए चरण मानदंड और रोग निदान कारकों का मूल्यांकन किया जा सकता है।
आंकड़ों के अनुसार, वियतनाम में हर साल 2,00,000 नए कैंसर के मामले और 82,000 कैंसर से होने वाली मौतें दर्ज की जाती हैं। वियतनाम में कैंसर से होने वाली मृत्यु दर 73.5% है, जबकि विश्व में यह दर 59.7% और विकासशील देशों में 67.9% है।
चूंकि अधिकांश कैंसर चुपचाप, बिना किसी स्पष्ट लक्षण या गैर-विशिष्ट संकेत के बढ़ते हैं, इसलिए रोगी व्यक्तिपरक होते हैं।
जब लक्षण दिखाई देते हैं, तो अक्सर चिकित्सा जांच में देर से पता चलता है, मेटास्टेसिस होता है, जिससे इलाज का खर्च महंगा हो जाता है, यहाँ तक कि मरीज की जान को भी खतरा हो सकता है। इसलिए, कैंसर वर्तमान में वियतनाम सहित दुनिया भर के लोगों के लिए सबसे बड़ी स्वास्थ्य चिंता का विषय है।
आधुनिक चिकित्सा की प्रगति के साथ, सामान्य रूप से रोगों, विशेषकर कैंसर का शीघ्र पता लगाने, निदान करने और उपचार करने में मदद करने के लिए कई आधुनिक नैदानिक पद्धतियां और तकनीकें विकसित हुई हैं।
एमएससी थाई थी होंग नुंग ने कहा कि कैंसर का शीघ्र निदान रक्त और मूत्र परीक्षण, इमेजिंग (एक्स-रे, अल्ट्रासाउंड, सीटी, एमआरआई) और साइटोलॉजी व हिस्टोपैथोलॉजी के परिणामों पर निर्भर करता है। विशेष रूप से, पैथोलॉजी को कैंसर के शुरुआती चरण में ही निदान करने में एक क्रांति माना जाता है।
क्योंकि पैथोलॉजी, रोगों के निदान की एक विधि है जो एंडोस्कोपी, सुई बायोप्सी या सर्जरी के दौरान शरीर के अंगों के ऊतकों और कोशिका के नमूनों के विश्लेषण पर आधारित होती है, जिनका विश्लेषण एक पैथोलॉजिस्ट द्वारा माइक्रोस्कोप के नीचे किया जाता है। विश्लेषण के बाद प्राप्त परिणाम घाव या ट्यूमर की प्रकृति का सटीक निर्धारण करते हैं।
आजकल आमतौर पर इस्तेमाल किए जाने वाले रोग-संबंधी परीक्षणों में हिस्टोपैथोलॉजी, साइटोलॉजी, इम्यूनोहिस्टोकेमिस्ट्री और तत्काल बायोप्सी शामिल हैं।
पैथोलॉजी के परिणाम चोट/बीमारी के लिए चिकित्सीय प्रमाण प्रदान करते हैं। विशेषज्ञों के अनुसार, पैथोलॉजी निम्नलिखित विशेष रूप से महत्वपूर्ण मान प्रदान करती है:
रोग/घाव के निश्चित निदान के लिए पैथोलॉजी स्वर्ण मानक है; ऑन्कोलॉजिकल रोगों के लिए पैथोलॉजी परिणाम अनिवार्य हैं;
रोग निदान कुछ गैर-ट्यूमर रोगों (सूजन, तपेदिक, संक्रमण...) में निदान का मार्गदर्शन करता है; ट्यूमर और गैर-ट्यूमर दोनों घावों के लिए कानूनी साक्ष्य है; नैदानिक निदान के साथ संगतता की तुलना करने के लिए एक सूक्ष्म निदान है; साथ ही उपचार, निगरानी, रोग का निदान करने में मार्गदर्शन करता है; कुछ ऑन्कोलॉजिकल रोगों के लक्षित उपचार के लिए निर्णायक महत्व रखता है।
पैथोलॉजिस्ट यह सलाह देते हैं कि शारीरिक क्षति (कोशिकाओं और ऊतकों में परिवर्तन) वाले सभी अंगों को पैथोलॉजी के लिए भेजा जाना चाहिए ताकि क्षति की प्रकृति का पता लगाया जा सके और चिकित्सीय साक्ष्य प्राप्त किए जा सकें।
[विज्ञापन_2]
स्रोत: https://baodautu.vn/giai-phau-benh---cuoc-cach-mang-trong-chan-doan-benh-chuyen-sau-d227092.html






![[फोटो] कैट बा - हरा-भरा द्वीप स्वर्ग](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F04%2F1764821844074_ndo_br_1-dcbthienduongxanh638-jpg.webp&w=3840&q=75)





















































![[VIMC 40 दिन बिजली की गति से] दा नांग पोर्ट: एकता - बिजली की गति - अंतिम रेखा तक सफलता](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/04/1764833540882_cdn_4-12-25.jpeg)















































टिप्पणी (0)