ຜູ້ຊາຍອາຍຸ 60 ປີ ຈາກຮ່າໂນ້ຍ ໄດ້ໄປໂຮງໝໍ 19-8 ( ກະຊວງຄວາມໝັ້ນຄົງສາທາລະນະ ) ຍ້ອນອາການເຈັບທ້ອງ ແລະ ມີອາຈົມເປັນເລືອດເປັນບາງຄັ້ງຄາວ. ລາວໄດ້ຮັບການກວດກະເພາະອາຫານ ແລະ ສ່ອງກ້ອງລຳໄສ້ໃຫຍ່ດ້ວຍການຊ່ວຍເຫຼືອຂອງ ເຕັກໂນໂລຊີ AI (ປັນຍາປະດິດ) ທີ່ພະແນກກະເພາະອາຫານ ແລະ ລຳໄສ້.
ປັນຍາປະດິດ (AI) "ອ່ານ" ບາດແຜຂອງຄົນເຈັບວ່າເປັນເນື້ອງອກ. ທ່ານໝໍໄດ້ເອົາບາດແຜຂະໜາດ 20 ມມ ອອກໃນລະຫວ່າງຂັ້ນຕອນການສ່ອງກ້ອງ. ຜົນການກວດພະຍາດວິທະຍາຫຼັງການຜ່າຕັດສອດຄ່ອງກັບການວິນິດໄສເບື້ອງຕົ້ນ: ຄົນເຈັບມີມະເຮັງທໍ່ນ້ຳທີ່ມີ dysplasia ລະດັບສູງ, ເຊິ່ງເປັນພາວະກ່ອນມະເຮັງຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກ.
ນີ້ແມ່ນໜຶ່ງໃນຄົນເຈັບທີ່ກວດພົບຕຸ່ມເນື້ອງອກໃນລຳໄສ້ໃຫຍ່ແຕ່ຫົວທີໃນສະຖານທີ່ທີ່ເບິ່ງຍາກ ແລະ ໄດ້ຮັບການປິ່ນປົວທັນທີໃນລະຫວ່າງການສ່ອງກ້ອງ, ດັ່ງທີ່ທ່ານດຣ. ຫງວຽນ ຫວຽດ ຢຸງ, ຫົວໜ້າພະແນກກະເພາະອາຫານ ທີ່ໂຮງໝໍ 19-8 ໄດ້ແບ່ງປັນກັບສື່ມວນຊົນຢູ່ນອກກອງປະຊຸມ ວິທະຍາສາດ ກ່ຽວກັບການນຳໃຊ້ປັນຍາປະດິດໃນການວິນິດໄສພະຍາດກ່ຽວກັບລະບົບຍ່ອຍອາຫານທີ່ຈັດໂດຍໂຮງໝໍໃນວັນທີ 20 ກັນຍາ.
ໂດຍສະເລ່ຍແລ້ວ, ພະແນກກະເພາະອາຫານ ແລະ ລຳໄສ້ຂອງໂຮງໝໍ 19-8 ປະຕິບັດການຜ່າຕັດກະເພາະອາຫານ ແລະ ການກວດສອບລຳໄສ້ໃຫຍ່ເກືອບ 120 ຄັ້ງຕໍ່ມື້. ໃນແຕ່ລະເດືອນ, ໂຮງໝໍໄດ້ປະຕິບັດການຜ່າຕັດເອົາຕຸ່ມເນື້ອງອກໃນລຳໄສ້ໃຫຍ່ຫຼາຍກວ່າ 200 ຄັ້ງ, ເທົ່າກັບ 7 ກໍລະນີຕໍ່ມື້.
ອີງຕາມທ່ານໝໍ, ຫຼາຍກວ່າ 95% ຂອງກໍລະນີມະເຮັງລຳໄສ້ໃຫຍ່ເກີດມາຈາກຕຸ່ມເນື້ອ. ດັ່ງນັ້ນ, ການກວດພົບແຕ່ຫົວທີ ແລະ ການປິ່ນປົວຕຸ່ມເນື້ອໃຫ້ທັນເວລາໂດຍຜ່ານການຜ່າຕັດເຍື່ອເມືອກດ້ວຍກ້ອງສ່ອງ ຫຼື ການຜ່າຕັດໃຕ້ເຍື່ອເມືອກຊ່ວຍໃຫ້ຄົນເຈັບຫຼີກລ່ຽງການຜ່າຕັດ ແລະ ປ້ອງກັນຄວາມສ່ຽງຂອງຕຸ່ມເນື້ອທີ່ຈະພັດທະນາໄປສູ່ມະເຮັງ.
ດຣ. ດັງ ໄດ້ກ່າວວ່າ ການກວດດ້ວຍກ້ອງສ່ອງທາງເດີນອາຫານໃນປະຈຸບັນແມ່ນ "ມາດຕະຖານຄຳ" ສຳລັບການວິນິດໄສພະຍາດກ່ຽວກັບລະບົບຍ່ອຍອາຫານ. ໃນການກວດຫາຕຸ່ມເນື້ອງອກໃນລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກ, AI ເຮັດໜ້າທີ່ຄືກັບ "ຕາທີສາມ", ຊ່ວຍໃຫ້ທ່ານໝໍຫຼີກລ່ຽງການພາດບາດແຜ. ໃນເວລາດຽວກັນ, AI ຊ່ວຍໃຫ້ທ່ານໝໍອ່ານ ແລະ ຈັດປະເພດບາດແຜໃນຄົນເຈັບ.
ອີງຕາມທ່ານໝໍ, ການຖ່າຍພາບແມ່ນມີຄວາມສຳຄັນຫຼາຍໃນການສ່ອງກ້ອງກະເພາະອາຫານ. ບາດແຜຂະໜາດນ້ອຍໃນສະຖານທີ່ທີ່ເຂົ້າເຖິງຍາກມັກຈະຖືກມອງຂ້າມໄດ້ໂດຍການສັງເກດດ້ວຍສາຍຕາພຽງຢ່າງດຽວ. ຂໍຂອບໃຈກັບການຖ່າຍພາບທີ່ຊ່ວຍເຫຼືອດ້ວຍ AI ໂດຍໃຊ້ ວິດີໂອ ສ່ອງກ້ອງໃນໂລກຕົວຈິງ, ທ່ານໝໍໄດ້ຮັບການຊ່ວຍເຫຼືອຢ່າງຫຼວງຫຼາຍໃນການກວດຫາບາດແຜຂະໜາດນ້ອຍ ຫຼື ຍາກທີ່ຈະເຫັນ. ສິ່ງນີ້ຊ່ວຍຫຼຸດຜ່ອນເວລາໃນການວິນິດໄສ ແລະ ປັບປຸງການຄາດຄະເນຂອງຄົນເຈັບ.
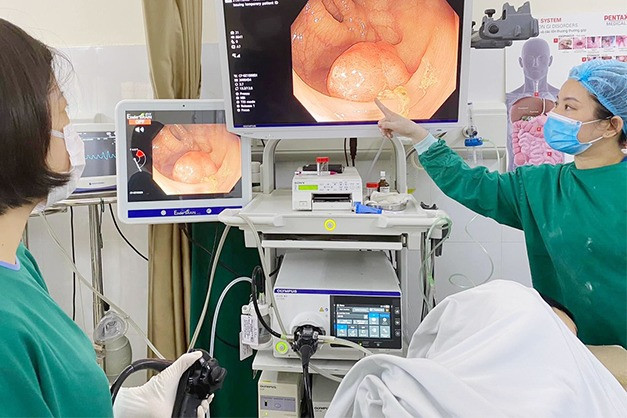
ເມື່ອກວດພົບການບາດເຈັບທີ່ສົງໃສວ່າເກີດຂຶ້ນ, AI ຈະຊ່ວຍລະບຸ, ໝາຍ ແລະ ຊີ້ບອກຈຸດທີ່ໄດ້ຮັບຜົນກະທົບ, ສະແດງຮູບພາບ, ແນະນຳການວິເຄາະ, ແລະ ຊ່ວຍໃຫ້ແພດສຸມໃສ່ຈຸດບາດເຈັບທີ່ກວດພົບໂດຍ AI, ໃຫ້ການປະເມີນ ແລະ ກຳນົດວິທີການປິ່ນປົວທີ່ເໝາະສົມ.
ໂດຍສະເພາະ, ອີງຕາມທ່ານດຣ. ຢຸງ, ແພດກະເພາະອາຫານໃນຫວຽດນາມປະເຊີນກັບຄວາມກົດດັນໃນການເຮັດວຽກຢ່າງຫຼວງຫຼາຍ, ໂດຍປະຕິບັດຂັ້ນຕອນການກວດສອບດ້ວຍກ້ອງສ່ອງຫຼາຍສິບຄັ້ງຕໍ່ມື້. AI ໄດ້ສະແດງໃຫ້ເຫັນປະສິດທິພາບທີ່ຊັດເຈນ ແລະ ເປັນຮູບປະທຳໂດຍສະເພາະໃນກໍລະນີການກວດສອບດ້ວຍກ້ອງສ່ອງກະເພາະອາຫານຄັ້ງສຸດທ້າຍຂອງມື້. "AI ເຮັດໜ້າທີ່ເປັນເພື່ອນຮ່ວມທາງ, ແຈ້ງເຕືອນທ່ານໝໍວ່າເຂົາເຈົ້າໄດ້ພາດບາດແຜໃນລຳໄສ້ໃຫຍ່ຫຼືບໍ່, ແລະບາດແຜເຫຼົ່ານັ້ນແມ່ນຫຍັງ," ທ່ານໝໍໄດ້ແບ່ງປັນ. ເມື່ອໃຊ້ AI ໃນການກວດກາດ້ວຍກ້ອງສ່ອງ, ຄວາມສາມາດໃນການກວດຫາຕຸ່ມເນື້ອງອກສາມາດບັນລຸໄດ້ຫຼາຍກວ່າ 95%.
ແນະນຳໃຫ້ເຮັດການສ່ອງກ້ອງ ແລະ ກວດຫາມະເຮັງກະເພາະອາຫານຫຼັງຈາກອາຍຸ 40 ປີ.
ອີງຕາມທ່ານຮອງສາດສະດາຈານ ຮວ່າງແທ່ງຕວຽນ, ຜູ້ອຳນວຍການໂຮງໝໍ 19-8, ໃນການກວດກະເພາະອາຫານດ້ວຍກ້ອງສ່ອງທາງເດີນອາຫານ, ປັນຍາປະດິດ (AI) ມີບົດບາດສຳຄັນໃນການປັບປຸງອັດຕາການກວດພົບ, ຫຼີກລ່ຽງການພາດບາດແຜ, ແລະ ປະຫຍັດການຂາດແຄນບຸກຄະລາກອນທາງການແພດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການຕັດສິນໃຈສຸດທ້າຍຍັງຄົງຂຶ້ນກັບທ່ານໝໍ. ປະສົບການ ແລະ ຄວາມສາມາດຂອງທ່ານໝໍແມ່ນປັດໄຈສຳຄັນ.
ດຣ. ດັງ ກ່າວວ່າ ຄຳແນະນຳກ່ອນໜ້ານີ້ກ່ຽວກັບຕຸ່ມເນື້ອງອກໃນລຳໄສ້ໃຫຍ່ມັກຈະສຸມໃສ່ຄົນທີ່ມີອາຍຸຫຼາຍກວ່າ 50 ປີ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະຈຸບັນ, ມີການຄົ້ນພົບມະເຮັງຫຼາຍຂຶ້ນໃນຄົນໜຸ່ມ. ສະຫະລັດແນະນຳໃຫ້ປະຊາຊົນກວດສຸຂະພາບລຳໄສ້ໃຫຍ່ຕັ້ງແຕ່ອາຍຸ 45 ປີຂຶ້ນໄປ, ໃນຂະນະທີ່ຍີ່ປຸ່ນໄດ້ຫຼຸດອາຍຸລົງຈາກ 45 ປີ ເປັນ 40 ປີ.
ທ່ານໝໍໄດ້ແບ່ງປັນວ່າ ສະຖານທີ່ດັ່ງກ່າວເຄີຍໄດ້ຮັບຄົນເຈັບເພດຍິງອາຍຸ 23 ປີ ຜູ້ທີ່ຖືກກວດພົບວ່າເປັນມະເຮັງຫຼັງຈາກເກີດລູກໄດ້ບໍ່ດົນ. ສຳລັບຄົນເຈັບທີ່ມີອາຍຸນ້ອຍກວ່າ, ລະດັບຄວາມຮ້າຍແຮງຂອງມະເຮັງຈະສູງກວ່າ. ສ່ວນໃຫຍ່ແມ່ນກ່ຽວຂ້ອງກັບປັດໄຈທາງພັນທຸກໍາ.
"ພວກເຮົາແນະນຳໃຫ້ຜູ້ທີ່ມີຍາດພີ່ນ້ອງທາງເລືອດລະດັບໜຶ່ງ ເຊັ່ນ ພໍ່ແມ່ ຫຼື ອ້າຍເອື້ອຍນ້ອງ ຜູ້ທີ່ເປັນມະເຮັງລຳໄສ້ໃຫຍ່ ຫຼື ມະເຮັງຮູທະວານ ຄວນໄປກວດສຸຂະພາບລຳໄສ້ໃຫຍ່ດ້ວຍກ້ອງສ่อง," ດຣ. ດັງ ກ່າວ.
ຖ້າກວດພົບຕຸ່ມທີ່ມີຂະໜາດນ້ອຍກວ່າ 20 ມມ ແລະ ຖືກປະເມີນວ່າເປັນເນື້ອງອກທີ່ບໍ່ແມ່ນມະເຮັງ, ທ່ານໝໍຈະເອົາຕຸ່ມອອກໃນລະຫວ່າງການສ່ອງກ້ອງ. ສຳລັບຕຸ່ມທີ່ໃຫຍ່ກວ່າ, ທ່ານໝໍຈະພິຈາລະນາວ່າຈະເອົາອອກທັນທີ ຫຼື ປະເມີນຕື່ມອີກໂດຍການຍ້ອມສີ ແລະ ເຈາະເອົາເນື້ອເຍື່ອເພື່ອເບິ່ງວ່າມັນໄດ້ບຸກລຸກເຂົ້າໄປໃນຊັ້ນໃຕ້ເຍື່ອເມືອກແລ້ວຫຼືບໍ່, ແລະ ຈາກນັ້ນຕັດສິນໃຈວ່າຈະປິ່ນປົວຕຸ່ມແນວໃດ.
ຖືກກວດພົບວ່າເປັນມະເຮັງກະເພາະອາຫານ ຫຼັງຈາກມີອາການເຈັບທ້ອງ ແລະ ມີອາການເຫຼືອງຢ່າງຕໍ່ເນື່ອງເປັນເວລາ 10 ມື້.
ປະມານ 1.5 ເດືອນກ່ອນປີໃໝ່ຈີນ (ປີໃໝ່ຈີນ), ນາງ ທ. (ອາຍຸ 56 ປີ, ຟູທໍ້) ມີອາການເຈັບທ້ອງຢ່າງຮຸນແຮງຢູ່ບໍລິເວນທ້ອງນ້ອຍ ພ້ອມກັບອາການເຫຼືອງທີ່ຮ້າຍແຮງຂຶ້ນເລື້ອຍໆເປັນເວລາ 10 ມື້. ຫຼັງຈາກການກວດສຸຂະພາບຢູ່ໂຮງໝໍຫຼາຍແຫ່ງ, ນາງໄດ້ຖືກກວດພົບວ່າເປັນມະເຮັງຂອງທໍ່ນໍ້າບີ Valter ທີ່ມີຄວາມສັບສົນຍ້ອນທໍ່ນໍ້າບີອຸດຕັນ.
ການກວດຫາມະເຮັງຈາກອາການຜິດປົກກະຕິໃນລະບົບຍ່ອຍອາຫານ.
ຫຼັງຈາກປະສົບກັບອາການທ້ອງຜູກ ແລະ ນ້ຳໜັກຫຼຸດລົງໃນໄລຍະສັ້ນໆ, ຄົນເຈັບຄົນໜຶ່ງໃນນະຄອນໂຮ່ຈິມິນ ຕ້ອງໄດ້ຜ່າຕັດຍ້ອນມະເຮັງລຳໄສ້ໃຫຍ່.

ພະຍາດນີ້ເປັນສາເຫດຂອງການເສຍຊີວິດໃນບັນດາຊາວຫວຽດນາມຫຼາຍກ່ວາມະເຮັງ.
ອີງຕາມສະຖິຕິ, ມີປະມານ 82,000 ຄົນເສຍຊີວິດຍ້ອນມະເຮັງໃນຫວຽດນາມໃນແຕ່ລະປີ, ໃນຂະນະທີ່ກະຊວງສາທາລະນະສຸກລາຍງານວ່າພະຍາດຫົວໃຈແລະຫຼອດເລືອດໄດ້ເອົາຊີວິດຜູ້ຄົນໄປ 200,000 ຄົນ.
[ໂຄສະນາ_2]
ແຫຼ່ງຂໍ້ມູນ




































![[ຮູບພາບ] ທ່ານນາຍົກລັດຖະມົນຕີ ຟ້າມມິງຈິງ ຢືນຢັນທາງໂທລະສັບກັບຜູ້ອຳນວຍການໃຫຍ່ບໍລິສັດ Rosatom ຂອງ ລັດເຊຍ.](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F11%2F1765464552365_dsc-5295-jpg.webp&w=3840&q=75)




































































(0)