عطیہ کردہ جگر سے راتوں رات زندگی بحال ہوئی۔
23 جون کی سہ پہر، 108 ملٹری سینٹرل ہسپتال کو نیشنل آرگن ٹرانسپلانٹ کوآرڈینیشن سینٹر کی طرف سے ایک نوٹس موصول ہوا جس میں ای ہسپتال میں ایک ٹریفک حادثے کی وجہ سے دماغی طور پر مردہ مریض کے کیس کے بارے میں بتایا گیا۔
مریض کے اہل خانہ نے نقصان کے درد پر قابو پاتے ہوئے دوسروں کی جان بچانے کے لیے اعضا عطیہ کرنے کا فیصلہ کیا۔ یہ ایک نیک عمل ہے، جو ہمدردی کا مظاہرہ کرتا ہے اور کمیونٹی میں انسانیت کا پیغام پھیلاتا ہے۔
مرکزی مشاورت کے لیے مزید وقت نہیں تھا۔ 23 جون کی شام کو، یہ اطلاع ملنے پر کہ دماغی مردہ عطیہ دہندہ کی طرف سے ایک عضو عطیہ کیا گیا ہے، 108 سینٹرل ملٹری ہسپتال کے ڈائریکٹر نے فوری طور پر آن لائن مشاورت کے لیے جگر کی پیوند کاری کی ذیلی کمیٹی کو بلایا، جگر کے کینسر میں مبتلا ایک نوجوان فوجی کی جان بچانے کے لیے فوری طور پر جگر کی پیوند کاری کی گئی۔
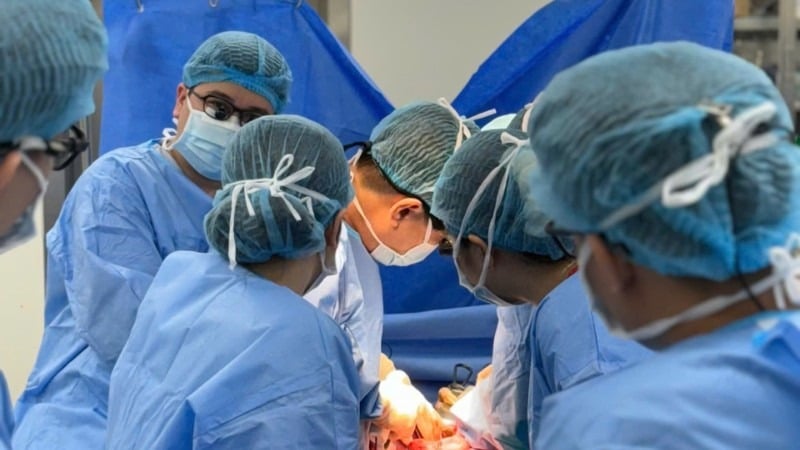
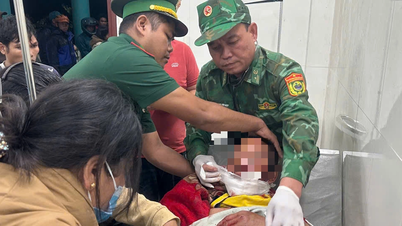
ڈاکٹر مریض کے لیے جگر کی پیوند کاری کی سرجری کرتے ہیں۔ (تصویر: BVCC) |
جیسے ہی عطیہ کردہ جگر کو مربوط کیا گیا، ہیپاٹوبیلیری اور لبلبے کی سرجری کے شعبہ کی پیشہ ور ٹیم نے فوری طور پر ٹرانسپلانٹ وصول کنندہ کی شناخت 12ویں آرمی کور میں کام کرنے والے سپاہی کے طور پر کی، جو ہیپاٹائٹس بی کی وجہ سے سروسس کے پس منظر میں ملٹی فوکل ہیپاٹو سیلولر کارسنوما میں مبتلا ہے، ایک خطرناک حالت جس میں جگر کی ہنگامی پیوند کاری کی ضرورت ہوتی ہے۔
اعضاء کی بحالی کے عمل میں ہونے والی غیر معمولی پیش رفت کی وجہ سے 24 جون کی صبح تک عطیہ کیے گئے جگر کے معیار کو برقرار رکھنا بہت مشکل ہے۔ ہنگامی صورتحال کے پیش نظر، اسی شام، میجر جنرل، پروفیسر، ڈاکٹر لی ہو سونگ، ہسپتال کے ڈائریکٹر، نے فوری اقدامات کرنے کے لیے لیور ٹرانسپلانٹ ذیلی کمیٹی کی آن لائن میٹنگ بلانے کا فیصلہ کیا۔
ایسوسی ایٹ پروفیسر، ڈاکٹر لی وان تھانہ (انسٹی ٹیوٹ آف ڈائجسٹو سرجری کے قائم مقام ڈائریکٹر، ہیپاٹوبیلیری اور لبلبے کی سرجری کے شعبہ کے سربراہ) نے ای ہسپتال میں جگر ہٹانے والی ٹیم کی قیادت کی۔ Vinmec ہسپتال میں ایک بچے کے مریض کے لیے جگر کے بائیں حصے کو مربوط کیا گیا تھا، جب کہ جگر کے دائیں حصے کو 24 جون کو صبح 2 بجے 108 ملٹری سینٹرل ہسپتال میں مریض میں پیوند کاری کے لیے لایا گیا تھا۔
لیور ٹرانسپلانٹ ٹیم نے رات بھر کام کیا۔ 4 گھنٹے کی شدید سرجری کے بعد ٹرانسپلانٹ کامیابی سے مکمل کر لیا گیا۔ مریض سرجری کے بعد مکمل طور پر ہوش میں تھا اور اسے مزید نگرانی اور علاج کے لیے شعبہ سرجیکل ریسیسیٹیشن اینڈ آرگن ٹرانسپلانٹیشن میں منتقل کر دیا گیا تھا۔
لیور ٹرانسپلانٹیشن ایک پیچیدہ بڑی سرجری ہے جس کے لیے ہر مرحلے پر محتاط تیاری کی ضرورت ہوتی ہے، وصول کنندہ کے موزوں ہونے کے انڈیکس کا اندازہ لگانے سے لے کر، خطرات کے لیے منصوبہ بندی کرنے، ہم آہنگی کے لیے ایک کثیر الشعبہ ٹیم کو متحرک کرنے تک۔ ہر تفصیل کو احتیاط سے اور درست طریقے سے انجام دیا جانا چاہیے۔
ڈاکٹر Vu Ngoc Tuan (Hepatobiliary and Pancreatic Surgery Department) نے بتایا کہ تیاری کا ہر مرحلہ وقت کے خلاف ایک دوڑ ہے۔ ہم ہمیشہ اس بات سے واقف ہیں کہ کوئی بھی غلطی عطیہ کرنے والے کی غلطی ہے۔ اس لیے ہر کوئی اعلیٰ جذبے اور ارتکاز کے ساتھ کام کرتا ہے۔
ہر کامیاب ٹرانسپلانٹ کے بعد، عطیہ دہندگان اور ان کے خاندان کا گہرا شکریہ ادا کیا جاتا ہے - وہ لوگ جنہوں نے درد کے وقت امید کے بیج بونے کا انتخاب کیا۔ یہ انسانی اعضاء کا عطیہ ہے جو زندگی اور موت کے دہانے پر کھڑے لوگوں کو جینے کا موقع فراہم کرتا ہے۔
108 ملٹری سینٹرل ہسپتال کے ڈائریکٹر میجر جنرل پروفیسر ڈاکٹر لی ہو سونگ نے جذباتی انداز میں کہا کہ اعضاء کی پیوند کاری مہارت کا معاملہ ہے لیکن اعضاء کا عطیہ ضمیر اور انسانیت کا معاملہ ہے۔ دماغی اعضاء کے عطیہ کرنے والے نہ صرف یہ زندگی چھوڑ دیتے ہیں بلکہ اپنے جسم کا ایک حصہ چھوڑ کر دوسرے شخص کے جسم میں زندہ رہنے اور اپنا حصہ ڈالتے رہتے ہیں۔ ہم اس نیک اقدام پر اظہار تشکر کرنا چاہیں گے۔
ہر کامیاب ٹرانسپلانٹ نہ صرف ایک طبی معجزہ ہے بلکہ محبت کی علامت بھی ہے، انسانیت کی طاقت کا ثبوت ہے، جہاں موت اب ختم نہیں ہوتی بلکہ نازک زندگیوں کے لیے ایک نئی شروعات بن جاتی ہے۔
نوجوانوں میں مایوکارڈیل انفکشن کی وارننگ
مسٹر لام، 33 سال، موٹاپے کا لیول 2 (BMI = 35.4) ہے اور اس نے کئی بار اپنے بائیں سینے میں شدید درد محسوس کیا ہے لیکن یہ محض ایک عام علامت سمجھ کر اسے موضوعی طور پر نظر انداز کر دیا۔ تاہم، ایک رات، اسے اچانک سینے میں شدید درد ہوا، جو اس کے بائیں بازو اور ٹھوڑی کے نیچے پھیل گیا، اس کے ساتھ پسینہ بھی بہنے لگا۔ اسے تشویشناک حالت میں اس کے رشتہ داروں نے ہو چی منہ شہر کے تام انہ جنرل ہسپتال کے ایمرجنسی روم میں لے جایا۔
انٹروینشنل کارڈیالوجی سینٹر میں، ڈاکٹروں نے اس بات کا تعین کیا کہ اسے غیر ایس ٹی ایلیویشن مایوکارڈیل انفکشن (این ایس ٹی ای ایم آئی) ہے، جو دل کا دورہ پڑنے کی ایک قسم ہے جو اس وقت ہوتا ہے جب کورونری شریان جزوی طور پر بلاک ہو جاتی ہے۔ کورونری انجیوگرافی کے نتائج سے پتہ چلتا ہے کہ اس کی anterior interventricular artery کا 99% تنگ ہونا تھا، جو دل کو کھانا کھلانے والی اہم جگہوں میں سے ایک ہے۔
فوری طور پر، ڈاکٹر Nguyen Van Duong اور ان کی ٹیم نے رکاوٹ کے ذریعے ایک گائیڈ وائر ڈال کر، غبارے کو پھیلا کر اور intravascular computed tomography (OCT) کی رہنمائی میں 3.0×28mm کا سٹینٹ لگا کر مداخلت کی۔ 30 منٹ کے بعد، خون کا بہاؤ بحال ہو گیا، درد نمایاں طور پر کم ہو گیا، ہیموڈینامکس مستحکم تھے اور مریض کو 5 دن کی نگرانی کے بعد فارغ کر دیا گیا۔
ڈاکٹر ڈوونگ کے مطابق، مایوکارڈیل انفکشن تیزی سے جوان ہو رہا ہے۔ پہلے یہ بیماری 45 سال سے زیادہ عمر کے لوگوں میں عام تھی لیکن اب 35 سال سے کم عمر کے زیادہ کیسز سامنے آ رہے ہیں، یہاں تک کہ 30 سال سے کم عمر کے افراد کی حالت تشویشناک ہے۔ اعداد و شمار بتاتے ہیں کہ 30-34 سال کی عمر کے گروپ میں مایوکارڈیل انفکشن کی شرح مردوں میں 12.9/1,000 اور خواتین میں 2.2/1,000 ہے۔
خاص طور پر، نوجوانوں میں علامات اکثر غیر معمولی ہوتی ہیں. سینے میں شدید درد کے علاوہ، مریضوں کو تھکاوٹ، سانس لینے میں دشواری، پسینہ آنے، متلی محسوس، ایپی گیسٹرک درد، یا بیہوش ہو سکتا ہے۔
یہ علامات ہضم کی خرابی یا ہلکے مسائل کے ساتھ آسانی سے الجھ جاتی ہیں، جس کی وجہ سے تشخیص میں تاخیر ہوتی ہے اور پیچیدگیوں کا خطرہ بڑھ جاتا ہے جیسے اریتھمیا، شدید دل کی ناکامی، پیری کارڈائٹس یا اچانک موت۔
ماہرین کا مشورہ ہے کہ نوجوانوں کو جسم کی غیرمعمولی علامات، خاص طور پر سینے میں درد، سانس لینے میں دشواری یا طویل تھکاوٹ کے ساتھ موضوعی نہیں ہونا چاہیے۔
دل کی بیماریوں جیسے مایوکارڈیل انفکشن اور فالج کے علاوہ، کینسر جیسی خطرناک بیماریوں کے لیے وقتاً فوقتاً اسکریننگ پر بھی توجہ دی جارہی ہے۔
جدید تشخیصی امیجنگ ٹیکنالوجی اور مداخلت کی تکنیک کی قابل ذکر ترقی کے ساتھ، بہت سی خطرناک بیماریوں کا جلد پتہ لگایا جا سکتا ہے، یہاں تک کہ جب کوئی واضح علامات نہ ہوں، اس طرح علاج کی تاثیر اور مریضوں کے لیے طویل مدتی معیار زندگی کو بہتر بنایا جا سکتا ہے۔
روبوٹ اعلی کارکردگی کے ساتھ کینسر کو کاٹنے میں مدد کرتے ہیں۔
مسٹر ایچ این ڈی، 80 سالہ، ہو چی منہ شہر میں رہائش پذیر، ہیماتوریا، طویل دردناک پیشاب اور پیٹ کے نچلے حصے میں درد کی علامات کے ساتھ ہسپتال میں داخل تھے۔ ڈپارٹمنٹ آف یورولوجی - سنٹر فار یورولوجی - نیفرولوجی - اینڈرولوجی، تام انہ جنرل ہسپتال، ہو چی منہ سٹی میں معائنے کے بعد، ڈاکٹروں نے دریافت کیا کہ اسے 4 سینٹی میٹر کے مہلک ٹیومر کے ساتھ مثانے کا کینسر ہے جس نے پٹھوں کی تہہ پر گہرائی سے حملہ کیا تھا اور بائیں شرونیی حصے میں پھیل گیا تھا۔
سینٹر کے ڈائریکٹر ایسوسی ایٹ پروفیسر ڈاکٹر وو لی چوئن کے مطابق، مریض بوڑھا تھا اور اسے ہائی بلڈ پریشر اور ذیابیطس جیسی کئی بنیادی بیماریاں تھیں، اس لیے وہ اتنا صحت مند نہیں تھا کہ ایک طویل اوپن سرجری برداشت کر سکے۔
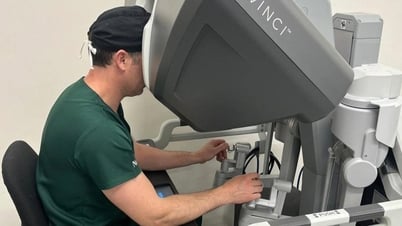
لہذا، ڈاکٹر نے میٹاسٹیسیس کو روکنے اور مریض کے طویل مدتی بقا کے امکانات کو بڑھانے کے لیے پورے مثانے کو ہٹانے کے لیے سرجری کی سفارش کی۔ جراحی کے اختیارات کے بارے میں مشورہ کرنے کے بعد، مسٹر ڈی نے ڈاونچی ژی روبوٹ کے تعاون سے لیپروسکوپک سرجری کا انتخاب کرنے پر اتفاق کیا، جو ایک کم سے کم حملہ آور طریقہ ہے، درد کو کم کرتا ہے، صحت یابی کا وقت کم کرتا ہے اور بوڑھوں کے لیے موزوں ہے۔
ڈاونچی الیون روبوٹک نظام کی مدد سے، طبی ماہرین نے مریض کے پورے مثانے، سیمینل ویسکلز، پروسٹیٹ اور دو طرفہ شرونیی لمف نوڈس کو ہٹانے کے لیے سرجری کی۔
چار لچکدار مکینیکل بازوؤں کے ساتھ روبوٹ نے ڈاکٹر کو شرونی کے تنگ حصے میں گہرائی تک پہنچنے، درست طریقے سے کام کرنے، کاٹنے، جلانے، خون بہنے کو احتیاط سے روکنے میں مدد کی ہے، بغیر کسی خاص خون کا بہاؤ۔ یہ روایتی لیپروسکوپک سرجری کے مقابلے میں روبوٹ کے شاندار فوائد میں سے ایک ہے، خاص طور پر جب گہرے علاقوں میں مداخلت کرنا، ہاتھ سے کام کرنا مشکل ہے۔
مثانے کو ہٹانے کے بعد، ڈاکٹر پیشاب کی نالی کے لیے جلد کے دونوں ureters کو کھول دیتے ہیں۔ ایسوسی ایٹ پروفیسر ڈاکٹر چوئن نے کہا کہ اگر مریض جوان ہے اور رسولی پیشاب کی نالی تک نہیں پھیلی ہے تو چھوٹی آنت کے ٹکڑے کا استعمال کرتے ہوئے مثانے کو دوبارہ بنایا جا سکتا ہے۔
تاہم، مسٹر ڈی کا کیس اس تکنیک کے لیے موزوں نہیں تھا کیونکہ ٹیومر نے پیشاب کی نالی پر حملہ کر دیا تھا۔ سرجری کے بعد، مریض جلد صحت یاب ہو گیا، اسے تھوڑا سا درد ہوا، اور صرف 3 دن کے بعد اسے فارغ کر دیا گیا۔
پہلے 1-3 مہینوں کے دوران، پیشاب کی مؤثر نکاسی کو یقینی بنانے اور پیچیدگیوں سے بچنے کے لیے مریض کی کڑی نگرانی کی ضرورت ہوتی ہے۔ صحت یاب ہونے کے بعد، مسٹر ڈی نے ہسپتال کے آنکولوجی ڈیپارٹمنٹ میں کیموتھراپی جاری رکھی۔
مہلک مثانے کے کینسر کو دو گروہوں میں تقسیم کیا گیا ہے: سطحی، جو کہ بلغمی تہہ تک محدود ہے، اور ناگوار، جو پٹھوں کی تہہ میں گھس چکا ہے۔ امریکن کینسر سوسائٹی کے مطابق، ہر سال مثانے کے کینسر کے تقریباً 84,870 نئے کیسز کی تشخیص ہوتی ہے، جس کے نتیجے میں تقریباً 17,420 اموات ہوتی ہیں۔
5 سالہ بقا کی شرح بڑی حد تک اس مرحلے پر منحصر ہے جس میں بیماری کا پتہ چلا ہے۔ ابتدائی مراحل میں، سرجری یا مقامی مثانے کی کیموتھراپی کے ذریعے موثر علاج حاصل کیا جا سکتا ہے۔ جب کینسر نے پٹھوں کی تہہ پر حملہ کیا ہے، تو مریض کی حالت پر منحصر ہے، سرجری سے پہلے یا بعد میں سیسٹیمیٹک کیموتھراپی کے ساتھ مل کر پورے مثانے کو ہٹانا ضروری ہے۔
مثانے کا کینسر اکثر پیشاب کی غیر مخصوص علامات جیسے ہیماتوریا، دردناک پیشاب، بار بار پیشاب، شرونی یا کمر کے نچلے حصے میں درد کے ساتھ پیش کرتا ہے۔ اس سے بیماری دیر سے تشخیص کا شکار ہوجاتی ہے۔
کچھ خطرے والے عوامل میں سگریٹ نوشی، زہریلے کیمیکلز کی نمائش، دائمی سیسٹائٹس، شرونیی تابکاری تھراپی کی تاریخ، بعض کیموتھراپی ادویات کا استعمال، عمر رسیدہ (55 سال سے زیادہ) اور جینیاتی عوامل شامل ہیں۔
مثانے کے کینسر سے بچاؤ کے لیے، ڈاکٹر صحت مند طرز زندگی بنانے، تمباکو نوشی نہ کرنے، وافر مقدار میں پانی پینے، باقاعدگی سے ورزش کرنے، کیمیکلز کی نمائش سے گریز کرنے اور جلد پتہ لگانے اور بروقت مداخلت کے لیے باقاعدگی سے صحت کا معائنہ کرانے کی سفارش کرتے ہیں۔
یہ سوچ کر کہ یہ گیسٹرائٹس ہے، ایک 13 سالہ لڑکی کو تقریباً شدید اپینڈیسائٹس کی پیچیدگیوں کا سامنا تھا۔
ہیوین (13 سال کی عمر) کے پیٹ میں درد تھا جو دو دن تک جاری رہا، اس کے ساتھ اسہال اور الٹی بھی تھی۔ اس کے گھر والوں نے سوچا کہ یہ گیسٹرائٹس ہے تو وہ اسے ڈاکٹر کے پاس لے گئے۔ گیسٹرائٹس کی تشخیص اور گھر پر دوائیں تجویز کرنے کے بعد، اس کے پیٹ کا درد بہتر نہیں ہوا بلکہ مزید شدید ہو گیا۔ اس کے اہل خانہ اسے فوری طور پر ہو چی منہ شہر کے تام انہ جنرل ہسپتال کے ایمرجنسی روم میں لے گئے۔
یہاں، ایم ایس سی۔ ڈاکٹر Ton Thi Anh Tu (شعبہ اطفال کی سرجری) نے کہا کہ خون کے ٹیسٹ کے نتائج سے پتہ چلتا ہے کہ خون کے سفید خلیات کی تعداد 16,320G/L تک بڑھ گئی (عام طور پر 10G/L سے کم)، جن میں سے نیوٹروفیلز 75.2% تھے، سوزش کی عکاسی کرنے والا CRP انڈیکس 48m/L سے نیچے تھا۔
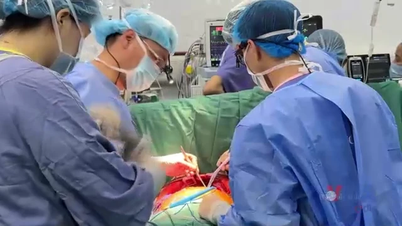
پیٹ کے الٹراساؤنڈ میں 12 ملی میٹر کا اپینڈکس دکھایا گیا جس کے ارد گرد چربی کی دراندازی تھی، جو شدید اپینڈیسائٹس کی واضح علامت ہے۔ خوش قسمتی سے، اپینڈکس نہیں پھٹا تھا اور نہ ہی نیکروٹک بن گیا تھا۔ ہیون کو اس رات لیپروسکوپک سرجیکل ٹیم نے اپنا اپینڈکس ہٹا دیا تھا اور دو دن کے علاج کے بعد اسے بحفاظت فارغ کر دیا گیا تھا۔
ڈاکٹر ٹو کے مطابق، بچوں میں سرجیکل ایمرجنسی کی سب سے عام وجہ ایکیوٹ اپینڈیسائٹس ہے۔ اپینڈکس آنت کا ایک چھوٹا، انگلی کے سائز کا حصہ ہے جو سیکم کے شروع میں واقع ہوتا ہے۔ جب سوزش ہوتی ہے، خاص طور پر ابتدائی مراحل میں، علامات آسانی سے دیگر ہضم کی بیماریوں جیسے گیسٹرائٹس، اینٹرائٹس، ایڈنیکسائٹس یا میکیل ڈائیورٹیکولائٹس کے ساتھ الجھ جاتی ہیں۔
ڈاکٹروں کا تجزیہ ہے کہ گیسٹرائٹس اکثر وائرس جیسے روٹا وائرس، نورو وائرس یا بیکٹیریا جیسے E.coli، سالمونیلا کی وجہ سے غیر صحت بخش خوراک اور پانی کے ذریعے ہوتا ہے۔ علامات میں اکثر ایپی گیسٹرک ریجن میں ہلکا درد، الٹی، اسہال، ہلکا بخار کے ساتھ شامل ہیں۔
دریں اثنا، شدید اپینڈیسائٹس اکثر ناف یا ایپی گیسٹرک ریجن کے ارد گرد ایک مدھم درد کے ساتھ شروع ہوتا ہے، چند گھنٹوں کے بعد آہستہ آہستہ دائیں iliac fossa کی طرف جاتا ہے، جہاں اپینڈکس واقع ہوتا ہے اور کھانستے، چھینکنے، حرکت کرنے یا دبانے سے درد نمایاں طور پر بڑھ جاتا ہے۔ یہ بیماری بھوک میں کمی، متلی، بخار اور بعض اوقات اسہال کے ساتھ ہوسکتی ہے۔
اپینڈیسائٹس، اگر فوری طور پر پتہ نہ چلایا جائے اور اس کا آپریشن نہ کیا جائے تو یہ خطرناک پیچیدگیوں کا باعث بن سکتا ہے جیسے اپینڈکس کا پھٹ جانا، پیریٹونائٹس کا باعث بنتا ہے، پیٹ کا شدید انفیکشن جو جان لیوا ثابت ہو سکتا ہے۔
ڈاکٹر ٹو تجویز کرتا ہے کہ جب بچے پیٹ میں طویل درد کی علامات ظاہر کرتے ہیں، خاص طور پر دائیں پیٹ کے نچلے حصے میں درد، بخار، متلی یا اسہال کے ساتھ، والدین کو اپنے بچوں کو درست تشخیص کے لیے ہسپتال یا طبی سہولت میں لے جانا چاہیے۔
ڈاکٹر کے مشورے کے بغیر اپنے بچے کو درد کم کرنے والی دوائیں یا اینٹی بائیوٹکس کبھی نہ دیں کیونکہ اس سے علامات چھپ سکتی ہیں اور تشخیص مشکل ہو سکتا ہے۔ اس کے علاوہ، پیٹ پر گرمی نہ لگائیں کیونکہ اس سے سوزش کی شرح اور اپینڈکس کے پھٹنے کا خطرہ بڑھ سکتا ہے۔
ماخذ: https://baodautu.vn/tin-moi-y-te-ngay-266--xuyen-dem-hoi-sinh-su-song-tu-la-gan-hien-tang-d314338.html


![[تصویر] وزیر اعظم فام من چن کی ہنگری کی قومی اسمبلی کے اسپیکر کوور لاسزلو سے ملاقات](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760970413415_dsc-8111-jpg.webp)
![[تصویر] وزیر اعظم فام من چن نے صوبہ گنما (جاپان) کے گورنر مسٹر یاماموتو اچیتا کا استقبال کیا۔](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/21/1761032833411_dsc-8867-jpg.webp)

![[تصویر] دا نانگ کے رہائشی دریائے ہان کے منہ پر بڑی لہروں کی "تصاویر کی تلاش میں"](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/21/1761043632309_ndo_br_11-jpg.webp)

































































































تبصرہ (0)