गर्भवती महिलाओं को भ्रूण संबंधी असामान्यताओं और आनुवंशिक रोगों की जांच शीघ्र करानी चाहिए।
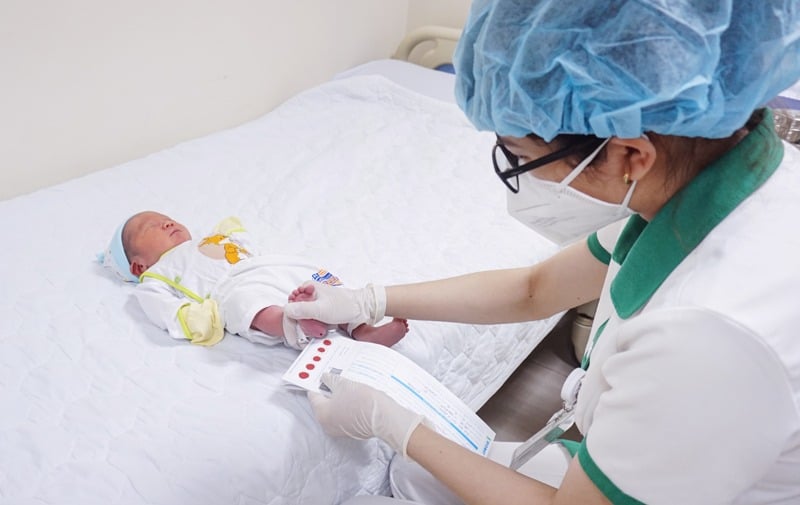
हो ची मिन्ह सिटी में एक स्वस्थ बालक का जन्म हुआ, जबकि गर्भावस्था के 21वें सप्ताह में उसे मेकोनियम पेरिटोनाइटिस के साथ-साथ एक दुर्लभ आनुवंशिक असामान्यता, गुणसूत्र संख्या 2 पर माइक्रोडुप्लीकेशन का निदान किया गया था।
डॉक्टरों का सुझाव है कि सभी गर्भवती महिलाओं को भ्रूण संबंधी असामान्यताओं और आनुवंशिक रोगों की जांच शीघ्र करानी चाहिए। |
बच्चे की 32 वर्षीय माँ पिछले अक्टूबर में अंतर्गर्भाशयी गर्भाधान (आईयूआई) करवाने के बाद पहली बार गर्भवती हुई। एनआईपीटी (गैर-आक्रामक प्रसवपूर्व परीक्षण) सहित पहली तिमाही के स्क्रीनिंग परीक्षण कम जोखिम वाले थे और उनमें कोई असामान्यता नहीं पाई गई।
हालांकि, गर्भावस्था के 21वें सप्ताह में, अस्पताल में अल्ट्रासाउंड करते समय, डॉक्टर ने पाया कि भ्रूण में मेकोनियम पेरिटोनिटिस के लक्षण थे, साथ ही पेट में स्राव, कई सेप्टा, बिखरे हुए कैल्शिफिकेशन और आंत की दीवार में रुकावट के लक्षण भी थे।
कारण जानने के लिए, गर्भवती महिला को आनुवंशिक परीक्षण के लिए एमनियोसेंटेसिस करवाने को कहा गया। परिणामों से पता चला कि भ्रूण में गुणसूत्र 2 के q12.3-q13 क्षेत्र में माइक्रोडुप्लिकेशन था, जो एक दुर्लभ असामान्यता है और जिसके बारे में विश्व चिकित्सा साहित्य में बहुत कम विशिष्ट आँकड़े उपलब्ध हैं।
डॉ. गुयेन थी मोंग नघी, जिन्होंने इस मामले की प्रत्यक्ष निगरानी की, के अनुसार, इस पुनरावृत्ति में अनेक जीन होते हैं, लेकिन यह कार्य को प्रभावित नहीं करता है या विशिष्ट असामान्यताओं के रूप में प्रकट नहीं होता है।
डॉक्टर ने पति-पत्नी दोनों को आनुवंशिक परीक्षण करवाने की सलाह दी ताकि यह पता लगाया जा सके कि यह कोई आनुवंशिक असामान्यता है या गर्भाधान के दौरान कोई नया उत्परिवर्तन, लेकिन परिवार ने निजी कारणों से इनकार कर दिया। इसलिए, चिकित्सा दल ने उचित उपचार योजना बनाने के लिए भ्रूण की रूपात्मक अभिव्यक्तियों और विकास पर कड़ी नज़र रखी।
स्थिति तब और जटिल हो गई जब 21वें सप्ताह में गर्भवती महिला को केवल 23 मिमी के छोटे गर्भाशय ग्रीवा के कारण समय से पहले जन्म के जोखिम का पता चला, जो कि 24वें सप्ताह से पहले 25 मिमी की सुरक्षित सीमा से कम था। डॉक्टर ने एक आईयूडी लगाया और गर्भवती महिला को आराम करने और पेट दर्द, रक्तस्राव, एमनियोटिक द्रव रिसाव या भ्रूण की कमजोर गति जैसे असामान्य लक्षणों पर बारीकी से नजर रखने का निर्देश दिया।
गर्भावस्था के दौरान, गर्भवती महिला ने पेट के तरल पदार्थ की मात्रा, आंत्र फैलाव, कैल्सीफिकेशन, एमनियोटिक द्रव और भ्रूण शोफ के लक्षणों का आकलन करने के लिए साप्ताहिक अल्ट्रासाउंड करवाए। गहन भ्रूण इकोकार्डियोग्राफी में हल्के ट्राइकसपिड रेगुर्गिटेशन का भी पता चला।
डॉ. नघी के अनुसार, मेकोनियम पेरिटोनाइटिस एक ऐसी बीमारी थी जिसमें मृत्यु दर बहुत अधिक थी, लेकिन निदान और सर्जरी में प्रगति के कारण अब जीवित रहने की दर 80-92% तक पहुंच गई है।
कुछ हल्के मामलों में हस्तक्षेप की आवश्यकता नहीं होती, जबकि आंतों में रुकावट या आसंजनों वाले शिशुओं को जन्म के तुरंत बाद सर्जरी की आवश्यकता होती है। इसलिए, प्रसूति रोग विशेषज्ञों, स्त्री रोग विशेषज्ञों, भ्रूण चिकित्सा और नवजात रोग विशेषज्ञों की टीम हर चरण पर बारीकी से नज़र रखती है ताकि तुरंत हस्तक्षेप के लिए तैयार रहें।
जब भ्रूण 38 सप्ताह का हो जाता है और पर्याप्त परिपक्व हो जाता है, तो डॉक्टर भ्रूण संकट या मेकोनियम एस्पिरेशन सिंड्रोम के जोखिम से बचने के लिए सक्रिय सिजेरियन सेक्शन की सिफारिश करते हैं, जो जन्म के बाद गंभीर श्वसन जटिलताओं का कारण बन सकता है।
जन्म के समय इस शिशु का वजन 3.7 किलोग्राम था और उसकी नाक, गले और श्वासनली को साफ करने के लिए विशेष उपकरणों का उपयोग किया गया।
बच्चा अच्छी तरह रोया, अपनी साँसें खुद ले रहा था और उसकी त्वचा गुलाबी थी। उसे निगरानी के लिए एनआईसीयू में स्थानांतरित कर दिया गया। 48 घंटे बाद, बच्चा सामान्य रूप से खाने-पीने और मल त्याग करने लगा, और उसे किसी सर्जरी की ज़रूरत नहीं पड़ी। जन्म के छह दिन बाद, उसका स्वास्थ्य स्थिर था, और उसे अस्पताल से छुट्टी दे दी गई और आगे की निगरानी के लिए एक अनुवर्ती जाँच के लिए निर्धारित किया गया।
गुणसूत्र 2 मनुष्यों में सबसे बड़े गुणसूत्रों में से एक है, जिसमें कई महत्वपूर्ण जीन होते हैं। दोहराए गए खंड के स्थान और आकार के आधार पर, इसके प्रभाव व्यक्ति-दर-व्यक्ति भिन्न हो सकते हैं। कार्यात्मक जीन क्षेत्र के बाहर स्थित छोटे दोहराए गए गुणसूत्रों वाले कुछ लोग पूरी तरह से सामान्य रूप से विकसित हो सकते हैं।
डॉक्टर सलाह देते हैं कि सभी गर्भवती महिलाओं को भ्रूण संबंधी असामान्यताओं और आनुवंशिक रोगों की जल्द से जल्द जाँच करवानी चाहिए। नियमित प्रसवपूर्व जाँच कार्यक्रम का पालन करने से असामान्यताओं का जल्द पता लगाने में मदद मिलती है, जिससे माँ और बच्चे की अधिकतम सुरक्षा सुनिश्चित करने के लिए प्रसवपूर्व हस्तक्षेप, गर्भावस्था के दौरान कड़ी निगरानी और प्रसवोत्तर उपचार सहित उचित उपचार उपलब्ध हो पाता है।
एक साथ दो कैंसर से लड़ना
16 साल तक थायराइड कैंसर की सर्जरी के बाद, सुश्री ची (47 वर्षीय) को स्टेज 1बी एंडोमेट्रियल कैंसर का पता चलने पर आश्चर्य हुआ।
जाँच के परिणामों से पता चला कि ची के एंडोमेट्रियम में एक ट्यूमर था जो गर्भाशय की मांसपेशी परत की आधी से ज़्यादा मोटाई पर आक्रमण कर रहा था। यह FIGO वर्गीकरण के अनुसार स्टेज 1B एंडोमेट्रियल कैंसर का संकेत है। यह ट्यूमर एंडोमेट्रियम की कोशिकाओं से विकसित होता है, मांसपेशी परत पर आक्रमण कर चुका है, लेकिन गर्भाशय ग्रीवा या अंडाशय तक नहीं फैला है।
सुश्री ची के पहले से ही तीन बच्चे थे और वह अब और बच्चे पैदा नहीं करना चाहती थीं, इसलिए डॉक्टरों ने पूरी तरह से हिस्टेरेक्टॉमी और दो एडनेक्सेक्टॉमी करने का फैसला किया, और संक्रमण की गंभीरता की जाँच के लिए 28 पेल्विक लिम्फ नोड्स भी निकाले। ऑपरेशन के बाद बायोप्सी के नतीजों से पुष्टि हुई कि उन्हें स्टेज 3 एंडोमेट्रियल कैंसर था, जो एक बेहद घातक रूप है, हालाँकि लिम्फ नोड्स में सिर्फ़ सूजन थी और उनमें कोई मेटास्टेटिक कोशिकाएँ नहीं थीं।
उपचार करने वाले चिकित्सक के अनुसार, इसका अर्थ यह है कि पुनरावृत्ति और मेटास्टेसिस का जोखिम अभी भी अधिक है, इसलिए रोगी को चिकित्सा उपचार जारी रखने और सर्जरी के बाद भी उसकी बारीकी से निगरानी करने की आवश्यकता है।
एंडोमेट्रियल कैंसर महिलाओं में होने वाले आम स्त्रीरोग संबंधी कैंसरों में से एक है, विशेष रूप से 50-70 वर्ष की आयु वर्ग या रजोनिवृत्ति के बाद की महिलाओं में।
प्रारंभिक अवस्था में, रोग अक्सर स्पष्ट लक्षण नहीं दिखाता है और इसे आसानी से अन्य स्त्रीरोग संबंधी विकारों के साथ भ्रमित किया जा सकता है।
विशिष्ट लक्षणों में असामान्य योनि से रक्तस्राव, विशेष रूप से रजोनिवृत्ति के बाद; पैल्विक या पेट के निचले हिस्से में दर्द; अस्पष्टीकृत वजन घटना; सेक्स के दौरान दर्द और लगातार थकान शामिल हैं।
एंडोमेट्रियल कैंसर का सटीक कारण अभी तक स्पष्ट रूप से निर्धारित नहीं किया गया है, हालांकि, एस्ट्रोजन और प्रोजेस्टेरोन हार्मोन के बीच असंतुलन को एंडोमेट्रियल कोशिकाओं की असामान्य वृद्धि को बढ़ावा देने वाला एक प्रमुख कारक माना जाता है।
इसके अलावा, पॉलीसिस्टिक ओवरी सिंड्रोम (पीसीओएस), मोटापा, मधुमेह आदि जैसी ओव्यूलेशन संबंधी विकार पैदा करने वाली स्थितियां भी इस रोग के जोखिम को बढ़ाने में योगदान करती हैं।
रोग की अवस्था और स्वास्थ्य स्थिति के आधार पर, एंडोमेट्रियल कैंसर के उपचार में निम्नलिखित शामिल हो सकते हैं: पूर्ण हिस्टेरेक्टॉमी, कीमोथेरेपी, रेडियोथेरेपी, हार्मोन थेरेपी, इम्यूनोथेरेपी या लक्षित चिकित्सा। उपचार के बाद, रोगियों को डॉक्टर के निर्देशों का पालन करना चाहिए, समय पर जाँच के लिए आना चाहिए, और रोग को दोबारा होने या गंभीर होने से रोकने के लिए एक स्वस्थ जीवनशैली अपनानी चाहिए।
डॉ. ले नहत गुयेन, प्रसूति एवं स्त्री रोग इकाई, ताम आन्ह जनरल अस्पताल, हो ची मिन्ह सिटी (पूर्व में चान्ह हंग वार्ड, जिला 8) की सिफारिश है कि मरीजों को संतुलित आहार लेना चाहिए जिसमें बहुत सारी हरी सब्जियां और फल हों, पर्याप्त पानी पीना चाहिए, चीनी और नमक कम करना चाहिए और हल्की शारीरिक गतिविधियों जैसे चलना, योग, तैराकी को बढ़ाना चाहिए... स्वास्थ्य लाभ की प्रक्रिया में सहायता के लिए प्रतिदिन 15-30 मिनट तक।
इसके अलावा, शांत मन रखना और वजन को उचित सीमा (बीएमआई < 23) के भीतर नियंत्रित रखना भी ऐसे कारक हैं जो उपचार की प्रभावशीलता में सुधार करने में मदद करते हैं।
कैंसर उपचार के बाद फ़ीलपाँव रोग: तुरंत नियंत्रण के लिए सही तरीके से समझें
गर्भाशय कैंसर की सर्जरी के तीन साल बाद, सुश्री न्गोक (55 वर्ष) के बाएँ पैर में सूजन बढ़ती जा रही थी, जिससे चलना मुश्किल हो गया और उनकी दैनिक गतिविधियाँ बुरी तरह प्रभावित होने लगीं। लिम्फेडेमा की सही पहचान से उन्हें बिना सर्जरी के, कम्प्रेशन पट्टियों से इसका प्रभावी ढंग से इलाज करने में मदद मिली।
इससे पहले, सुश्री न्गोक को गर्भाशय कैंसर के लिए कीमोथेरेपी के साथ-साथ हिस्टेरेक्टॉमी और पेल्विक लिम्फ नोड विच्छेदन की सर्जरी भी करवानी पड़ी थी। इलाज के दो साल बाद, उनके बाएँ पैर में सूजन और कभी-कभी दर्द होने लगा।
वह अस्पताल गई और पता चला कि उसे निचले अंगों में शिरापरक अपर्याप्तता है। उसका वैरिकोज़ वेन की दवा और विशेष स्टॉकिंग्स से इलाज किया गया, लेकिन कोई सुधार नहीं हुआ।
2025 के मध्य तक, उसका बायां पैर उसके दाहिने पैर से लगभग दोगुना बड़ा हो गया, जिससे उसके जीवन की गुणवत्ता गंभीर रूप से प्रभावित हुई और उसे हो ची मिन्ह सिटी के ताम अन्ह जनरल अस्पताल में जाने के लिए मजबूर होना पड़ा।
थोरेसिक और वैस्कुलर सर्जरी विभाग के मास्टर, डॉक्टर, विशेषज्ञ आई ले ची हियू ने कहा कि शिरापरक अपर्याप्तता के अलावा, सुश्री नगोक लिम्फेडेमा से भी पीड़ित थीं, जो कैंसर के उपचार के बाद रोगियों में एक आम जटिलता है, विशेष रूप से स्त्री रोग, स्तन, मूत्र, जननांग और सिर और गर्दन के कैंसर के रोगियों में।
लिम्फेडेमा एक ऐसी स्थिति है जिसमें शरीर के किसी हिस्से में लसीका द्रव जमा हो जाता है, जिससे सूजन, दर्द और आसपास के ऊतकों में दबाव पड़ता है। लसीका द्रव, जो प्रतिरक्षा प्रणाली का एक हिस्सा है, त्वचा और मांसपेशियों के बीच संचार करता है और प्रतिरक्षा कोशिकाओं व पोषक तत्वों के परिवहन और बैक्टीरिया व वायरस जैसी बाहरी कोशिकाओं को हटाने के लिए ज़िम्मेदार होता है। जब लसीका तंत्र क्षतिग्रस्त हो जाता है, जैसे कि लिम्फ नोड विच्छेदन, विकिरण या संक्रमण के बाद, द्रव का प्रवाह बाधित हो जाता है, जिससे एडिमा हो जाती है।
डॉ. हियू ने बताया, "सुश्री न्गोक जैसी कैंसर रोगियों में, पेल्विक लिम्फ नोड विच्छेदन के साथ गर्भाशय-उच्छेदन से स्थानीय लसीका तंत्र क्षतिग्रस्त या नष्ट हो सकता है। परिणामस्वरूप, द्रव संचारित नहीं हो पाता, जिससे निचले अंगों में लंबे समय तक सूजन बनी रहती है।"
सुश्री नगोक का इलाज गैर-आक्रामक चिकित्सा पद्धति से किया गया, जिसमें उनके पूरे बाएँ पैर पर दबाव पट्टियाँ बाँधी गईं। दबाव पट्टियाँ समान दबाव बनाती हैं जिससे लसीका द्रव हृदय की ओर वापस जाता है, सूजन कम होती है और सूजन बढ़ने से रुकती है।
इसके अलावा, उसे शरीर में तरल पदार्थ के संचार को बेहतर बनाने के लिए मालिश और हल्के व्यायाम करने के निर्देश दिए गए। दो हफ़्तों के बाद, उसके बाएँ पैर की सूजन काफ़ी कम हो गई, और अगर इलाज का सही तरीक़ा अपनाया गया, तो लगभग तीन महीनों में सूजन सामान्य हो जाने की उम्मीद है।
डॉ. हियू ने कहा कि लिम्फेडेमा शरीर के किसी भी क्षेत्र में हो सकता है लेकिन यह बाहों या पैरों में सबसे आम है।
उदर और जननांग क्षेत्रों में होने वाले कैंसर, जैसे कि गर्भाशय ग्रीवा, अंडाशय, एंडोमेट्रियल, कोलोरेक्टल कैंसर... पैरों में लिम्फेडेमा का कारण बन सकते हैं। जिन लोगों को सिर और गर्दन का कैंसर हुआ है, उनके चेहरे, गर्दन या ठुड्डी के नीचे सूजन हो सकती है। कुछ रोगियों को गले जैसी आंतरिक सूजन भी हो सकती है, जिससे सांस लेने और निगलने में कठिनाई हो सकती है।
डॉक्टरों की सलाह है कि कैंसर का इलाज करा रहे या करा चुके मरीजों को क्षतिग्रस्त त्वचा क्षेत्रों की सुरक्षा करके तथा खरोंच और संक्रमण से बचकर लिम्फेडेमा को सक्रिय रूप से रोकना चाहिए।
आराम करते या लेटते समय प्रभावित अंग को हृदय से ऊपर उठाकर रखें। लसीका परिसंचरण बनाए रखने के लिए नियमित रूप से, धीरे-धीरे, लेकिन बहुत ज़ोर से नहीं, व्यायाम करें। प्रभावित क्षेत्र में भारी सामान उठाने, तंग गहने पहनने या तंग कपड़े पहनने से बचें।
स्वस्थ वजन बनाए रखें, नमक कम करें और लसीका प्रवाह में सहायता के लिए खूब पानी पिएं।
लिम्फेडेमा, यदि तुरंत नियंत्रित नहीं किया जाता है, तो क्रोनिक एडिमा, बार-बार होने वाले संक्रमण, गतिशीलता में कमी का कारण बन सकता है, जिससे जीवन की गुणवत्ता गंभीर रूप से प्रभावित हो सकती है। सही निदान और उचित उपचार रोगियों को शीघ्र स्वस्थ होने और दीर्घकालिक जटिलताओं से बचने में मदद करता है।
स्रोत: https://baodautu.vn/tin-moi-y-te-ngay-78--thai-phu-can-sang-loc-di-tat-thai-nhi-va-benh-ly-di-truyen-tu-giai-doan-som-d352228.html



![[फोटो] हनोई पार्टी समिति की 18वीं कांग्रेस का समापन समारोह](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/17/1760704850107_ndo_br_1-jpg.webp)


































![[फोटो] नहान दान समाचार पत्र ने "फादरलैंड इन द हार्ट: द कॉन्सर्ट फिल्म" लॉन्च की](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)









































































टिप्पणी (0)