Orang muda yang sihat pun boleh mengalami strok akibat kecacatan jantung kongenital.
Pada April 2024, Cik M. (42 tahun, Hai Duong ) secara tidak dijangka mengalami strok, menyebabkan beliau mengalami kelemahan dan lumpuh di sebelah kanan badannya. Walaupun telah menerima rawatan pemulihan dan pemeriksaan di banyak kemudahan perubatan, beliau tidak dapat menemui punca penyakitnya. Hanya pada awal Ogos 2025, apabila beliau pergi ke hospital untuk pemeriksaan, barulah doktor mengenal pasti "pelaku" yang menyebabkan strok tersebut.
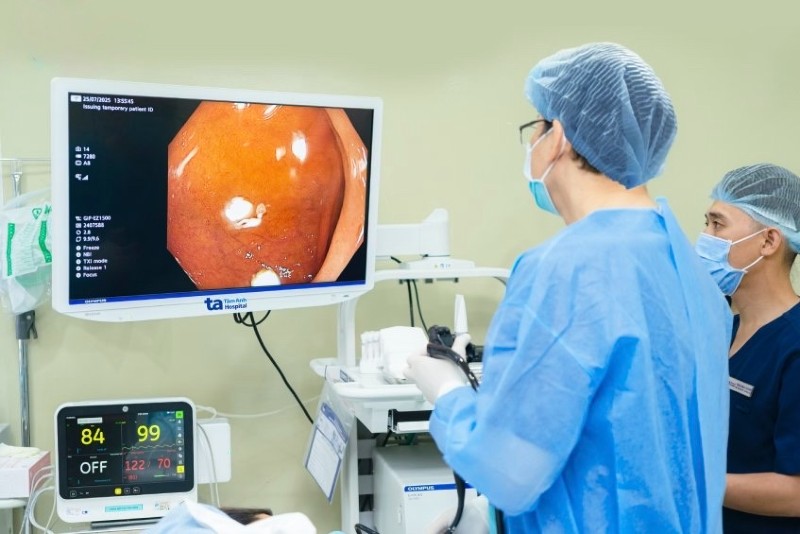 |
| Doktor sedang memeriksa pesakit. |
Dr. Nguyen Tuan Long, seorang pakar kardiologi dan doktor yang merawat pesakit, menyatakan bahawa siasatan mendalam mendedahkan Cik Mien mempunyai foramen ovale, jurang kecil antara dua atrium, berukuran kira-kira 3.5 mm. Inilah punca stroknya sebelum ini, melalui mekanisme embolisme paradoks.
Dalam individu yang sihat, gumpalan darah kecil yang terbentuk dalam vena (terutamanya di bahagian bawah kaki) bergerak bersama darah ke bahagian kanan jantung, di mana ia kemudiannya dipam ke paru-paru untuk diperangkap dan dipecahkan.
Walau bagaimanapun, jika foramen ovale kekal utuh, dalam keadaan tertentu yang menyebabkan peningkatan tekanan secara tiba-tiba di jantung kanan, seperti batuk kuat, bersin, atau meneran, darah beku boleh "memintas" lubang ini dan bergerak ke jantung kiri. Dari situ, ia mengikuti aliran darah ke atas aorta dan ke otak. Jika ia tersekat di saluran darah otak, darah beku akan menyebabkan penyumbatan dan menyebabkan strok.
Dalam kes Cik Mien, jika foramen ovale tidak ditutup, risiko strok berulang akan menjadi sangat tinggi, sekali gus mengancam kesihatan dan nyawanya dengan serius.
Oleh itu, para doktor telah menjalankan prosedur invasif minimum untuk menutup foramen ovale. Pasukan tersebut memasukkan kateter dari vena femoral ke jantung, mencari lokasi foramen ovale, dan menggunakan peranti penutup Occlutech PFO 30 mm untuk menutup bukaan tersebut. Prosedur tersebut mengambil masa kira-kira sejam, selepas itu Cik Mien sedar, tekanan darahnya stabil, dan beliau dibenarkan keluar selepas hanya dua hari pemantauan.
Menurut Dr. Long, foramen ovale paten (PFO) merupakan anomali kongenital yang agak biasa, yang menjejaskan kira-kira 24.2% populasi. Semasa perkembangan janin, paru-paru belum berfungsi sepenuhnya, jadi darah mengalir dari atrium kanan ke atrium kiri melalui "jalan pintas" semula jadi ini.
Selepas kelahiran, apabila paru-paru mula berfungsi, perubahan tekanan jantung menyebabkan foramen ovale biasanya menutup sendiri dalam beberapa minggu atau bulan pertama kehidupan. Walau bagaimanapun, pada kira-kira 25% orang dewasa, bukaan ini tidak tertutup sepenuhnya dan terdapat jurang kecil.
Kebanyakan kes pFO adalah asimptomatik dan dianggap jinak. Walau bagaimanapun, bagi sesetengah individu, PFO boleh menyebabkan komplikasi seperti hipoksemia yang menyebabkan sesak nafas, migrain, embolisme serebrum atau strok. Risiko komplikasi bergantung pada saiz bukaan, aliran darah melalui bukaan tersebut dan faktor risiko yang berkaitan.
Perpustakaan Perubatan Negara A.S. (NIH) menyatakan bahawa PFO merupakan faktor penyumbang utama dalam kira-kira 50% strok iskemia yang tidak diketahui etiologinya dalam kalangan orang dewasa muda.
Menurut jurnal perubatan Frontiers in Neurology, pesakit PFO dalam kumpulan berisiko tinggi (mempunyai aliran darah pintasan walaupun semasa rehat atau septum interatrial yang sangat mudah alih) mempunyai kadar berulang strok sehingga 12.5% selepas 3 tahun, tiga kali lebih tinggi daripada kumpulan berisiko rendah (4.3%).
Bagi individu yang mengalami strok tanpa punca yang tidak diketahui, risiko ini adalah setinggi 16.3%. Tambahan pula, kajian ini juga menunjukkan bahawa PFO yang besar (>4 mm) meningkatkan risiko serangan iskemia sementara (TIA) sebanyak 3.4 kali ganda, strok sebanyak 12 kali ganda, dan jika seseorang telah mengalami ≥2 strok, risiko meningkat kepada 27 kali ganda.
Dr. Long mengesyorkan agar pesakit di bawah umur 60 tahun yang pernah mengalami strok atau serangan iskemia sementara (TIA) tanpa faktor risiko kardiovaskular yang jelas harus disaring untuk PFO.
Pengesanan awal dan rawatan tepat pada masanya dapat membantu mencegah komplikasi serius. Pada masa ini, penutupan foramen ovale merupakan kaedah invasif minimum dan sangat berkesan yang dapat mengurangkan risiko strok berulang sehingga 90% pada pesakit yang sesuai.
Selepas intervensi, pesakit boleh kembali bergerak dengan cepat dan kembali bekerja; walau bagaimanapun, mereka perlu membuat temu janji susulan dengan pakar kardiologi selepas sebulan dan mematuhi pelan rawatan seperti yang diarahkan oleh doktor mereka.
Selain itu, jika tanda-tanda amaran muncul seperti sakit dada, sesak nafas, berdebar-debar, sakit kepala yang teruk, gangguan motor atau pertuturan, pendarahan atau lebam yang luar biasa, dan sebagainya, anda perlu segera pergi ke hospital untuk mendapatkan rawatan segera.
Di samping itu, doktor juga menekankan peranan gaya hidup sihat dalam mencegah komplikasi kardiovaskular. Pesakit harus makan makanan yang seimbang, mengurangkan pengambilan garam, mengehadkan makanan berlemak dan organ haiwan; meningkatkan pengambilan sayur-sayuran hijau dan buah-buahan segar, dan mengekalkan pengambilan air harian sebanyak 1.5 liter.
Pengesanan awal kanser perut apabila tumor belum terbentuk adalah penting.
Cik Huong, 69 tahun, dari Da Nang , telah menjalani pemeriksaan kesihatan rutin tanpa sebarang gejala yang luar biasa. Beliau tidak mempunyai sebarang masalah kesihatan yang mendasari, dan tiada seorang pun dalam keluarganya yang mempunyai sejarah kanser gastrousus.
Walau bagaimanapun, semasa gastroskopi di hospital, doktor menemui lesi cekung yang hanya berukuran 0.8 cm di badan perut, di sepanjang kelengkungan minor, disertai dengan perubahan struktur permukaan dan sistem vaskular. Walaupun lesi kecil dan tidak tipikal, doktor memutuskan untuk mengambil sampel tisu daripada biopsi untuk pemeriksaan lanjut.
Keputusan biopsi yang tidak dijangka mendedahkan bahawa Cik Huong menghidap karsinoma sel cincin meterai meresap peringkat awal, sejenis kanser yang tidak membentuk tumor yang berbeza tetapi merebak secara senyap di dalam lapisan mukosa, menyebabkan dinding perut menebal tanpa gejala tertentu.
Imbasan CT berikutnya tidak menunjukkan tanda-tanda pencerobohan lemak perigastrik, pengumpulan cecair atau lesi lain.
Sel-sel kanser hanya sampai ke lapisan mukosa dan tidak menyerang aliran darah, saraf atau organ bersebelahan. Ini bermakna penyakit ini dikesan sangat awal dan boleh diubati sepenuhnya.
Doktor telah menetapkan pembedahan submukosa endoskopik (ESD), satu teknik moden dan invasif minimum yang memelihara seluruh perut.
Semasa prosedur, pesakit dibius secara amnya. Doktor memasukkan endoskop fleksibel melalui mulut untuk mengakses lesi, menandainya, memotong lapisan mukosa di sekelilingnya, dan membuang seluruh kawasan yang disyaki untuk pemeriksaan patologi. Keseluruhan prosedur mengambil masa kira-kira 30 minit. Selepas sedar, Cik Huong tidak merasa sakit dan dibenarkan keluar dari hospital hanya selepas satu jam.
Keputusan patologi selepas prosedur mengesahkan bahawa sel-sel kanser masih terhad pada mukosa, margin reseksi bersih, dan tiada rawatan tambahan seperti kemoterapi atau terapi radiasi diperlukan. Cik Huong hanya perlu membuat temu janji susulan secara berkala.
Menurut pakar, pengesanan awal kanser perut merupakan faktor utama dalam meningkatkan kadar survival kepada 90% selepas 5 tahun dan kemungkinan penyembuhan sepenuhnya.
Walau bagaimanapun, di Vietnam, majoriti pesakit kanser perut hanya didiagnosis pada peringkat lanjut atau lewat, apabila tumor telah menyerang secara mendalam atau bermetastasis, menjadikan rawatan sukar dan mengurangkan prognosis untuk terus hidup dengan ketara.
Kanser peringkat akhir selalunya memerlukan gastrektomi total, pembedahan nodus limfa, digabungkan dengan kemoterapi, terapi radiasi atau imunoterapi. Proses rawatan adalah kompleks, mahal dan memberi kesan yang ketara kepada kualiti hidup pesakit. Oleh itu, pemeriksaan berkala adalah penting.
Pada masa kini, dengan sokongan sistem endoskopik beresolusi tinggi yang canggih, doktor boleh mengesan lesi awal sekecil beberapa milimeter, termasuk lesi rata atau yang terletak jauh di bawah mukosa yang sebelum ini mudah terlepas pandang. Hasilnya, kadar pengesanan kanser awal di Vietnam telah meningkat dengan ketara dalam beberapa tahun kebelakangan ini.
Pakar mengesyorkan agar orang ramai menjalani gastroskopi secara proaktif selepas usia 45 tahun, atau dari 40 tahun jika terdapat faktor risiko, kerana kanser perut semakin meningkat ke arah usia yang lebih muda. Walaupun tanpa gejala, saringan awal masih penting untuk melindungi kesihatan dan nyawa.
Menyelamatkan nyawa bayi pramatang seberat 750g dengan pendarahan otak.
Selepas 10 tahun berkahwin dan tiga percubaan IVF yang gagal, Cik H. (31 tahun, menetap di Bandar Raya Ho Chi Minh) akhirnya berjaya hamil melalui pemindahan embrio keempatnya. Kehamilannya dipantau rapi kerana beberapa faktor risiko ketidaksuburan, termasuk serviks yang pendek, kelahiran pramatang yang mengancam, dan beliau menerima aspirin untuk mencegah preeklampsia dari minggu ke-12.
Pada minggu ke-14 kehamilan, dia terpaksa menjalani pembedahan serviks. Mual pagi yang teruk sepanjang tiga bulan pertama, ditambah pula dengan keresahan, menyebabkan dia memutuskan untuk berhenti kerja bagi menumpukan perhatian pada kehamilannya, kerana ini adalah anak yang telah dinantikan oleh kedua-dua keluarga selama sedekad.
Tepat ketika kehamilannya kelihatan stabil, pada minggu ke-25, semasa ujian diabetes gestasi di Hospital Besar Tam Anh di Bandar Raya Ho Chi Minh, dia secara tidak dijangka didiagnosis menghidap preeklampsia yang teruk: tekanan darahnya melonjak melebihi 180/100 mmHg, dia mengalami proteinuria yang tinggi, bersama-sama dengan bengkak kaki dan sakit kepala. Walaupun doktor telah berusaha untuk merawatnya dan memanjangkan kehamilan, pada minggu ke-26, tekanan darahnya menjadi tidak terkawal, dan dia dijadualkan menjalani pembedahan caesarean kecemasan untuk menyelamatkan ibu dan anak.
Bayi perempuan itu dilahirkan dengan berat hanya 750g, dengan pernafasan yang lemah dan sesak nafas yang teruk. Tepat di bilik pembedahan, pasukan neonatal melaksanakan "protokol waktu emas" untuk menyokong pengudaraan tekanan positif dan menstabilkan suhu badan, sebelum memindahkannya ke Unit Rawatan Rapi Neonatal (NICU) untuk rawatan rapi yang berterusan.
Dr. Nguyen Minh Thanh Giang dari Pusat Neonatal berkata bahawa bayi itu didiagnosis dengan kegagalan pernafasan yang teruk akibat paru-paru yang kurang berkembang, yang memerlukan pemberian surfaktan. Selepas itu, bayi itu mengalami tempoh apnea yang berpanjangan, sianosis, dan memerlukan intubasi dan pengudaraan mekanikal. Selepas 24 jam, pernafasan bertambah baik, dan bayi itu ditukar kepada pengudaraan mekanikal bukan invasif.
Walaupun bayi telah mengatasi peringkat kritikal awal, status hemodinamiknya masih tidak stabil disebabkan oleh jantungnya yang lemah dan belum matang, yang belum cukup kuat untuk mengepam darah bagi menyuburkan badan.
Doktor sentiasa memantau tekanan darah, menggunakan vasopresor dan melaraskan keseimbangan asid-bes untuk menyokong fungsi jantung yang cekap. Disebabkan pengurusan jangkitan yang ketat, bayi itu hanya memerlukan antibiotik asas, yang dihentikan lebih awal, bagi mengelakkan penggunaan antibiotik spektrum luas seperti kebanyakan bayi pramatang yang lain.
Selain resusitasi pernafasan dan kardiovaskular, bayi diberi makan secara intravena dan diperkenalkan kepada susu formula lebih awal. Selepas 20 hari, bayi itu sudah boleh makan sepenuhnya melalui saluran penghadaman.
Walau bagaimanapun, menjelang minggu keempat, imbasan ultrasound mendedahkan pendarahan serebrum gred 2, suatu keadaan di mana darah telah memasuki ventrikel tetapi belum menyebabkan dilatasi ventrikel. Ini adalah komplikasi biasa pada bayi yang sangat pramatang, kerana saluran darah di kawasan germinal sangat rapuh dan mudah pecah akibat perubahan tekanan darah, oksigen, jangkitan atau tekanan secara tiba-tiba.
Pasukan ini mengawal faktor risiko dengan teliti, memastikan bayi benar-benar stabil dan mencegah sianosis, jangkitan, dan ketidakstabilan hemodinamik. Pada masa yang sama, pemindahan darah dan ubat hematopoietik diberikan untuk mengimbangi kehilangan darah yang disebabkan oleh kelahiran pramatang, sebelum janin melengkapkan fasa pengumpulan darah penting dalam tiga bulan terakhir kehamilan. Selepas sebulan, hematoma merosot sepenuhnya, pernafasan bayi stabil, dan bayi tidak lagi bergantung pada ventilator dan mula menyedut oksigen melalui kanula hidung.
Selain usaha perubatan, aspek psikologi juga diberi perhatian khusus. Dr. Cam Ngoc Phuong, Pengarah Pusat Neonatal, berkata bahawa hospital tersebut mengaplikasikan model "Menjaga Bayi Pramatang dengan Keluarga" untuk menyokong ibu bapa dalam mengatasi tekanan dan menjaga anak-anak mereka dengan yakin.
Ibu itu pada mulanya sangat risau dan teragak-agak untuk mendukung bayinya kerana "bayi itu sangat kecil, saya takut mencederakannya." Doktor memberikan kaunseling psikologi dan menggalakkan sentuhan kulit ke kulit untuk membantu mengurangkan kesakitan, menstabilkan kadar denyutan jantung, meningkatkan imuniti, menguatkan ikatan ibu-anak dan menyumbang dengan ketara kepada proses pemulihan.
Selepas lebih tiga bulan di hospital, bayi perempuan yang dahulunya kecil itu kini mempunyai berat 2.7 kg, bersamaan dengan bayi yang cukup bulan. Dia boleh makan sendiri, bernafas sendiri, tidak lagi mengalami pendarahan otak, telah menerima semua vaksin yang diperlukan, dan layak dibenarkan keluar dari hospital.
Keluarga itu diliputi kegembiraan selepas perjalanan yang mencabar itu. “Hari-hari yang penuh dengan kebimbangan dan ketakutan telah berakhir. Akhirnya, rumah kami lengkap kerana kami dapat membawa pulang bayi kami yang sihat,” kata ibu itu sambil menangis.
Sumber: https://baodautu.vn/tin-moi-y-te-ngay-119-nguoi-tre-khoe-van-co-the-dot-quy-vi-di-tat-tim-bam-sinh-d383622.html








































































































Komen (0)