Ciężko chory po ugryzieniu przez kota
Niedawno Szpital Ogólny Tam Anh w Ho Chi Minh ogłosił pomyślne wyleczenie pacjenta z NXH (44 lata, Binh Thanh, Ho Chi Minh), u którego występowało ryzyko wstrząsu septycznego i niewydolności wielonarządowej z powodu „bakterii mięsożernych”. Przed wypisaniem ze szpitala pan H. przeszedł badania czynności wątroby, nerek, krzepnięcia krwi itp., które wykazały, że wszyscy wyzdrowieli.
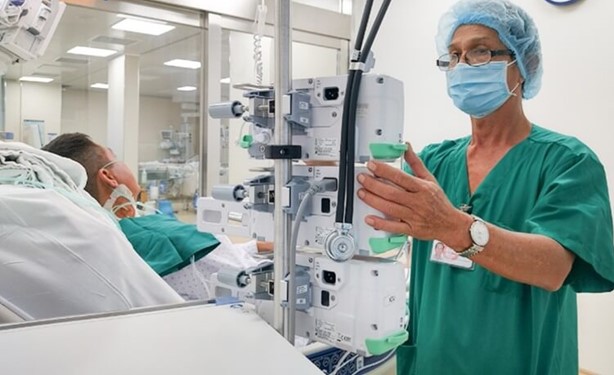
Pielęgniarka OIOM-u dostosowuje automatyczną maszynę do iniekcji dla pana H. (Zdjęcie dzięki uprzejmości BVCC).
Według relacji pacjenta, 7 dni przed przyjęciem do szpitala zabrał on swojego kota do Tay Ninh , żeby się pobawić. Kot przestraszył się trzech psów szczekających na niego w obcym miejscu i ugryzł go w lewy palec wskazujący.
Myśląc, że kot został zaszczepiony przeciwko wściekliźnie, pan H. nie umył rąk ani nie zdezynfekował natychmiast rany. W niecałe 2 godziny jego palec był czerwony, spuchnięty, ropiejący, bolesny, a mięśnie palca czasami drgały. Zaczekał do rana, żeby zaszczepić się przeciwko wściekliźnie i tężcowi, i kupił antybiotyki. Obrzęk ustąpił, ale palec nadal bolał.
Trzy dni później u pana H. wystąpiła niska gorączka, która nasiliła się w nocy, a towarzyszyły jej bóle mięśni. Co 5 minut musiał się przewracać, ponieważ nie mógł znieść bólu. Zażył leki przeciwgorączkowe i spał niespokojnie, budząc się co 15 minut. O 5:00 rano żona zabrała go do Szpitala Ogólnego Tam Anh w Ho Chi Minh.
Lekarz CKI Trinh Hoang Nguyen z oddziału intensywnej terapii Szpitala Ogólnego Tam Anh w Ho Chi Minh City poinformował, że pacjent został przyjęty do szpitala z wysoką gorączką, bólem mięśni i stawów kończyn, bólem pleców, spuchniętą i wypełnioną ropą raną na lewym palcu wskazującym oraz trudnościami w oddychaniu.
Ponieważ kot został zaszczepiony przeciwko wściekliźnie, a sam pacjent również został zaszczepiony przeciwko wściekliźnie i tężcowi, dr Nguyen dużo myślał o możliwości, że pacjent ma zakażenie krwi wywołane przez bakterie lub wirusy, nie wykluczając zakażenia bakterią Bartonella Gram-ujemna, która często występuje u osób podrapanych lub ugryzionych przez koty.
Aby zapobiec pogorszeniu się infekcji, pan H. został natychmiast poddany leczeniu antybiotykami, dożylnym płynami i tlenem. Jednocześnie wykonano mu posiew krwi, badania czynności wątroby i nerek oraz testy krzepnięcia krwi. Wyniki posiewu krwi wykazały zakażenie „bakterią mięsożerną” Burkholderia Pseudomallei, która wywołuje chorobę Whitmore'a, prowadzącą do ciężkiej infekcji, upośledzenia czynności wątroby i nerek, zaburzeń krzepnięcia krwi oraz małopłytkowości. Jednocześnie, dzięki badaniu, lekarz zdiagnozował u pana H. cukrzycę typu 2.
Dr Nguyen stwierdził, że niekontrolowany wysoki poziom cukru we krwi pana H. spowodował szybki postęp infekcji. Opóźnienie leczenia o więcej niż jeden dzień groziłoby panu H. śpiączką, wstrząsem septycznym, niewydolnością wielonarządową, martwicą jelit, a nawet śmiercią.
Pomimo wczesnego, aktywnego leczenia antybiotykami, regulacji poziomu cukru we krwi i dożylnego podawania płynów w pierwszym dniu hospitalizacji, ponieważ bakteria Burkholderia znajdowała się we krwi od dłuższego czasu i zaatakowała organizm wcześniej, u pana H. wystąpiły powikłania w postaci uszkodzenia wielu narządów i zaburzeń krzepnięcia krwi...
Drugiego dnia po przyjęciu, lekarze OIT i interniści skonsultowali się i uzgodnili pilną wymianę osocza. Już po jednej wymianie osocza (metodą wirowania w USA) stan pacjenta ustabilizował się, a wyniki badań stanu zapalnego i funkcja narządów stopniowo się poprawiły.
Wysokie ryzyko śmierci w przypadku braku leczenia
Dr Trinh Hoang Nguyen stwierdził, że bakteria Burkholderia pseudomallei jest przyczyną choroby Whitmore'a (melioidozy). W miejscach z dobrym zapleczem medycznym , gdzie chorobę można wcześnie wykryć i leczyć, ryzyko zgonu wynosi 10%. W miejscach, gdzie warunki medyczne są trudne, ryzyko zgonu z powodu tej choroby przekracza 40%. Amerykańskie Centra Kontroli i Prewencji Chorób (CDC) uznały chorobę Whitmore'a za jedną z najniebezpieczniejszych chorób, która powoduje ciężkie zakażenia, martwicę wielu narządów, wstrząs septyczny, niewydolność wielu narządów i śmierć, jeśli nie zostanie szybko leczona.
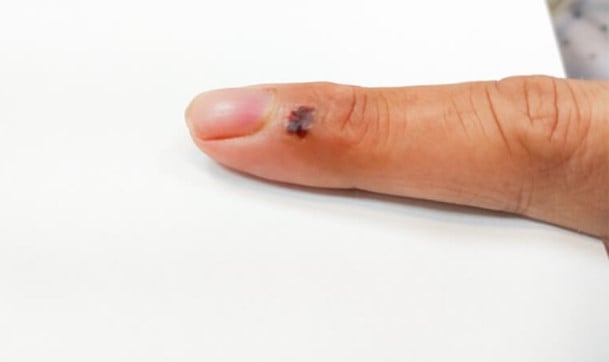
Rana po ugryzieniu kota na lewym palcu wskazującym pana H. (zdjęcie dzięki uprzejmości BVCC).
Dr Nguyen wyjaśnił, że bakteria Burkholderia pseudomallei występuje w zanieczyszczonej wodzie i glebie, głównie w krajach o klimacie tropikalnym, zwłaszcza w Azji Południowo-Wschodniej i północnej Australii. Każdy może zarazić się chorobą Whitmore'a poprzez wdychanie lub picie skażonej wody, kurzu, a zwłaszcza poprzez zadrapania na skórze.
Rzadko ludzie zarażają się chorobą Whitmore'a od innych ludzi. Oprócz ludzi, wiele zwierząt jest podatnych na chorobę Whitmore'a, w tym owce, kozy, świnie, konie, koty, psy, bydło itp. W przypadku pana H., nie zdezynfekował on rany natychmiast po ugryzieniu przez kota, ale nadal nosił rzeczy i miał kontakt z otaczającą go glebą i wodą. Możliwe, że zaraził się, ponieważ źródłem choroby było środowisko, a nie kot. Koty są jedynie żywicielami pośrednimi, które gryzą i tworzą rany, umożliwiając bakteriom wnikanie do organizmu. Doktor Nguyen radzi, aby w przypadku ugryzienia przez kota, psa itp. natychmiast przemyć ranę, codziennie zmieniać opatrunek i chronić ranę podczas pracy.
Aby zapobiegać chorobie Whitmore'a, dr Nguyen zaleca osobom z ranami skóry, cukrzycą, przewlekłą niewydolnością nerek, niewydolnością wątroby, niedoborami odporności itp. unikanie bezpośredniego kontaktu z glebą i stojącą wodą. Rolnicy powinni nosić buty podczas pracy w polu, aby zapobiec zakażeniu przez stopy. Personel medyczny powinien używać maseczek, rękawiczek i fartuchów w kontakcie z pacjentami zakażonymi chorobą Whitmore'a.
Le Trang
Źródło



































































































![Przejście Dong Nai OCOP: [Artykuł 3] Powiązanie turystyki z konsumpcją produktów OCOP](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/11/10/1762739199309_1324-2740-7_n-162543_981.jpeg)












Komentarz (0)