ویروس سینسیشیال تنفسی (RSV) علت اصلی عفونتهای دستگاه تنفسی تحتانی در نوزادان و کودکان خردسال در ویتنام است که منجر به بسیاری از بیماریهای جدی و حتی تهدیدکننده زندگی میشود.
اخبار پزشکی ۱۸ مارس: راهکار جدید در پیشگیری از RSV برای کودکان پرخطر
ویروس سینسیشیال تنفسی (RSV) علت اصلی عفونتهای دستگاه تنفسی تحتانی در نوزادان و کودکان خردسال در ویتنام است که منجر به بسیاری از بیماریهای جدی و حتی تهدیدکننده زندگی میشود.
راهکارهای جدید در پیشگیری از RSV برای کودکان پرخطر
اطلاعات فوق در کارگاه اخیر «پیشگیری از RSV برای نوزادان و کودکان خردسال در معرض خطر بالا» به اشتراک گذاشته شد. در این برنامه، بیش از ۵۰ متخصص، پزشک و کادر پزشکی تجربیات خود را به اشتراک گذاشتند و در مورد اثرات RSV بر کودکان و نقش پیشگیری از RSV با آنتیبادیهای مونوکلونال بحث کردند.
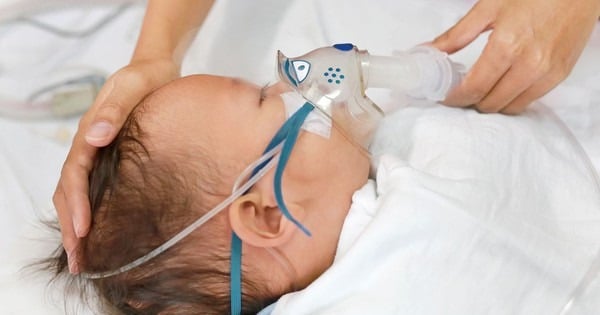 |
| نوزادان، به ویژه آنهایی که سابقه سوءتغذیه، سابقه خانوادگی آلرژی یا آسم، قرار گرفتن مکرر در معرض دود سیگار یا زندگی در مکانهای شلوغ دارند، در معرض خطر بالای ابتلا به عفونت RSV هستند. |
به گفته کارشناسان پزشکی، ویروس RSV علت ۵۰ تا ۹۰ درصد موارد برونشیولیت و ۵ تا ۴۰ درصد موارد ذاتالریه در کودکان است. اکثر کودکان در دو سال اول زندگی به RSV مبتلا میشوند و میزان آن تا ۸۵ تا ۱۰۰ درصد میرسد. به طور خاص، تا ۷۵ تا ۹۰ درصد کودکان در سال اول آلوده میشوند و حدود ۰.۵ تا ۲ درصد از کودکان برای درمان باید در بیمارستان بستری شوند.
طبق برآوردهای سازمان بهداشت جهانی (WHO)، در سال ۲۰۱۰، ویتنام ۴۹۸,۴۱۱ مورد عفونت RSV را در کودکان ۰ تا ۴ ساله ثبت کرد که از این تعداد، ۵۷,۰۸۶ مورد شدید بود. مطالعه دیگری در مرکز اطفال، بیمارستان مرکزی هوئه نشان داد که ۲۳.۳۳٪ از موارد برونشیولیت در کودکان ناشی از RSV بوده است.
فصل شیوع ویروس RSV در منطقه جنوبی ویتنام معمولاً از ماه مه تا نوامبر هر سال ادامه دارد و نوزادان نارس، زیر ۲۴ ماه یا مبتلایان به بیماری مادرزادی قلب یا دیسپلازی ریوی در معرض خطر بالای ابتلا به این بیماری هستند.
علائم RSV میتواند به اندازه سرماخوردگی معمولی (گرفتگی بینی، سرفه، آبریزش بینی) خفیف باشد، اما میتواند شدید شود و عوارضی مانند برونشیولیت یا ذاتالریه ایجاد کند.
کودکان زیر ۶ هفته یا در معرض خطر بالا ممکن است علائمی مانند نق زدن، تغذیه نامناسب، خستگی و مشکل در تنفس را تجربه کنند. اگر به سرعت درمان نشود، RSV میتواند باعث نارسایی حاد تنفسی، فروپاشی ریهها، عفونت باکتریایی و سایر عوارض جدی شود که حتی منجر به مرگ میشود.
نوزادان، به ویژه آنهایی که سابقه سوءتغذیه، سابقه خانوادگی آلرژی یا آسم، قرار گرفتن مکرر در معرض دود سیگار یا زندگی در مکانهای شلوغ دارند، در معرض خطر بالای ابتلا به عفونت RSV هستند.
این ویروس به راحتی از طریق چشم، بینی یا تماس نزدیک با فرد آلوده، از طریق قطرات موجود در هوا، بزاق یا مخاط منتقل میشود. نکته قابل توجه این است که ویروس میتواند تا ۶ ساعت روی سطوح زنده بماند و در بدن کودکان و افراد دارای نقص ایمنی تا ۴ هفته زنده بماند.
دانشیار، دکتر وو هوی ترو، متخصص اطفال، گفت که علاوه بر اقدامات بهداشت شخصی مانند شستشوی منظم دستها و ضدعفونی سطوح، ایمونوپروفیلاکسی با آنتیبادیهای مونوکلونال یک راه حل مؤثر برای کاهش خطر ابتلا به بیماری، به ویژه در کودکان پرخطر است.
اگرچه واکسنهای RSV هنوز در دست تحقیق هستند و ۳۸ واکسن در حال توسعه و ۱۹ واکسن در حال آزمایشهای بالینی هستند، در حال حاضر هیچ واکسن دارای مجوزی برای پیشگیری از RSV در کودکان وجود ندارد. با این حال، درمانهای ایمنسازی غیرفعال، مانند آنتیبادیهای مونوکلونال، در کاهش بروز بیماری شدید مؤثر بودهاند.
پادتن مونوکلونال پالیویزوماب، که در سال ۱۹۹۸ توسط سازمان غذا و داروی آمریکا (FDA) تأیید شد، یکی از مؤثرترین اقدامات پیشگیرانه برای نوزادان در معرض خطر بالای ابتلا به RSV است. پالیویزوماب، یک پادتن مونوکلونال انسانی، به جلوگیری از تکثیر ویروس کمک میکند و احتمال عفونتهای شدید تنفسی تحتانی را کاهش میدهد. دوز توصیهشده، ۱ دوز در ماه (۱۵ میلیگرم بر کیلوگرم) به مدت ۵ ماه متوالی در طول فصل RSV است.
پیشگیری از بیماری RSV مشکل جدیدی نیست، اما با توسعه پزشکی مدرن، پیشگیری زودهنگام میتواند به ایجاد یک سپر محافظ برای کودکان، کاهش بار بیماری و بهبود کیفیت زندگی کودکان کمک کند. با کمک اقداماتی مانند آنتیبادیهای مونوکلونال و استراتژیهای پیشگیری، نوزادان و کودکان خردسال پرخطر میتوانند از عوارض جدی ناشی از RSV محافظت شوند.
عواقب غیرقابل پیشبینی استفاده از هورمونهای ترنسجندر
«ث.» ۳۰ ساله، مدت زیادی بود که برای تغییر جنسیت، هورمونهای مردانه تزریق میکرد. با این حال، وقتی تصمیم گرفت استفاده از هورمونهای مردانه را برای انجام لقاح آزمایشگاهی (IVF) متوقف کند و باردار شود، بدن «ث.» ناگهان دچار اختلالات هورمونی شد که منجر به خونریزی طولانی مدت واژن و غش کردن او شد.
در سن ۲۰ سالگی، تی. اچ. برای تغییر جنسیت، در یک کلینیک خصوصی شروع به تزریق تستوسترون کرد. این هورمون ویژگیهای مردانه را افزایش میدهد و در عین حال تولید استروژن، هورمونی که با ویژگیهای زنانه مرتبط است، را کاهش میدهد.
پس از حدود ۲ ماه استفاده، صدای ث. شروع به تغییر کرد، پریودهایش متوقف شد و ویژگیهای مردانهای مانند رویش ریش در او ایجاد شد. پس از ۵ سال استفاده از هورمون، توآ برای رسیدن به ظاهر دلخواهش تحت عمل جراحی برداشتن سینه قرار گرفت.
پس از ازدواج، ت. و همسرش، ه.، میخواستند بچهدار شوند. با این حال، ه. به تالاسمی مبتلا بود و نگران انتقال آن به فرزندانشان بود، بنابراین این زوج تصمیم گرفتند از تخمکهای ت. برای ایجاد جنین از اسپرم اهدایی استفاده کنند، سپس جنینها را به رحم ه. منتقل کنند. از آنجا که قانون ویتنام اجازه استفاده از تخمکهای یک زن برای تولد زن دیگر را نمیدهد، آنها تصمیم گرفتند برای انجام IVF به خارج از کشور بروند.
در سال ۲۰۲۳، پس از قطع تزریق هورمون مردانه، به Th. استروژن و داروهای دیگری برای تحریک فعالیت تخمدان داده شد. پس از ۸ ماه درمان، Thoa دوباره پریود شد و برای لقاح آزمایشگاهی تحریک شد. در پایان سال ۲۰۲۳، Th. 4 جنین ایجاد کرد و آنها را به رحم H. منتقل کرد و به این زوج کمک کرد تا صاحب فرزند شوند.
با این حال، پس از انجام وظیفه اهدای تخمک، توآ شروع به تزریق تستوسترون کرد تا به حالت مردانه خود بازگردد. با این حال، پس از چند ماه استفاده از هورمون، پریود او متوقف نشد و ۷ تا ۱۰ روز طول کشید.
در اکتبر ۲۰۲۴، وقتی پریودش بیش از نیمی از ماه طول کشید، به پزشک مراجعه کرد و به دلیل استفاده طولانی مدت از هورمونهای مردانه، که باعث خونریزی غیرطبیعی واژن میشد، به آندومتریوز مبتلا تشخیص داده شد.
توآ در حالت غش و خونریزی واژینال در بیمارستان بستری شد. نتایج سونوگرافی نشان داد که رحم او به بزرگی یک جنین ۱۴ هفتهای است و فیبروم و کیستهای اندومتریوز در لایه عضلانی دارد. او به شدت کمخون بود و شاخص هموگلوبین او به ۳.۹ گرم در دسیلیتر کاهش یافته بود که در صورت عدم درمان سریع بسیار خطرناک بود. پس از دریافت ۴ واحد گلبول قرمز فشرده (معادل ۱.۴ لیتر خون)، وضعیت او به تدریج تثبیت شد.
دو روز بعد، Th. تحت عمل جراحی قرار گرفت تا رحمش به طور کامل برداشته شود. پس از جراحی، Th. بهبود یافت و توانست بدون نگرانی از تأثیر بر رحمش، به مصرف هورمونهای مردانهی ایمنتر ادامه دهد.
به گفته دکتر نگوین تی ین تو، متخصص زنان و زایمان، تغییرات ناگهانی هورمونی میتواند باعث عدم تعادل در تنظیم قاعدگی شود. مکمل تستوسترون در زنان میتواند باعث نازک شدن پوشش رحم شود.
با این حال، هنگامی که مصرف دارو متوقف میشود و استروژن برای تحریک رشد تخمک اضافه میشود، پوشش رحم میتواند دوباره تکثیر شود و منجر به تغییرات سلولی شود. اگر پس از بازیابی تخمک، توآ دوباره شروع به تزریق تستوسترون کند، پوشش رحم ناگهان مهار میشود و خطر خونریزی و سایر عوارض جدی را افزایش میدهد.
دکتر ین تو توضیح میدهد که اندومتریوز، هنگامی که با تغییرات هورمونی مداوم همراه شود، میتواند باعث التهاب و خونریزی شود. این تغییرات سریع هورمونی است که بر عملکرد لخته شدن خون تأثیر میگذارد و منجر به خونریزی کنترل نشده میشود.
دکتر لی دانگ خوآ، رئیس واحد پشتیبانی تولید مثل، بیمارستان عمومی تام آن، منطقه ۸، توصیه میکند زنانی که میخواهند جنسیت خود را تغییر دهند، قبل از استفاده از هورمونهای جنسی مردانه، تخمکهای خود را منجمد کنند تا از باروری آینده خود محافظت کنند. علاوه بر این، پس از تحریک تخمک، بدن قبل از ادامه استفاده از تستوسترون، به یک دوره استراحت حدود ۳ تا ۶ ماه نیاز دارد تا از عوارض جدی جلوگیری شود.
در ویتنام، وزارت بهداشت هنوز مجوز درمان تراجنسیتیها را صادر نکرده است، بنابراین تستوسترون فقط برای مردان و برای درمان هیپوگنادیسم یا بلوغ دیررس مجوز دارد. با این حال، برای کسانی که میخواهند تغییر جنسیت دهند، مکملهای هورمونی باید تحت نظارت دقیق متخصص باشند تا عوارض خطرناک به حداقل برسد.
درمان بیماریهای نادر، ازدواج را نجات میدهد
یک مورد معمول، بیمار HHL، ۲۴ ساله، ۲ سال است که ازدواج کرده است. او به دلیل ترس در هنگام رابطه جنسی به کلینیک مراجعه کرده است.
خانم ل. از اسپاسمهای غیرارادی واژن رنج میبرد که باعث درد شدید و افزایش مشکلات در رابطه زناشویی میشد. این وضعیت طولانی مدت، سازگاری او و همسرش را غیرممکن میکرد و منجر به درگیریهای مداوم میشد و ازدواج آنها را در آستانه فروپاشی قرار میداد.
پس از معاینه، خانم ل. به سندرم «واژینیسموس» مبتلا تشخیص داده شد. در این مورد، پزشک مرکز، درمان با استفاده از رواندرمانی همراه با سکستراپی را تجویز کرد.
در طول درمان، بیمار توسط تیمی از پزشکان و پرستاران زن در تمرینات شل کردن عضلات واژن راهنمایی شد و از درمان شناختی رفتاری برای کمک به کنترل ترس و اضطراب خود استفاده کرد. همزمان، روشهایی مانند حساسیتزدایی تناسلی و اتساع واژن نیز برای بهبود وضعیت انجام شد.
تنها پس از ۶ جلسه درمان، نتایج فراتر از انتظارات بود. خانم ل. دیگر در طول رابطه جنسی احساس درد یا اضطراب نمیکرد و اسپاسمهای واژن دیگر عود نکردند. احساسات بیمار به تدریج تنظیم شد و به او کمک کرد تا احساس راحتی بیشتری داشته باشد و زندگی زناشوییاش پربارتر شود.
به گفته دکتر فام مین نگوک، معاون مدیر مرکز پزشکی جنسیتی هانوی، در حال حاضر چهار روش اصلی برای درمان سندرم واژینیسموس وجود دارد. با این حال، در این مرکز، پزشکان عمدتاً از دو روش اصلی استفاده میکنند: رواندرمانی و سکستراپی، که میزان موفقیت درمان پس از ۴ تا ۶ جلسه درمانی تا ۹۰ درصد است.
واژینیسموس بیماری نادری نیست، اما بسیاری از زنان هنوز در مواجهه با این مشکل خجالتی و شرمسار هستند و همین امر باعث میشود جرات مراجعه به پزشک را نداشته باشند. این امر باعث میشود بیماری جدیتر و جدیتر شود و به طور جدی بر کیفیت زندگی و شادی خانواده تأثیر بگذارد. معاینه و درمان زودهنگام به بیماران کمک میکند تا آرامش و اعتماد به نفس خود را بازیابند و در عین حال کیفیت زندگی زناشویی را بهبود بخشند.
کارشناسان توصیه میکنند زنانی که علائم مشکوک به واژینیسموس دارند، باید فوراً برای مشاوره و درمان به موقع به مراکز پزشکی تخصصی مراجعه کنند تا از طولانی شدن این بیماری جلوگیری شود.
منبع: https://baodautu.vn/tin-moi-y-te-ngay-183-giai-phap-moi-trong-du-phong-rsv-cho-tre-nguy-co-cao-d255643.html




![[عکس] کت با - بهشت جزیره سبز](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F04%2F1764821844074_ndo_br_1-dcbthienduongxanh638-jpg.webp&w=3840&q=75)































































































نظر (0)