En médecine moderne, la transplantation d'organes est une technique importante, offrant une chance de survie aux patients atteints d'insuffisance organique terminale. Chez l'enfant, la transplantation d'organes n'est pas seulement une intervention chirurgicale, mais aussi un parcours vers la vie, le retour à l'enfance et à l'avenir.
Chaque foie et chaque rein donnés ne sont pas seulement une partie du corps, mais aussi de l’amour, du sacrifice et de l’espoir.
Au Vietnam, l'Hôpital pour enfants 2 (HCMC) est le premier centre de transplantation d'organes pédiatriques du Sud. Au cours des deux dernières décennies, l'hôpital a réalisé 54 transplantations hépatiques et 37 transplantations rénales.
Derrière ces chiffres se cachent des dizaines d’enfants qui ont échappé à la mort, et des parents qui n’ont pas hésité à donner une partie de leur corps pour sauver leurs enfants.
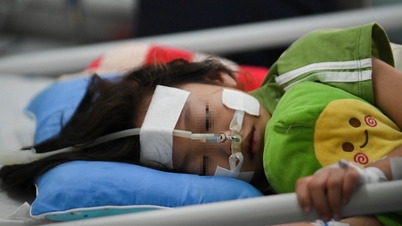
Il y a un an, Mme HN (28 ans), mère et son fils, AQ (2 ans), ont subi une importante transplantation hépatique. Q., le deuxième enfant de Mme N. et de son mari, a reçu un diagnostic d'atrésie biliaire congénitale à l'âge d'un peu plus d'un mois.
« Quelques jours après sa naissance, le bébé a eu une jaunisse. Au début, j'ai pensé qu'il s'agissait d'une jaunisse physiologique qui disparaîtrait en quelques jours. Mais lorsque je suis allée chez le médecin, il m'a dit que c'était un signe dangereux et qu'il fallait la transférer dans un hôpital de niveau supérieur. J'ai eu un pincement au cœur », se souvient Mme N.
À l'hôpital pédiatrique 2, les résultats de l'examen ont révélé que Q. souffrait d'atrésie biliaire congénitale et nécessitait une chirurgie de Kasaï pour dégager les voies biliaires et prolonger sa vie. À cette annonce, la jeune mère, stupéfaite, n'a pu que se couvrir le visage et pleurer.
L'atrésie biliaire congénitale a une incidence de 1/10 000, entraînant une cholestase qui, à long terme, peut entraîner une cirrhose et une insuffisance hépatique. Les enfants atteints d'atrésie biliaire congénitale doivent être opérés de Kasai dans les 100 premiers jours de vie. En cas d'échec, une greffe de foie est nécessaire pour maintenir l'enfant en vie.
Pendant les heures d'attente devant le bloc opératoire, N. et son mari ne pouvaient que se tenir la main et prier. Mais le miracle n'a pas eu lieu, l'opération n'a pas donné les résultats escomptés. Une greffe de foie est désormais la seule solution pour que le bébé survive.
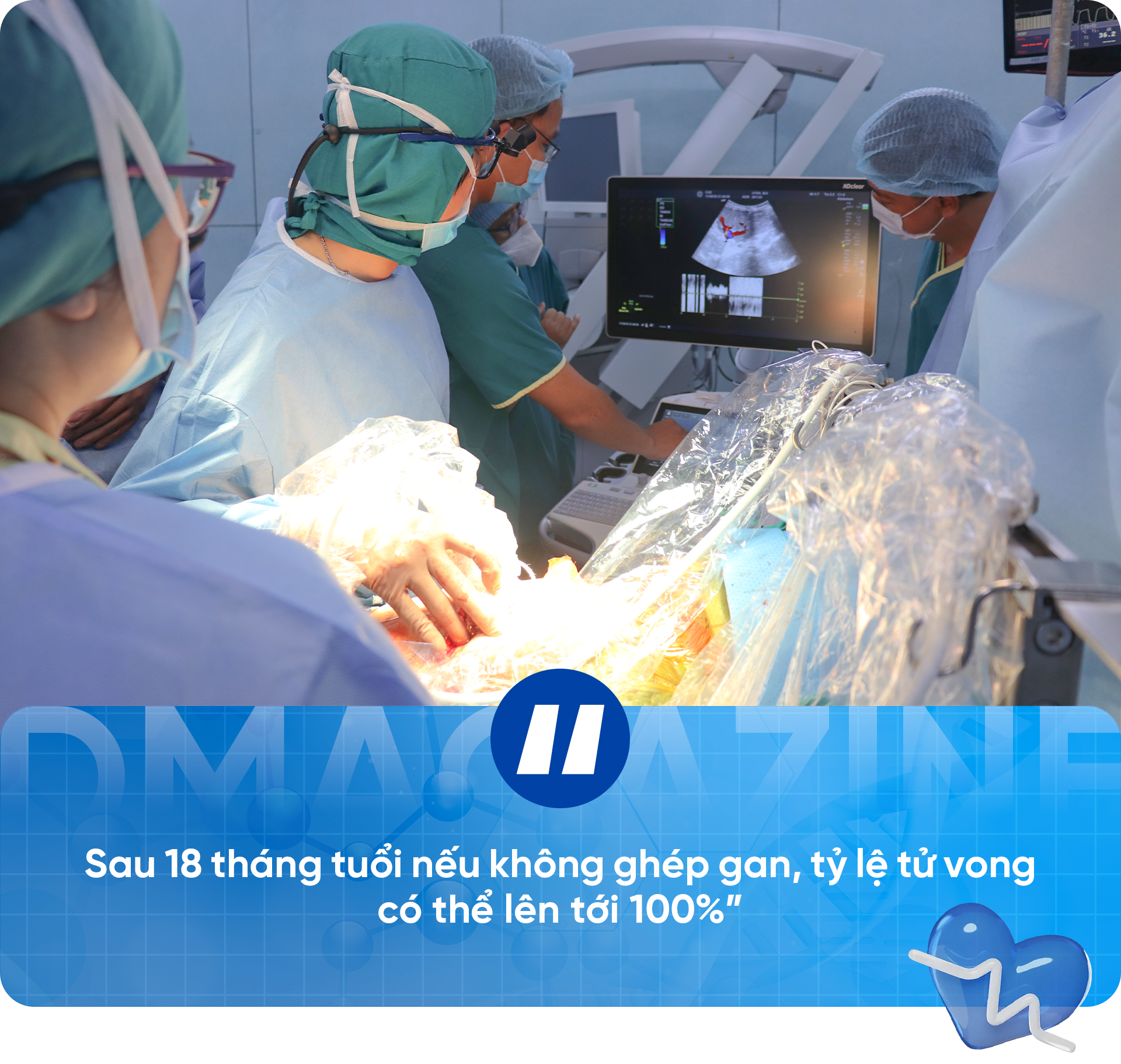
« Après 18 mois, sans greffe de foie, le taux de mortalité peut atteindre 100 %. » Les paroles du médecin ont hanté N. et son mari pendant de nombreuses nuits. Voyant leur enfant grandir, maigre, jaune, avec peu de vie devant lui, le couple a décidé de donner son foie pour sauver son enfant. Il fallait à tout prix le maintenir en vie.
Les résultats des tests ont montré que la mère était parfaitement compatible et pouvait donner son foie à son enfant. À l'annonce de ces résultats, Mme N. était ravie.
En raison d'une cirrhose hépatique sévère, Q. était constamment malade. Une intervention chirurgicale avait été programmée à plusieurs reprises, mais elle avait dû être reportée à cause d'une infection. Après trois périodes d'espoir et de déception, N. et son mari ont décidé de louer un logement près de l'hôpital, à la fois pour faciliter les examens et pour attendre l'annonce de la greffe de foie pour leur enfant.
En juillet 2024, une opportunité inattendue s'est présentée à la famille. Juste avant la greffe du foie, un enfant a contracté une infection, ce qui a dû reporter l'opération. Le bébé Q. a alors été remplacé. Il n'avait alors que 15 mois.
En apprenant que mon enfant pourrait bénéficier d'une greffe de foie, mon mari et moi nous sommes précipités à l'hôpital ce soir-là pour faire des examens. Je n'osais pas me réjouir trop tôt, de peur d'être déçue comme les trois fois précédentes.
« Ce n’est que lorsque j’ai été poussée dans la salle d’opération que j’ai osé croire que mon enfant était sur le point d’être sauvé », a-t-elle déclaré.
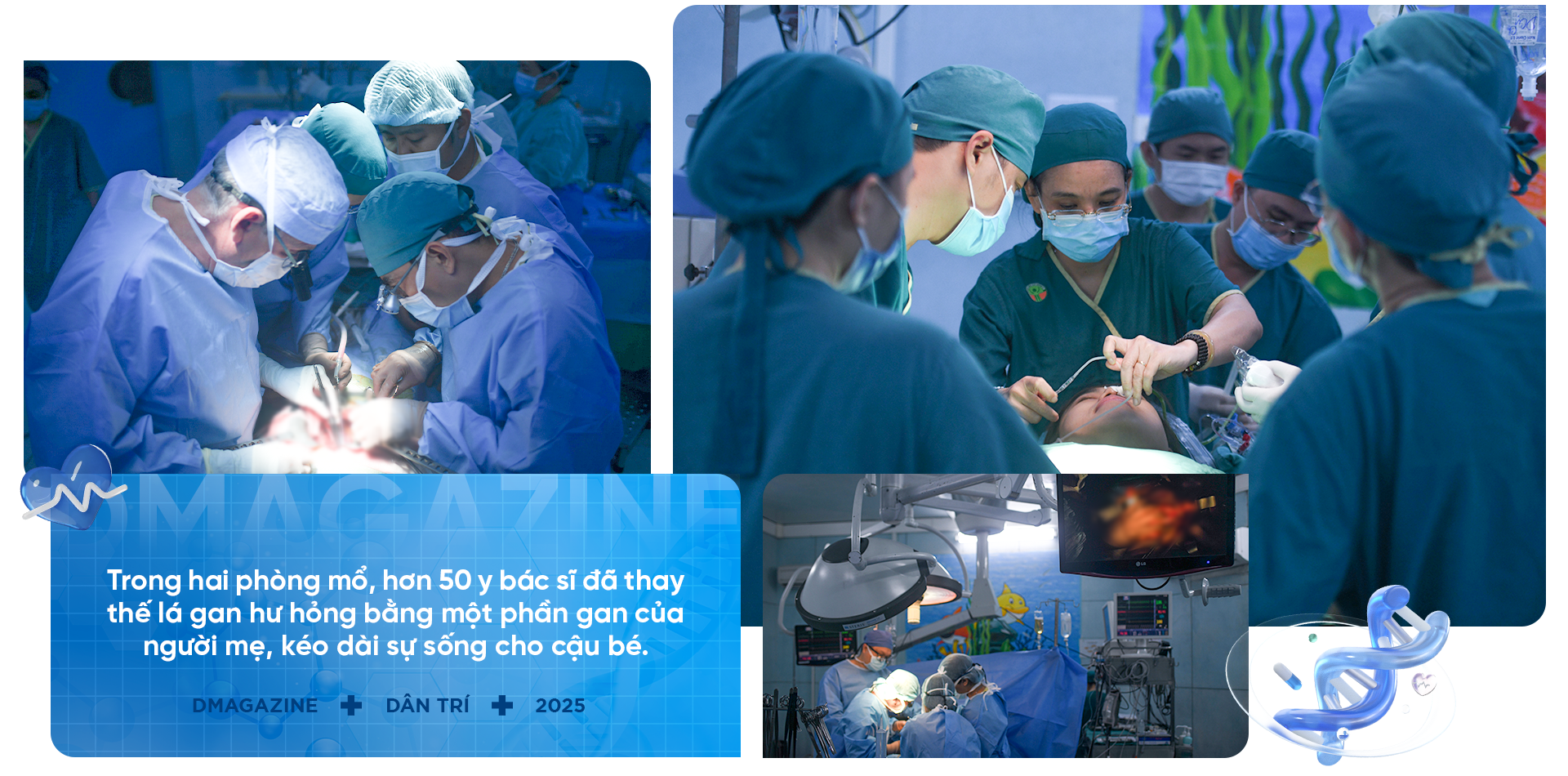
L'opération a duré plus de 12 heures. Dans deux blocs opératoires, une équipe d'une cinquantaine de médecins et de personnel médical a retiré une partie du foie de la mère pour remplacer celui, gravement endommagé, de son fils.
Quelques mois plus tard, bien que Q. ait été traité en ambulatoire, la famille de N. louait encore une chambre à Ho Chi Minh-Ville pour des contrôles hebdomadaires et pour éviter tout contact avec de nombreuses personnes de leur entourage.
Le jour où le médecin lui a annoncé que son enfant était autorisé à sortir de l'hôpital et qu'il ne devrait être examiné qu'une fois par mois, elle a fondu en larmes. Des larmes de bonheur ont coulé sur le visage de la jeune mère.
Aujourd'hui, le petit AQ a plus de deux ans, il est potelé et ses yeux ne sont plus jaunis par la maladie. Une partie du foie de sa mère fonctionne encore bien. Mis à part la prise quotidienne de médicaments anti-rejet, le petit garçon se développe normalement et est aussi actif que tout autre enfant en bonne santé de son âge.
« Toute la douleur et tous les jours sombres sont derrière nous. Heureusement, mon enfant a enfin retrouvé la vie. Mon mari et moi sommes reconnaissants et nous vous remercions tous », a déclaré joyeusement la jeune maman.
Depuis plus de dix ans au sein du service de transplantation hépatobiliaire, pancréatique et hépatique, le Dr Tran Thanh Tri, chef du service, se préoccupe sans cesse du sort des enfants à la peau jaunâtre foncée, au ventre volumineux et progressivement affaiblis par une insuffisance hépatique et une cirrhose terminale. Pour ces enfants, la transplantation hépatique est la seule solution pour les aider à survivre.
« Au sein du service, le besoin de greffes hépatiques est estimé à 30 à 50 cas par an. Actuellement, le besoin de greffes hépatiques est en augmentation et les dons d'organes sont toujours insuffisants », a déclaré le Dr Tri.
Contrairement aux enfants souffrant d'insuffisance hépatique, les enfants souffrant d'insuffisance rénale bénéficient de nombreux autres traitements conservateurs, comme la dialyse ou la dialyse péritonéale. Cependant, la transplantation rénale reste la méthode la plus optimale pour permettre à ces enfants de mener une vie normale sans être reliés à des machines ou à des lits d'hôpital.
Le Dr Phan Tan Duc, chef du département de néphrologie et d'urologie, a déclaré que le département traite 40 enfants atteints d'insuffisance rénale terminale.
Il se souvient toujours d'un enfant atteint d'hyperparathyroïdie qui était suivi dans le service. À 16 ans, au lieu d'aller à l'école ou de participer à des activités ludiques avec ses amis, l'enfant a dû passer quatre ans sous dialyse.
L'hyperparathyroïdie a provoqué une grave calcification des vaisseaux sanguins et des vieux reins, provoquant une telle douleur qu'il ne pouvait pas marcher seul.
Pour ma famille, chaque jour est un combat. Pour moi, me lever et marcher est devenu un rêve apparemment simple, mais lointain.
Dans ce contexte, la greffe de rein a été suggérée comme seule solution. L'opération a été un succès. Incapable de marcher seul, il a pu se lever et marcher normalement après la greffe. Ce fut non seulement un changement physique, mais aussi une renaissance, lui rendant la jeunesse que la maladie lui avait volée.
Pour le Dr Duc, il s'agit d'un cas clinique impressionnant, car l'efficacité de la transplantation rénale est supérieure à celle de la dialyse ou de la filtration sanguine, qui ne sont plus efficaces. Mais surtout, cette histoire reflète aussi une réalité plus vaste : le besoin de transplantation d'organes pédiatriques au Vietnam augmente, alors que les sources d'organes sont extrêmement limitées.
Actuellement, la plupart des transplantations d'organes pédiatriques reposent encore sur des donneurs vivants, généralement les parents. Les organes provenant de donneurs en état de mort cérébrale, en particulier d'enfants en état de mort cérébrale, sont extrêmement rares.
« Contrairement au foie, qui peut encore se développer normalement chez le donneur et le receveur après avoir été coupé et transplanté, le rein n’a pas cette capacité.
La taille des reins étant différente chez les adultes et les enfants, la transplantation d'organes d'adultes vers des enfants peut s'avérer complexe. L'utilisation d'organes d'enfants pour la transplantation est plus pratique. Cependant, la loi interdit le don d'organes aux mineurs de moins de 18 ans, a expliqué le Dr Duc.
À l'Hôpital pour enfants n° 2, 96 % des enfants ont bénéficié d'une greffe de foie et de rein de leurs parents ou de proches. Seuls quatre cas ont bénéficié d'une greffe d'organe provenant de donneurs en état de mort cérébrale.
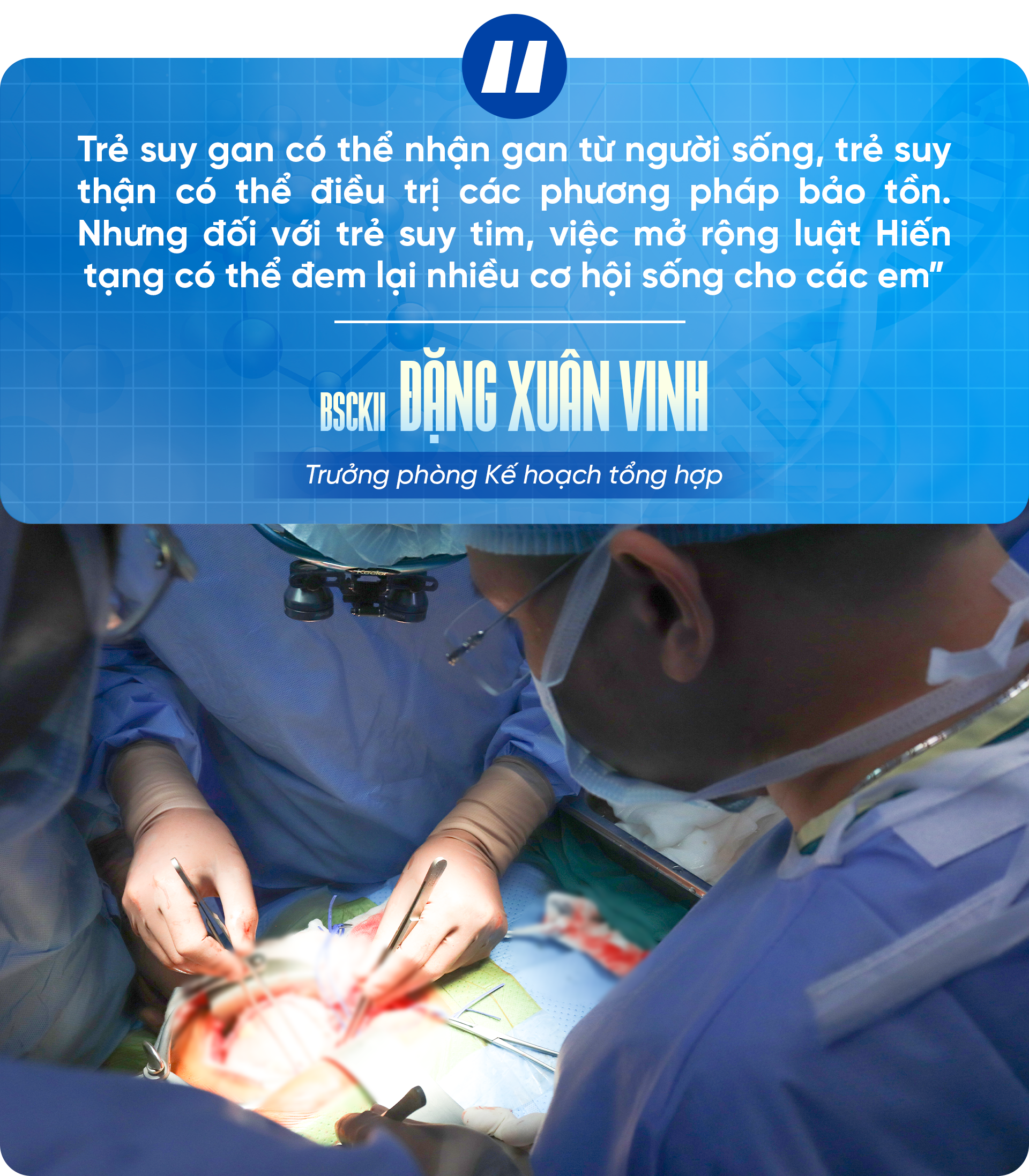
Selon le Dr Dang Xuan Vinh, chef du Département de la planification générale, le besoin de transplantations d'organes dans notre pays augmente alors que la source de dons de personnes en état de mort cérébrale n'est pas suffisante.
Cependant, la loi vietnamienne actuelle sur le don d'organes n'autorise pas les personnes de moins de 18 ans à donner leurs organes. Le ministère de la Santé a également proposé à l'Assemblée nationale d'étendre le droit au don d'organes aux personnes de moins de 18 ans en état de mort cérébrale.
Les experts estiment tous que si la loi est bientôt modifiée pour permettre aux personnes de moins de 18 ans de donner leurs organes après une mort cérébrale, la source d'organes pour les patients pédiatriques sera plus abondante, ouvrant ainsi la chance de vivre à des centaines d'enfants souffrant d'insuffisance hépatique, d'insuffisance rénale, en particulier d'insuffisance cardiaque, qui attendent avec impatience.
« Les enfants souffrant d'insuffisance hépatique peuvent recevoir un foie d'un donneur vivant, et ceux souffrant d'insuffisance rénale peuvent bénéficier d'un traitement conservateur. Cependant, pour les enfants souffrant d'insuffisance cardiaque, l'élargissement de la loi sur le don d'organes peut leur donner plus de chances de vivre », a souligné le médecin.
L'Hôpital pour enfants 2, anciennement Hôpital Grall, fut fondé en 1879 et construit et géré par les Français. Après la libération totale du Sud, l'hôpital fut repris par le gouvernement et rebaptisé Hôpital pour enfants 2, devenant ainsi officiellement le dernier établissement médical pédiatrique de la région Sud.
Depuis sa création, l'hôpital est l'un des hôpitaux pédiatriques spécialisés. De nombreuses nouvelles techniques pédiatriques ont été mises en œuvre à l'Hôpital pour enfants 2, notamment la transplantation d'organes.
Le Centre de traitement de haute technologie est la base de la formation et du développement du Centre de chirurgie pédiatrique et de soins intensifs, ainsi que du Centre de transplantation d'organes pédiatriques pour tous les enfants, en particulier dans les provinces/villes du sud.
Le Dr Vinh a déclaré que l'hôpital pour enfants 2 achève de toute urgence le bâtiment de traitement de haute technologie du centre de transplantation d'organes qui sera mis en service en 2026.
Lorsque le centre sera opérationnel, l'hôpital investira dans le développement synchrone des ressources humaines, des équipements... En plus des techniques de transplantation rénale, de transplantation hépatique et de transplantation de cellules souches qui ont été mises en œuvre avec succès, l'hôpital s'efforce également de maîtriser un certain nombre de nouvelles techniques de transplantation d'organes.
La transplantation d'organes pédiatriques n'est pas seulement une technique médicale, c'est aussi un cheminement d'amour, de partage et d'espoir. Chaque don de foie et de rein sauve non seulement une vie, mais redonne aussi à un enfant son enfance et son avenir.
Mais pour que ces miracles se multiplient, nous avons besoin du soutien de toute la société, des politiques juridiques à la sensibilisation du public. Car ce n'est qu'en augmentant l'abondance des dons d'organes que les chances de vie des centaines d'enfants en attente d'une renaissance seront véritablement multipliées.
Photo : Hôpital pour enfants 2
Contenu : Dieu Linh
Conception : Tuan Nghia
26 août 2025 - 06:47
Source : https://dantri.com.vn/suc-khoe/hon-hai-thap-ky-ghep-tang-tre-em-viet-tiep-nhung-trang-tuoi-tho-dang-do-20250825170836595.htm











![[Photo] Les comités du Parti des agences centrales du Parti résument la mise en œuvre de la résolution n° 18-NQ/TW et les orientations du Congrès du Parti](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/27/1761545645968_ndo_br_1-jpg.webp)



































































































Comment (0)