श्वसन सिन्सिटियल वायरस (आरएसवी) वियतनाम में शिशुओं और छोटे बच्चों में निचले श्वसन पथ के संक्रमण का प्रमुख कारण है, जिससे कई गंभीर और यहां तक कि जानलेवा बीमारियां हो सकती हैं।
चिकित्सा समाचार 18 मार्च: उच्च जोखिम वाले बच्चों के लिए RSV की रोकथाम का नया समाधान
श्वसन सिन्सिटियल वायरस (आरएसवी) वियतनाम में शिशुओं और छोटे बच्चों में निचले श्वसन पथ के संक्रमण का प्रमुख कारण है, जिससे कई गंभीर और यहां तक कि जानलेवा बीमारियां हो सकती हैं।
उच्च जोखिम वाले बच्चों के लिए RSV की रोकथाम के नए समाधान
उपरोक्त जानकारी हाल ही में "उच्च जोखिम वाले शिशुओं और छोटे बच्चों के लिए आरएसवी की रोकथाम" विषय पर आयोजित कार्यशाला में साझा की गई। कार्यक्रम में, 50 से अधिक विशेषज्ञों, डॉक्टरों और चिकित्सा कर्मचारियों ने अपने अनुभव साझा किए और बच्चों पर आरएसवी के प्रभावों और मोनोक्लोनल एंटीबॉडी के साथ आरएसवी प्रोफिलैक्सिस की भूमिका पर चर्चा की।
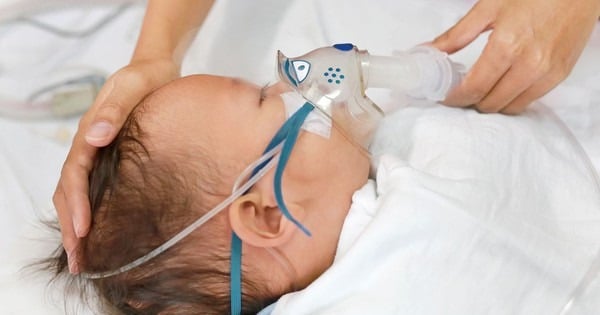 |
| शिशुओं, विशेषकर जिनका कुपोषण का इतिहास रहा हो, एलर्जी या अस्थमा का पारिवारिक इतिहास रहा हो, सिगरेट के धुएं के लगातार संपर्क में रहते हों, या भीड़-भाड़ वाली परिस्थितियों में रहते हों, उन्हें आरएसवी संक्रमण का उच्च जोखिम होता है। |
चिकित्सा विशेषज्ञों के अनुसार, बच्चों में ब्रोंकियोलाइटिस के 50-90% और निमोनिया के 5-40% मामलों का कारण आरएसवी है। ज़्यादातर बच्चे जीवन के पहले दो वर्षों में आरएसवी से संक्रमित होते हैं, जिसकी दर 85-100% तक होती है। विशेष रूप से, 75-90% तक बच्चे पहले वर्ष में संक्रमित होते हैं, और लगभग 0.5-2% बच्चों को इलाज के लिए अस्पताल में भर्ती होना पड़ता है।
विश्व स्वास्थ्य संगठन (WHO) के अनुमानों के अनुसार, 2010 में, वियतनाम में 0-4 वर्ष की आयु के बच्चों में RSV संक्रमण के 498,411 मामले दर्ज किए गए, जिनमें से 57,086 मामले गंभीर थे। ह्यू सेंट्रल हॉस्पिटल के बाल चिकित्सा केंद्र में किए गए एक अन्य अध्ययन से पता चला है कि बच्चों में ब्रोंकियोलाइटिस के 23.33% मामले RSV के कारण थे।
वियतनाम के दक्षिणी क्षेत्र में आरएसवी का मौसम आमतौर पर प्रत्येक वर्ष मई से नवंबर तक रहता है, और समय से पहले जन्मे बच्चे, 24 महीने से कम उम्र के बच्चे, या जन्मजात हृदय रोग या फुफ्फुसीय डिसप्लेसिया वाले बच्चों में इस रोग के संक्रमण का खतरा अधिक होता है।
आरएसवी के लक्षण सामान्य सर्दी (नाक बंद होना, खांसी, नाक बहना) जैसे हल्के हो सकते हैं, लेकिन गंभीर हो सकते हैं और ब्रोंकियोलाइटिस या निमोनिया जैसी जटिलताएं पैदा कर सकते हैं।
6 हफ़्ते से कम उम्र के या उच्च जोखिम वाले बच्चों में चिड़चिड़ापन, ठीक से खाना न खाना, थकान और साँस लेने में कठिनाई जैसे लक्षण दिखाई दे सकते हैं। अगर तुरंत इलाज न किया जाए, तो आरएसवी तीव्र श्वसन विफलता, फेफड़ों का सिकुड़ना, जीवाणुओं का अतिसंक्रमण और अन्य गंभीर जटिलताएँ पैदा कर सकता है, यहाँ तक कि मृत्यु भी हो सकती है।
शिशुओं, विशेषकर जिनका कुपोषण का इतिहास रहा हो, एलर्जी या अस्थमा का पारिवारिक इतिहास रहा हो, सिगरेट के धुएं के लगातार संपर्क में रहते हों, या भीड़-भाड़ वाली परिस्थितियों में रहते हों, उन्हें आरएसवी संक्रमण का उच्च जोखिम होता है।
यह वायरस आँखों, नाक या संक्रमित व्यक्ति के निकट संपर्क, हवा में मौजूद बूंदों, लार या बलगम के ज़रिए आसानी से फैलता है। गौरतलब है कि यह वायरस सतहों पर 6 घंटे तक और बच्चों तथा कमज़ोर प्रतिरक्षा वाले लोगों के शरीर में 4 हफ़्ते तक जीवित रह सकता है।
बाल रोग विशेषज्ञ, एसोसिएट प्रोफेसर डॉ. वु हुई ट्रू ने कहा कि नियमित रूप से हाथ धोने और सतह कीटाणुशोधन जैसे व्यक्तिगत स्वच्छता उपायों के अलावा, मोनोक्लोनल एंटीबॉडी के साथ इम्यूनोप्रोफिलैक्सिस बीमारी के जोखिम को कम करने के लिए एक प्रभावी समाधान है, खासकर उच्च जोखिम वाले बच्चों में।
हालाँकि आरएसवी टीकों पर अभी भी शोध चल रहा है, 38 टीके विकास के चरण में हैं और 19 नैदानिक परीक्षणों में हैं, फिर भी बच्चों में आरएसवी की रोकथाम के लिए वर्तमान में कोई लाइसेंस प्राप्त टीका उपलब्ध नहीं है। हालाँकि, मोनोक्लोनल एंटीबॉडी जैसी निष्क्रिय टीकाकरण चिकित्साएँ गंभीर बीमारी की घटनाओं को कम करने में प्रभावी साबित हुई हैं।
1998 में FDA द्वारा अनुमोदित मोनोक्लोनल एंटीबॉडी पैलिविज़ुमैब, RSV के उच्च जोखिम वाले शिशुओं के लिए सबसे प्रभावी रोगनिरोधी उपायों में से एक है। पैलिविज़ुमैब, एक मानव मोनोक्लोनल एंटीबॉडी, वायरल प्रतिकृति को रोकने में मदद करता है और गंभीर निचले श्वसन संक्रमणों की संभावना को कम करता है। RSV के मौसम के दौरान लगातार 5 महीनों तक प्रति माह 1 खुराक (15 मिलीग्राम/किग्रा) लेने की सलाह दी जाती है।
आरएसवी रोग की रोकथाम कोई नई समस्या नहीं है, लेकिन आधुनिक चिकित्सा के विकास के साथ, समय पर रोकथाम बच्चों के लिए एक सुरक्षा कवच बनाने, रोग के बोझ को कम करने और बच्चों के जीवन की गुणवत्ता में सुधार करने में मदद कर सकती है। मोनोक्लोनल एंटीबॉडी और रोकथाम रणनीतियों जैसे उपायों की मदद से, उच्च जोखिम वाले शिशुओं और छोटे बच्चों को आरएसवी से होने वाली गंभीर जटिलताओं से बचाया जा सकता है।
ट्रांसजेंडर हार्मोन के उपयोग के अप्रत्याशित परिणाम
30 वर्षीय थ., लिंग परिवर्तन के लिए लंबे समय से पुरुष हार्मोन इंजेक्शन ले रही थीं। हालाँकि, जब उन्होंने इन विट्रो फर्टिलाइजेशन (आईवीएफ) के लिए पुरुष हार्मोन का इस्तेमाल बंद करने और गर्भवती होने का फैसला किया, तो थ. के शरीर में अचानक हार्मोनल गड़बड़ी आ गई, जिसके कारण उन्हें लंबे समय तक योनि से रक्तस्राव और बेहोशी की समस्या रही।
20 साल की उम्र में, थ. ने एक निजी क्लिनिक में टेस्टोस्टेरोन इंजेक्शन लेना शुरू किया। यह हार्मोन पुरुष गुणों को बढ़ाता है और एस्ट्रोजन, जो महिला गुणों से जुड़ा हार्मोन है, के उत्पादन को कम करता है।
लगभग दो महीने के इस्तेमाल के बाद, थोआ की आवाज़ में बदलाव आने लगे, मासिक धर्म बंद हो गया और दाढ़ी बढ़ने जैसे मर्दाना लक्षण विकसित हो गए। 5 साल तक हार्मोन के इस्तेमाल के बाद, थोआ ने मनचाहा रूप पाने के लिए स्तन हटाने की सर्जरी करवाई।
शादी के बाद, थ. और उनकी पत्नी एच. बच्चे पैदा करना चाहते थे। हालाँकि, हा को थैलेसीमिया था और उन्हें अपने बच्चों में यह बीमारी फैलने की चिंता थी, इसलिए दंपति ने थ. के अंडों का इस्तेमाल दान किए गए शुक्राणुओं से भ्रूण बनाने और फिर भ्रूण को एच. के गर्भाशय में स्थानांतरित करने का फैसला किया। चूँकि वियतनामी कानून एक महिला के अंडों का इस्तेमाल दूसरी महिला को जन्म देने के लिए करने की अनुमति नहीं देता, इसलिए उन्होंने आईवीएफ करवाने के लिए विदेश जाने का फैसला किया।
2023 में, पुरुष हार्मोन इंजेक्शन बंद करने के बाद, थोआ को अंडाशय की गतिविधि को प्रोत्साहित करने के लिए एस्ट्रोजन और अन्य दवाएँ दी गईं। 8 महीने के उपचार के बाद, थोआ को फिर से मासिक धर्म शुरू हो गया और उसे इन विट्रो फर्टिलाइजेशन के लिए प्रेरित किया गया। 2023 के अंत में, थोआ ने 4 भ्रूण बनाए और उन्हें एच. के गर्भाशय में स्थानांतरित कर दिया, जिससे दंपति को एक साथ बच्चा पैदा करने में मदद मिली।
हालाँकि, अंडाणु दान का काम पूरा करने के बाद, थोआ ने पुरुष बनने के लिए टेस्टोस्टेरोन का इंजेक्शन लेना शुरू कर दिया। हालाँकि, कई महीनों तक हार्मोन के इस्तेमाल के बाद भी, थोआ का मासिक धर्म रुका नहीं, बल्कि 7 से 10 दिनों तक चला।
अक्टूबर 2024 में, जब उसका मासिक धर्म आधे महीने से अधिक समय तक चला, तो थ. डॉक्टर के पास गई और पुरुष हार्मोन के लंबे समय तक उपयोग के कारण एंडोमेट्रियोसिस का निदान किया गया, जिससे असामान्य योनि रक्तस्राव हुआ।
थोआ को बेहोशी और योनि से रक्तस्राव की हालत में अस्पताल में भर्ती कराया गया था। अल्ट्रासाउंड के नतीजों से पता चला कि थोआ का गर्भाशय 14 सप्ताह के भ्रूण जितना बड़ा था, और उसकी मांसपेशियों की परत में फाइब्रॉएड और एंडोमेट्रियोसिस सिस्ट थे। थोआ गंभीर रूप से एनीमिया से पीड़ित थी, उसका हीमोग्लोबिन सूचकांक 3.9 ग्राम/डेसीलीटर तक गिर गया था, जो तुरंत इलाज न मिलने पर बहुत खतरनाक था। 4 यूनिट पैक्ड लाल रक्त कोशिकाओं (1.4 लीटर रक्त के बराबर) के इंजेक्शन लगाने के बाद, थोआ की हालत धीरे-धीरे स्थिर हो गई।
दो दिन बाद, थ. की सर्जरी हुई जिसमें उनका गर्भाशय पूरी तरह से निकाल दिया गया। सर्जरी के बाद, थ. ठीक हो गईं और अपने गर्भाशय पर असर पड़ने की चिंता किए बिना सुरक्षित पुरुष हार्मोन लेना जारी रख पाईं।
प्रसूति रोग विशेषज्ञ डॉ. गुयेन थी येन थू के अनुसार, अचानक हार्मोनल परिवर्तन मासिक धर्म के नियमन में असंतुलन पैदा कर सकते हैं। महिलाओं में टेस्टोस्टेरोन की खुराक लेने से गर्भाशय की परत पतली हो सकती है।
हालाँकि, जब दवा बंद कर दी जाती है और अंडे के विकास को प्रोत्साहित करने के लिए एस्ट्रोजन मिलाया जाता है, तो गर्भाशय की परत फिर से बढ़ सकती है, जिससे कोशिका परिवर्तन हो सकते हैं। अगर अंडे निकालने के बाद, थोआ फिर से टेस्टोस्टेरोन का इंजेक्शन लगाना शुरू कर देती है, तो गर्भाशय की परत अचानक बाधित हो जाएगी, जिससे रक्तस्राव और अन्य गंभीर जटिलताओं का खतरा बढ़ जाएगा।
डॉ. येन थू बताते हैं कि एंडोमेट्रियोसिस और लगातार हार्मोनल बदलाव सूजन और रक्तस्राव का कारण बन सकते हैं। ये तेज़ हार्मोनल बदलाव ही हैं जो रक्त के थक्के बनने की प्रक्रिया को प्रभावित करते हैं, जिससे अनियंत्रित रक्तस्राव होता है।
एमएससी डॉ. ले डांग खोआ, प्रजनन सहायता इकाई के प्रमुख, ताम आन्ह जनरल अस्पताल, जिला 8, की सलाह है कि जो महिलाएं लिंग परिवर्तन कराना चाहती हैं, उन्हें भविष्य में अपनी प्रजनन क्षमता की रक्षा के लिए पुरुष सेक्स हार्मोन का उपयोग करने से पहले अपने अंडों को फ्रीज कर लेना चाहिए। इसके अलावा, अंडों के उत्तेजना के बाद, गंभीर जटिलताओं से बचने के लिए टेस्टोस्टेरोन का उपयोग जारी रखने से पहले शरीर को लगभग 3-6 महीने के आराम की आवश्यकता होती है।
वियतनाम में, स्वास्थ्य मंत्रालय ने अभी तक ट्रांसजेंडर उपचार को लाइसेंस नहीं दिया है, इसलिए टेस्टोस्टेरोन केवल पुरुषों के लिए हाइपोगोनाडिज्म या विलंबित यौवन के इलाज के लिए लाइसेंस प्राप्त है। हालाँकि, जो लोग लिंग परिवर्तन करना चाहते हैं, उन्हें खतरनाक जटिलताओं को कम करने के लिए हार्मोन सप्लीमेंटेशन की किसी विशेषज्ञ द्वारा बारीकी से निगरानी करनी चाहिए।
दुर्लभ रोग के उपचार से विवाह सुरक्षित
एक विशिष्ट मामला 24 वर्षीय मरीज़ एचएचएल का है, जिसकी शादी को दो साल हो गए हैं। वह सेक्स के दौरान डर के कारण क्लिनिक आई थी।
सुश्री एल. अनैच्छिक योनि ऐंठन से पीड़ित थीं, जिससे उन्हें बहुत दर्द होता था और वैवाहिक संबंधों में मुश्किलें बढ़ जाती थीं। इस लंबे समय तक चलने वाली स्थिति के कारण उनके और उनके पति के बीच तालमेल बिठाना असंभव हो गया था, जिससे लगातार झगड़े होते रहे और उनकी शादी टूटने के कगार पर पहुँच गई।
जाँच के बाद, सुश्री एल. को "वैजिनिस्मस" सिंड्रोम का पता चला। इस मामले में, केंद्र के डॉक्टर ने मनोचिकित्सा और यौन चिकित्सा के संयोजन से उपचार निर्धारित किया।
उपचार के दौरान, महिला डॉक्टरों और नर्सों की एक टीम ने मरीज़ को योनि की मांसपेशियों को शिथिल करने वाले व्यायाम सिखाए और उसके डर और चिंता को नियंत्रित करने में मदद के लिए संज्ञानात्मक व्यवहार थेरेपी का इस्तेमाल किया। साथ ही, स्थिति में सुधार के लिए जननांग विसंवेदन और योनि फैलाव जैसी विधियाँ भी अपनाई गईं।
उपचार के केवल छह सत्रों के बाद, परिणाम उम्मीद से बढ़कर थे। सुश्री एल. को अब संभोग के दौरान दर्द या बेचैनी महसूस नहीं हुई, और योनि में ऐंठन भी दोबारा नहीं हुई। रोगी की भावनाओं में धीरे-धीरे सुधार हुआ, जिससे उसे अधिक सहज महसूस हुआ और उसका वैवाहिक जीवन अधिक संतुष्टिदायक हो गया।
हनोई सेंटर फॉर जेंडर मेडिसिन के उप निदेशक डॉ. फाम मिन्ह न्गोक के अनुसार, वैजिनिस्मस सिंड्रोम के इलाज के लिए वर्तमान में चार मुख्य विधियाँ हैं। हालाँकि, केंद्र में, डॉक्टर मुख्य रूप से दो मुख्य विधियों का उपयोग करते हैं: मनोचिकित्सा और यौन चिकित्सा, जिनमें 4-6 उपचार सत्रों के बाद 90% तक सफल उपचार दर होती है।
वैजिनिस्मस कोई दुर्लभ बीमारी नहीं है, लेकिन कई महिलाएं अभी भी इस समस्या से झिझकती हैं और डॉक्टर के पास जाने की हिम्मत नहीं जुटा पातीं। इससे यह बीमारी और भी गंभीर हो जाती है, जिससे जीवन की गुणवत्ता और पारिवारिक सुख पर गंभीर असर पड़ता है। शुरुआती जाँच और इलाज से मरीज़ों को आराम और आत्मविश्वास वापस पाने में मदद मिलेगी, साथ ही वैवाहिक जीवन की गुणवत्ता में भी सुधार होगा।
विशेषज्ञों का सुझाव है कि योनिजन्य दर्द के संदिग्ध लक्षणों वाली महिलाओं को तुरंत विशेष चिकित्सा सुविधाओं के पास जाना चाहिए, ताकि स्थिति को लम्बा होने से बचाया जा सके।
[विज्ञापन_2]
स्रोत: https://baodautu.vn/tin-moi-y-te-ngay-183-giai-phap-moi-trong-du-phong-rsv-cho-tre-nguy-co-cao-d255643.html







![[फोटो] कैट बा - हरा-भरा द्वीप स्वर्ग](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F04%2F1764821844074_ndo_br_1-dcbthienduongxanh638-jpg.webp&w=3840&q=75)













































![[VIMC 40 दिन बिजली की गति से] दा नांग पोर्ट: एकता - बिजली की गति - अंतिम रेखा तक सफलता](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/04/1764833540882_cdn_4-12-25.jpeg)

















































टिप्पणी (0)