
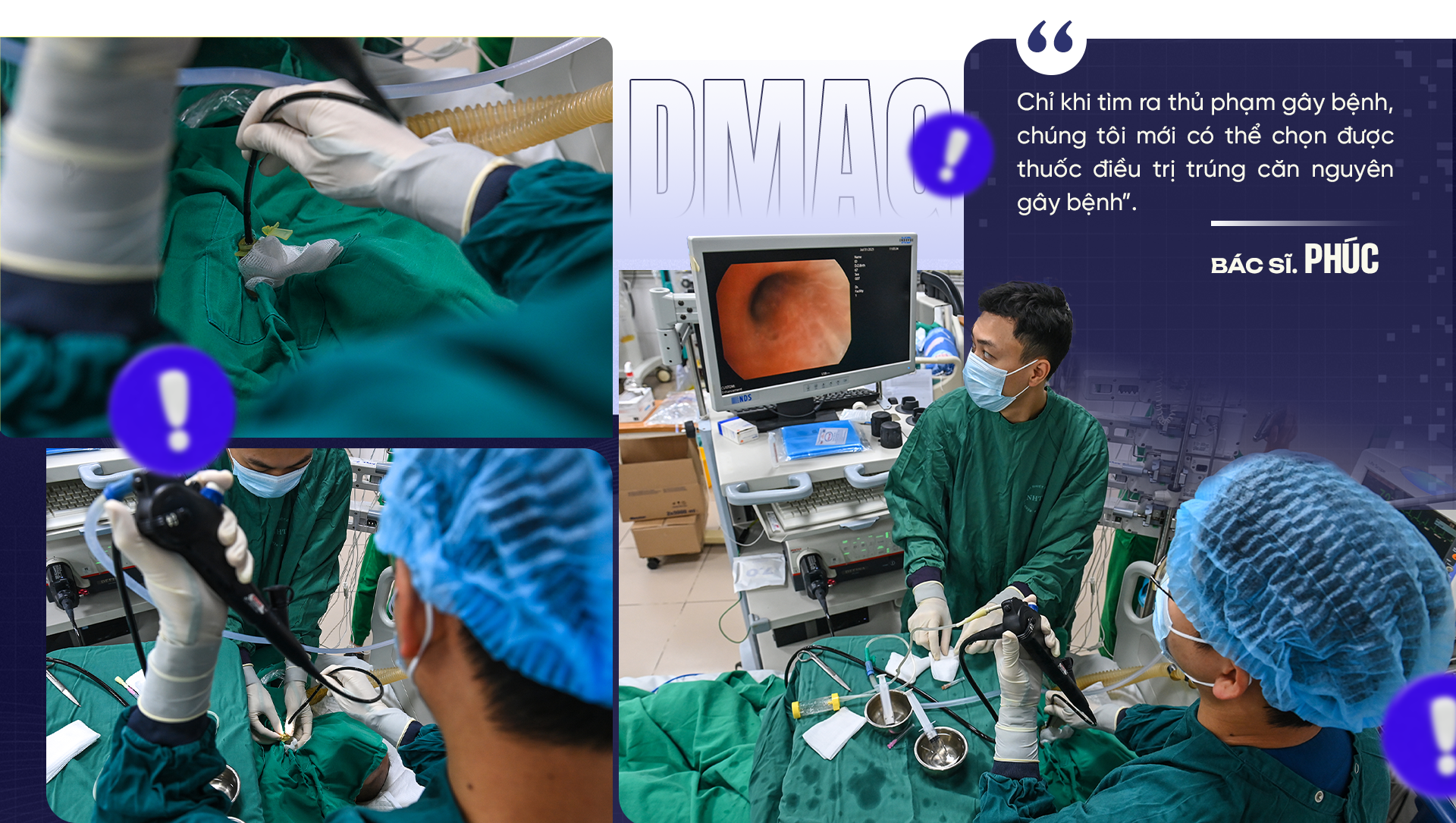
राष्ट्रीय उष्णकटिबंधीय रोग अस्पताल के गहन चिकित्सा इकाई के उप निदेशक डॉ. फाम वान फुक ने कहा, "उपकरण और सुरक्षा उपकरण तैयार करो और काम पर लग जाओ।" उनके बोलते ही पूरी टीम गहन चिकित्सा इकाई में तेजी से जुट गई। तुरंत ही आपातकालीन ब्रोंकोस्कोपी प्रक्रिया शुरू की गई।
40 वर्षीय महिला बेसुध पड़ी थी, अस्पताल में कई महीनों तक रहने के कारण उसका शरीर बुरी तरह कमजोर हो गया था। केंद्रीय अस्पताल में उसकी महाधमनी चाप प्रतिस्थापन सर्जरी हुई थी, और फिर उसे निगरानी के लिए प्रांतीय अस्पताल में स्थानांतरित कर दिया गया था।
हालांकि, अस्पताल में लंबे समय तक रहने के कारण बैक्टीरिया ने एक अदृश्य दुश्मन की तरह उसके शरीर पर कब्जा कर लिया।
प्रांतीय अस्पताल में मरीज में मल्टीड्रग - रेसिस्टेंट स्यूडोमोनास एरुगिनोसा संक्रमण का निदान किया गया।
इस प्रकार का बैक्टीरिया अधिकांश सामान्य एंटीबायोटिक दवाओं के प्रति प्रतिरोधी है। एक महीने के इलाज के बाद भी मरीज की हालत में सुधार नहीं हुआ। तेज बुखार बना रहा, उसकी सांसें तेजी से चलने लगीं और अंततः उसे सेप्टिक शॉक हो गया, जिसके बाद उसे राष्ट्रीय उष्णकटिबंधीय रोग अस्पताल में स्थानांतरित करना पड़ा।
एंडोस्कोप श्वसन मार्ग में गहराई तक चला गया, जिससे स्क्रीन पर चमकदार लाल रंग की, सूजी हुई श्लेष्म झिल्ली की धारियाँ दिखाई देने लगीं।
डॉ. फुक ने समझाया: "महत्वपूर्ण लक्ष्य संक्रमण के सटीक स्थान से जितना संभव हो उतना गहरा नमूना प्राप्त करना है, ताकि कारण का पता लगाया जा सके। बीमारी के मूल कारण का पता लगाने के बाद ही हम उपचार का चुनाव कर सकते हैं जो मूल कारण को लक्षित करे।"

वेंटिलेटर पर निर्भर मरीजों के लिए संक्रमण का खतरा हमेशा बना रहता है। स्यूडोमोनास एरुजिनोसा, मेथिसिलिन-प्रतिरोधी स्टैफिलोकोकस ऑरियस (MRSA), क्लेबसिएला न्यूमोनिया और एसीनेटोबैक्टर बाउमनी गहन चिकित्सा इकाई के चिकित्सकों के लिए परिचित लेकिन साथ ही डरावने नाम भी हैं।
वे न केवल श्वसन तंत्र में छिपे रहते हैं, बल्कि रक्तप्रवाह, मस्तिष्क और मेनिन्जेस, मूत्र और पाचन तंत्र पर भी आक्रमण कर सकते हैं, जिससे रोगियों में तेजी से कई अंगों की विफलता विकसित हो सकती है।
ऐसे मामलों में, सूक्ष्मजीवविज्ञानी परीक्षण और एंटीबायोटिक संवेदनशीलता परीक्षण "मार्गदर्शक" का काम करते हैं। ये परीक्षण यह पहचानने में मदद करते हैं कि कौन से बैक्टीरिया मौजूद हैं, कौन से एंटीबायोटिक उनके प्रति प्रतिरोधी या संवेदनशील हैं, और यहां तक कि क्या उन बैक्टीरिया में दवा-प्रतिरोधी जीन मौजूद हैं।
यह डॉक्टरों के लिए अंधेरे में हाथ-पैर मारने के बजाय सटीक उपचार योजना विकसित करने के लिए महत्वपूर्ण है।
यह 40 वर्षीय मरीज प्रतिदिन जांचे जाने वाले दर्जनों जीवाणु संक्रमण के मामलों में से एक है। इनमें 80 वर्ष से अधिक आयु की बुजुर्ग महिलाएं भी शामिल हैं जिन्हें बार-बार अस्पताल में भर्ती होने से निमोनिया हो जाता है, और स्वस्थ युवा पुरुष भी हैं जो संक्रमण के साथ होने वाले एन्सेफलाइटिस के कारण अचानक बेहोश हो जाते हैं।
इन सबमें एक बात समान है कि उन सभी को एक जवाब चाहिए: असली दोषी कौन है? और कौन सी दवाएं अभी भी उन्हें बचाने में कारगर हैं?
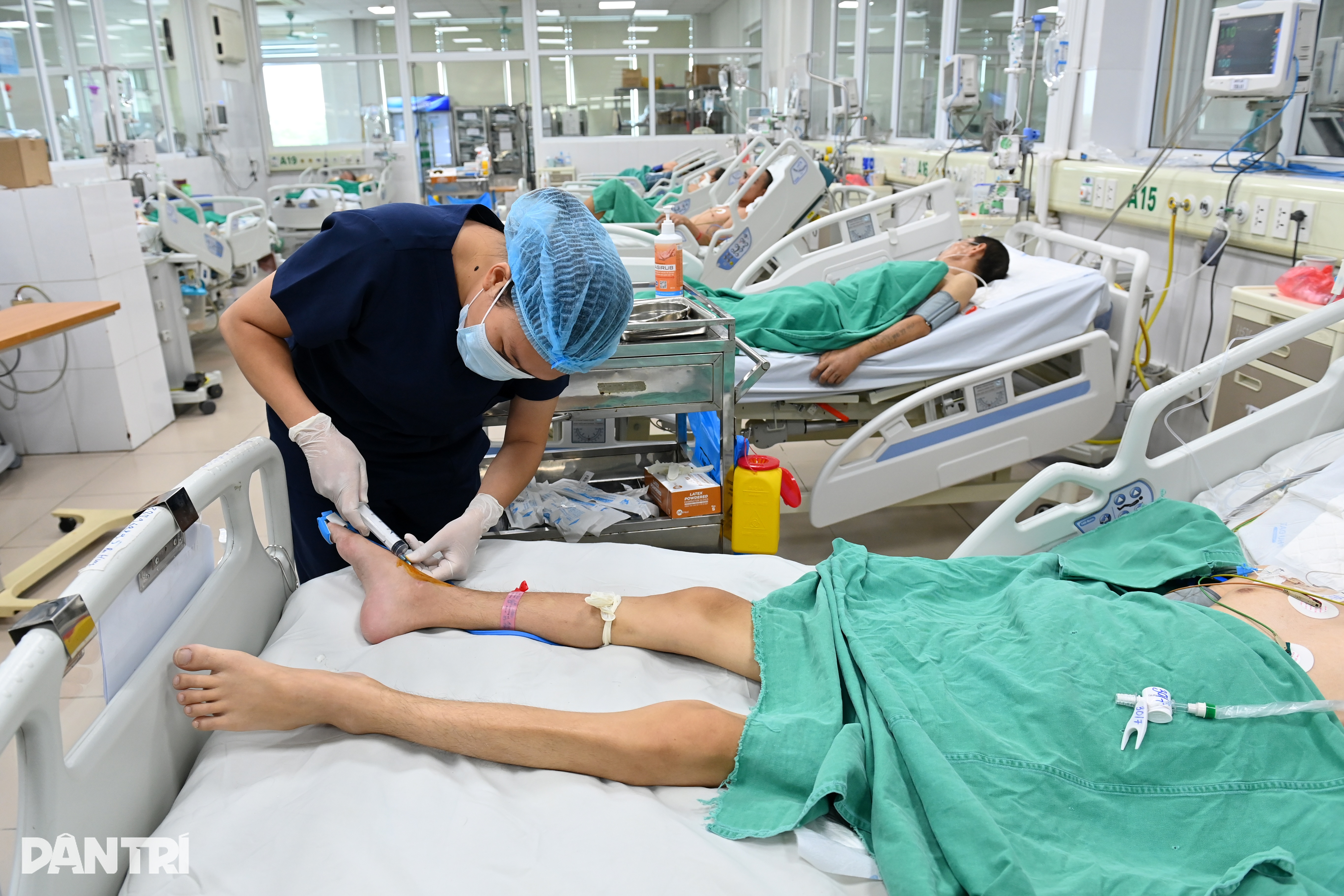

विश्लेषण हेतु नमूनों के लिए प्रमुख केंद्र सूक्ष्म जीवविज्ञान एवं आणविक जीवविज्ञान विभाग है, जो अत्याधुनिक उपकरणों और कर्मचारियों की चहल-पहल से सुसज्जित है और चौबीसों घंटे, सातों दिन नमूने स्वीकार कर सकता है। इसे रोगजनकों के लिए "ट्रेसिंग सेंटर" माना जाता है।

क्लिनिकल विभागों से प्राप्त प्रत्येक नमूने को एक महत्वपूर्ण "सुराग" माना जाता है। प्राप्त होने पर, तकनीशियन कोड को स्कैन करके रोगी की जानकारी प्रदर्शित करते हैं, जिससे यह सुनिश्चित होता है कि नमूने की गलत पहचान न हो। डेटा को तुरंत सिस्टम में अपडेट कर दिया जाता है, जिससे यह पूरे अस्पताल से जुड़ जाता है।
नमूना परिवहन बॉक्स में मरीज के रक्त और थूक के नमूने अभी-अभी पहुंचे थे। नर्स ले थी थूई डुंग ने उन्हें तुरंत माइक्रोबायोलॉजी प्रयोगशाला में अपने सहयोगियों को सौंप दिया। रक्त के नमूनों को एक विशेष माध्यम में कल्चर किया गया ताकि उनमें बैक्टीरिया की वृद्धि हो सके, जबकि थूक के नमूनों को कल्चर करने से पहले अशुद्धियों को दूर करने के लिए संसाधित किया जाना था।

"सबसे महत्वपूर्ण बात सही वातावरण का चयन करना, सही तकनीकों का उपयोग करके सूक्ष्मजीवों को विकसित करना और नमूने को बाहर से आने वाले अतिरिक्त सूक्ष्मजीवों से दूषित होने से पूरी तरह रोकना है," कई वर्षों के अनुभव वाली तकनीशियन ले थी होआ हांग ने साझा किया।
यह प्रक्रिया जैव सुरक्षा उपकरणों की देखरेख में की जाती है, जिसमें नमूने (जिसमें रोगजनक हो सकते हैं) को विशिष्ट पोषक एगर प्लेट में डालने का प्रत्येक चरण सटीकता से संपन्न किया जाता है। इनोक्यूलेशन लूप डिस्पोजेबल होते हैं और नमूने को छूने से पहले गामा विकिरण द्वारा कीटाणुरहित किए जाते हैं।
बैक्टीरिया से युक्त प्लेटों को फिर एक इनक्यूबेटर में रखा जाता है, जहाँ उनके विकास के लिए आदर्श तापमान और आर्द्रता बनाए रखी जाती है। यह प्रक्रिया 24 से 72 घंटे तक चलती है, या प्रत्येक सूक्ष्मजीव के विकास के आधार पर इससे अधिक समय भी लग सकता है।

ऊष्मायन अवधि के बाद, अगर प्लेट पर छोटे-छोटे समूह दिखाई देने लगते हैं - ये बैक्टीरिया के निशान होते हैं।
तकनीशियन हांग और उनके सहयोगी संदिग्ध जीवाणु कॉलोनियों का चयन करते हैं, मैलापन को मानकीकृत करते हैं, और फिर उन्हें विटेक 2 कॉम्पैक्ट स्वचालित प्रणाली में स्थानांतरित करने से पहले पहचान और एंटीबायोटिक संवेदनशीलता परीक्षण कार्ड में दर्ज करते हैं।
यह मशीन जैव रासायनिक प्रतिक्रियाओं के आधार पर बैक्टीरिया की पहचान करेगी और साथ ही एंटीबायोटिक संवेदनशीलता परीक्षण भी करेगी, जिसमें बैक्टीरिया को कई एंटीबायोटिक दवाओं के खिलाफ "परीक्षण" किया जाता है ताकि यह निर्धारित किया जा सके कि कौन सी दवाएं अभी भी प्रभावी हैं और कौन सी प्रतिरोधी हो गई हैं।
"परिणाम न्यूनतम निरोधात्मक सांद्रता (एमआईसी) दिखाएंगे, जिससे बैक्टीरिया को प्रत्येक एंटीबायोटिक के प्रति संवेदनशील, मध्यवर्ती या प्रतिरोधी के रूप में वर्गीकृत किया जा सकेगा," माइक्रोबायोलॉजी और आणविक जीवविज्ञान विभाग के प्रमुख डॉ. वान दिन्ह ट्रांग ने बताया।
हालांकि, परीक्षण के लिए मशीन में हमेशा पर्याप्त एंटीबायोटिक्स उपलब्ध नहीं होते हैं।
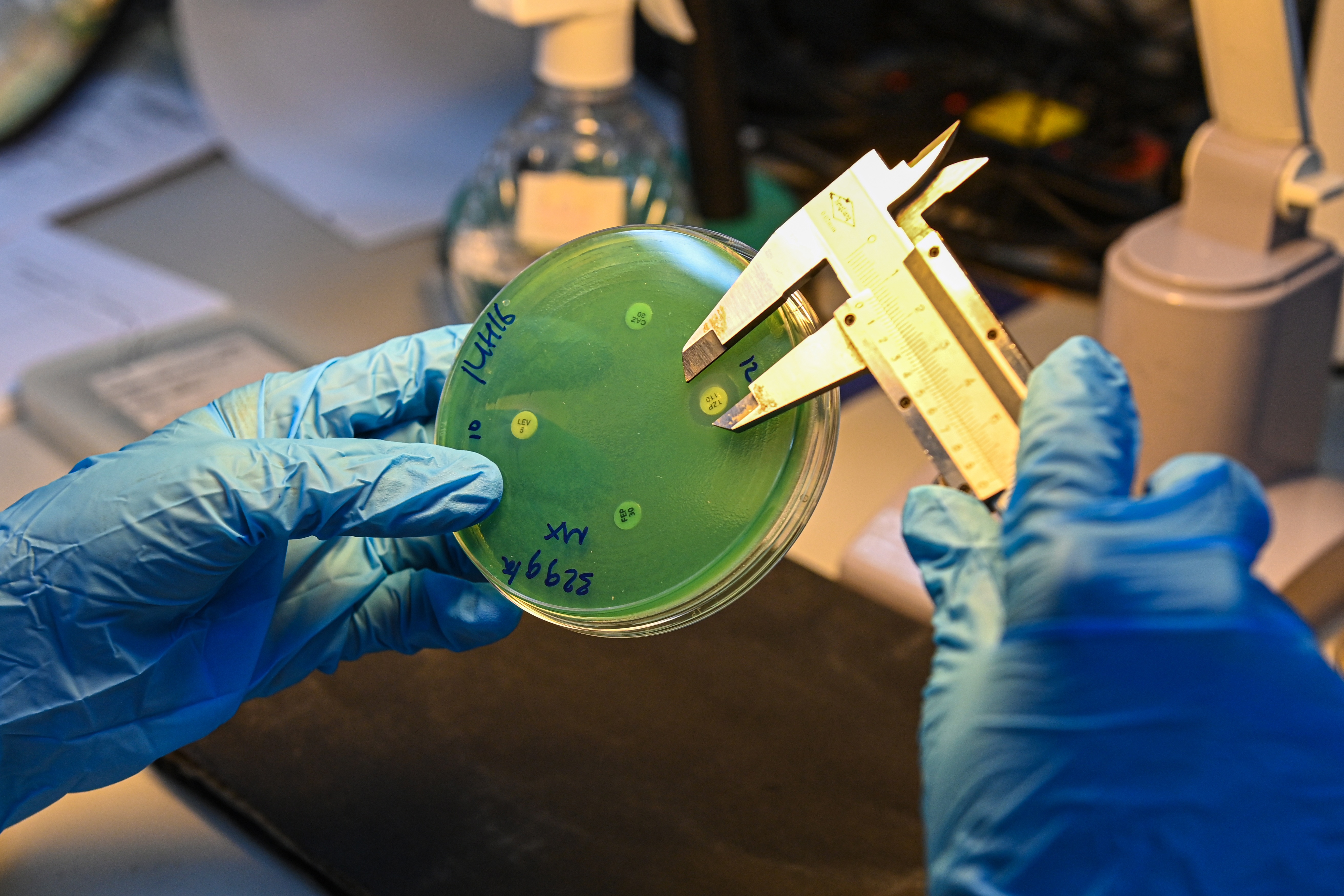
डॉ. ट्रांग के अनुसार, प्रतिरोध प्रदर्शित करने वाले दुर्लभ या असामान्य जीवाणु उपभेदों के लिए, तकनीशियनों को पारंपरिक विधि पर वापस लौटना होगा: एंटीबायोटिक दवाओं को एक विशिष्ट सांद्रता में युक्त पहले से भिगोए गए कागज के डिस्क का उपयोग करके एंटीबायोटिक दवाओं को अगर प्लेट में फैलाना।
एक पेट्री डिश पर, एंटीबायोटिक-युक्त कागज के अलग-अलग टुकड़ों को बैक्टीरिया से संक्रमित अगर प्लेट की सतह पर रखा जाता है, और बैक्टीरिया की एंटीबायोटिक संवेदनशीलता या प्रतिरोध के स्तर को निर्धारित करने के लिए अवरोध क्षेत्र के व्यास को मापा जाता है।
एक अन्य उपयोगी उपकरण MALDI-TOF मशीन है। यह तकनीक, जो बैक्टीरिया के विशिष्ट प्रोटीन स्पेक्ट्रम का उपयोग करती है, प्रति नमूना कुछ ही मिनटों में परिणाम प्रदान कर सकती है।

"प्रत्येक पहचान ट्रे में 96 अलग-अलग नमूने रखे जा सकते हैं। इससे हमें एक ही सत्र में दर्जनों नमूनों की जांच करने की सुविधा मिलती है, जिससे मरीजों के प्रतीक्षा समय में काफी कमी आती है," माइक्रोबायोलॉजी और मॉलिक्यूलर बायोलॉजी विभाग की डॉ. फाम थी डुंग ने बताया।

नमूनों की कल्चरिंग और सूक्ष्मजीवों की पहचान हो जाने के बाद भी, माइक्रोबायोलॉजी विभाग के कर्मचारियों का काम यहीं खत्म नहीं होता। यहीं से उनका सबसे महत्वपूर्ण चरण शुरू होता है: एंटीबायोटिक संवेदनशीलता परीक्षण के परिणामों को पढ़ना और उनका विश्लेषण करना।
अपनी डेस्क पर बैठी डॉ. फाम थी डुंग ध्यानपूर्वक विटेक सिस्टम से प्राप्त परिणामों को प्रदर्शित करने वाली स्क्रीन को देख रही थीं। डेटा तालिका प्रतीकों से भरी हुई थी, और प्रत्येक एंटीबायोटिक के नाम के आगे एमआईसी (न्यूनतम निरोधात्मक सांद्रता) सूचकांक दिखाई दे रहा था।
प्रत्येक प्रकार के बैक्टीरिया के लिए, सिस्टम स्वचालित रूप से संवेदनशीलता, मध्यम प्रतिरोध या प्रतिरोध का स्तर सुझाता है। हालांकि, चिकित्सक को भेजे जाने से पहले, सभी परिणामों की पुष्टि माइक्रोबायोलॉजी प्रयोगशाला के कर्मचारियों द्वारा की जानी चाहिए, जो उनकी जांच, मिलान और अनुमोदन करेंगे।
डॉ. डंग ने बताया, "यह मशीन केवल कच्चा डेटा प्रदान करती है। हमारा काम यह विश्लेषण करना है कि क्या परिणाम तर्कसंगत हैं और इस प्रकार के बैक्टीरिया की विशेषताओं के अनुरूप हैं। यदि हमें कुछ भी असामान्य मिलता है, तो हमें अन्य तरीकों का उपयोग करके आगे परीक्षण करना होगा।"

कभी-कभी, बैक्टीरिया की एक प्रजाति एंटीबायोटिक दवाओं में से अधिकांश के प्रति प्रतिरोधक क्षमता प्रदर्शित करती है। ऐसे मामलों में, तकनीशियनों को यह निर्धारित करने के लिए अतिरिक्त आनुवंशिक परीक्षण करना आवश्यक होता है कि क्या बैक्टीरिया में कोई विशिष्ट दवा-प्रतिरोधी जीन मौजूद हैं।
बैक्टीरिया के पास मौजूद विशिष्ट "हथियारों" को जानकर ही डॉक्टर उन्हें मारने या उनका मुकाबला करने के लिए सही दवा का चुनाव कर सकते हैं।
कोविड-19 महामारी के चरम के दौरान, इस "संपर्क ट्रेसिंग केंद्र" में कार्यभार कई गुना बढ़ गया था।
“कई बार तो हम लैब में ही खाते-पीते और सोते थे। फोन की घंटी बजती और नए केस की सूचना मिलती, तो हर कोई तुरंत अपनी जगह पर लग जाता और रात भर काम करके जल्द से जल्द नतीजे लाने की कोशिश करता,” डॉ. डंग ने याद किया।
अंतिम परिणाम उपलब्ध होने के बाद, महिला डॉक्टर एक विस्तृत रिपोर्ट तैयार करेंगी, जिसमें बैक्टीरिया के प्रकार और प्रत्येक एंटीबायोटिक के प्रति उसकी संवेदनशीलता का स्पष्ट उल्लेख होगा। डॉ. डंग ने बताया, "मैं हमेशा एक स्तरीय एंटीबायोटिक प्रणाली का उपयोग करके परिणामों का विश्लेषण करती हूं, जिसमें प्राथमिकता और आकस्मिक दवा समूहों की पहचान की जाती है, ताकि चिकित्सकों के पास सबसे उपयुक्त विकल्प चुनने का आधार हो।"
परीक्षा परिणाम पत्रक में भले ही कुछ ही पंक्तियाँ लिखी हों, लेकिन इसके पीछे घंटों की सावधानीपूर्वक और पेशेवर मेहनत छिपी होती है। यह निर्धारित कर सकता है कि किसी मरीज की जान बचेगी या नहीं।
डॉ. डंग ने कहा, "हम समझते हैं कि हमारे द्वारा प्रदान किया गया प्रत्येक परिणाम न केवल वैज्ञानिक डेटा है, बल्कि रोगियों के लिए आशा की एक किरण भी है," उनकी निगाहें अभी भी कल्चर डिश पर एंटीबायोटिक प्रसार के वृत्तों पर टिकी हुई थीं।


माइक्रोबायोलॉजी और मॉलिक्यूलर बायोलॉजी विभाग से एंटीबायोटिक संवेदनशीलता परीक्षण के परिणाम प्राप्त होने के एक सप्ताह बाद, 40 वर्षीय महिला पहली बार स्वयं बैठकर ठीक हो सकी। मुस्कुराते हुए उसने डॉक्टरों को धन्यवाद दिया और कहा, "मुझे लगा था कि मेरे बचने की कोई उम्मीद नहीं है।"
उस रिकवरी की शुरुआत एंटीबायोटिक संवेदनशीलता परीक्षण के परिणामों के गहन चिकित्सा इकाई में भेजे जाने से हुई। बैक्टीरिया के प्रकार और प्रत्येक दवा के प्रति उनकी संवेदनशीलता/प्रतिरोधकता से संबंधित विस्तृत डेटा शीट से, इलाज करने वाले चिकित्सक एक लक्षित उपचार योजना विकसित करने में सक्षम हुए।
अत्यधिक दवा प्रतिरोधी स्यूडोमोनास एरुजिनोसा बैक्टीरिया, जिसके कारण पहले मरीजों को सदमा लगा था और लगातार तेज बुखार था, अंततः नियंत्रण में आ गया। श्वसन संबंधी संकेतक स्थिर हो गए और बुखार धीरे-धीरे कम हो गया।
जिस दिन उन्हें अस्पताल से छुट्टी मिली, पूरा परिवार अस्पताल के गेट पर एक-दूसरे से गले मिला। यह आनंदमय मिलन उन "बैक्टीरिया हंटर्स" के मौन लेकिन महत्वपूर्ण योगदान के कारण संभव हो पाया। वे मरीज के पास मौजूद नहीं थे, उनके पास स्टेथोस्कोप या सुई नहीं थी, लेकिन उनके द्वारा दिए गए हर परिणाम ने मरीज को जीवित रहने का मौका देने में निर्णायक भूमिका निभाई।
स्रोत: https://dantri.com.vn/suc-khoe/ven-man-nghe-la-cua-nhung-tho-san-vi-khuan-20251014160424246.htm


![[फोटो] बा लांग आन लाइटहाउस - क्वांग न्गाई प्रांत के "पत्थर संग्रहालय" के बीच स्थित "समुद्र की आंख"।](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/29/1780038698840_anh-man-hinh-2026-05-29-luc-14-10-42.png)




![[तस्वीर] सुहावने मौसम से छात्रों को आत्मविश्वास के साथ 10वीं कक्षा की प्रवेश परीक्षा में बैठने में मदद मिलती है।](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/29/1780034401612_ngay-1-thi-lop-10-minh-duy-8-5009-jpg.webp)








































































































टिप्पणी (0)