Em estado crítico após ser mordido por um gato de estimação.
Recentemente, o Hospital Geral Tam Anh, na cidade de Ho Chi Minh, anunciou o sucesso no tratamento de um paciente com NXH (44 anos, residente em Binh Thanh, cidade de Ho Chi Minh) que corria risco de choque séptico e falência múltipla de órgãos devido à bactéria necrosante. Antes de receber alta, o Sr. H foi submetido a exames de função hepática, renal e de coagulação sanguínea, entre outros, e todos apresentaram resultados positivos.
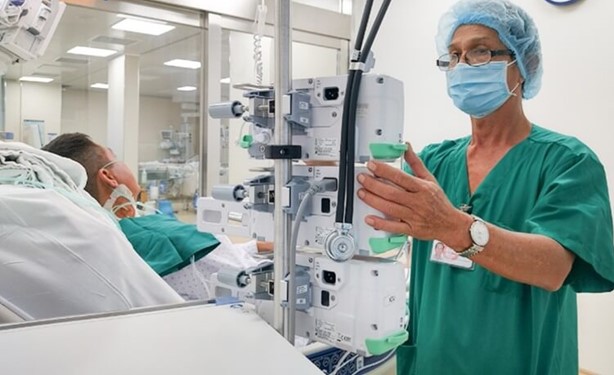
A enfermeira da UTI está ajustando a máquina de injeção automática para o Sr. H. (Foto cedida pela BVCC).
Segundo o paciente, sete dias antes de ser internado no hospital, ele levou seu gato de estimação para brincar em Tay Ninh . O gato se assustou com três cachorros que latiram para ele em um lugar desconhecido e mordeu seu dedo indicador esquerdo.
Acreditando que o gato havia sido vacinado contra a raiva, o Sr. H. não lavou as mãos nem desinfetou o ferimento imediatamente. Em menos de duas horas, seu dedo estava vermelho, inchado, com pus, dolorido e, às vezes, os músculos do dedo se contraíam repetidamente. Ele esperou até a manhã seguinte para se vacinar contra raiva e tétano e comprou antibióticos para tomar. O inchaço havia diminuído, mas seu dedo ainda doía.
Três dias depois, o Sr. H. começou a ter febre baixa, que aumentava à noite, acompanhada de dores no corpo. A cada 5 minutos, ele precisava se virar na cama porque não suportava a dor. Tomou remédio para baixar a febre e dormiu mal, acordando a cada 15 minutos. Às 5h da manhã, sua esposa o levou ao Hospital Geral Tam Anh, na cidade de Ho Chi Minh.
O Dr. CKI Trinh Hoang Nguyen, do departamento de UTI do Hospital Geral Tam Anh, na cidade de Ho Chi Minh, disse que o paciente deu entrada no hospital com febre alta, dores musculares e articulares nos membros, dor nas costas, uma ferida inchada e com pus no dedo indicador esquerdo e dificuldade para respirar...
Como o gato havia sido vacinado contra a raiva, e o próprio paciente também havia sido vacinado contra raiva e tétano, o Dr. Nguyen considerou seriamente a possibilidade de o paciente ter uma infecção sanguínea causada por bactérias ou vírus, sem excluir a infecção pela bactéria gram-negativa Bartonella, que frequentemente aparece em pessoas que foram arranhadas ou mordidas por gatos.
Para evitar o agravamento da infecção, o Sr. H. foi imediatamente tratado com antibióticos, fluidos intravenosos e oxigênio. Simultaneamente, foram realizados exames de hemocultura, testes de função hepática e renal e testes de coagulação sanguínea. Os resultados da hemocultura revelaram infecção pela bactéria "comedora de carne" Burkholderia pseudomallei, causadora da doença de Whitmore, resultando em infecção grave, redução das funções hepática e renal, distúrbios de coagulação sanguínea e trombocitopenia. Além disso, graças aos exames, o médico descobriu que o Sr. H. tinha diabetes tipo 2.
O Dr. Nguyen afirmou que o nível descontrolado de açúcar no sangue do Sr. H. fez com que a infecção progredisse rapidamente. Se o tratamento fosse atrasado por mais de um dia, o Sr. H. correria o risco de entrar em coma, choque séptico, falência múltipla de órgãos, necrose intestinal e até mesmo morte.
Apesar do tratamento precoce e ativo com antibióticos, controle da glicemia e hidratação intravenosa no primeiro dia de internação, como a bactéria Burkholderia já estava presente no sangue há muito tempo e havia atacado o organismo anteriormente, o Sr. H sofreu complicações como danos em múltiplos órgãos e distúrbios de coagulação sanguínea...
No segundo dia após a admissão, os médicos da UTI e da Clínica Médica consultaram-se e concordaram que era necessária uma plasmaférese de emergência. Após apenas uma plasmaférese (método de centrifugação ultrassônica), seu quadro clínico estabilizou-se e seus exames inflamatórios e a função orgânica recuperaram-se gradualmente.
Alto risco de morte se não for tratado.
O Dr. Trinh Hoang Nguyen afirmou que a bactéria Burkholderia pseudomallei é a causadora da doença de Whitmore (melioidose). Em locais com bons recursos médicos , onde a doença pode ser detectada e tratada precocemente, o risco de morte é de 10%. Em locais com condições médicas precárias, o risco de morte por essa doença é superior a 40%. Os Centros de Controle e Prevenção de Doenças dos EUA (CDC) classificaram a doença de Whitmore como uma das doenças mais perigosas, que pode causar infecção grave, necrose de múltiplos órgãos, choque séptico, falência múltipla de órgãos e morte se não tratada prontamente.
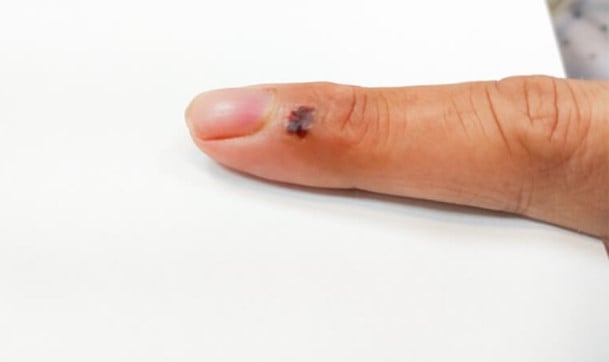
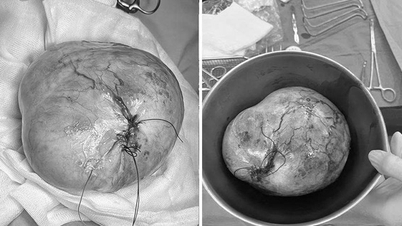
Ferimento por mordida de gato no dedo indicador esquerdo do Sr. H (Foto cedida pela BVCC).
O Dr. Nguyen explicou que a bactéria Burkholderia pseudomallei existe em água e solo contaminados, concentrando-se principalmente em países com climas tropicais, especialmente no Sudeste Asiático e no norte da Austrália. Qualquer pessoa pode ser infectada com a doença de Whitmore pela inalação ou ingestão de água ou poeira contaminadas, principalmente por meio de arranhões na pele.
Raramente as pessoas contraem a doença de Whitmore de outras pessoas. Além dos humanos, muitos animais são suscetíveis à doença de Whitmore, incluindo ovelhas, cabras, porcos, cavalos, gatos, cães, gado, etc. No caso do Sr. H, ele não desinfetou imediatamente a ferida após ser mordido por um gato, mas continuou carregando objetos e entrando em contato com o solo e a água ao redor. É possível que ele tenha se infectado porque o ambiente ao redor continha a fonte da doença, e não pelo gato. Os gatos são apenas hospedeiros intermediários que mordem e criam feridas por onde as bactérias entram. O Dr. Nguyen aconselha as pessoas que, ao serem mordidas por gatos, cães, etc., lavem a ferida imediatamente, troquem o curativo diariamente e protejam a ferida ao trabalhar.
Para prevenir a doença de Whitmore, o Dr. Nguyen recomenda que pessoas com feridas na pele, diabetes, insuficiência renal crônica, insuficiência hepática, imunodeficiência, etc., evitem o contato direto com o solo e água parada. Agricultores devem usar botas ao entrar no campo para ajudar a prevenir a infecção pelos pés. Profissionais de saúde devem usar máscaras, luvas e aventais ao entrar em contato com pacientes infectados com Whitmore.
Le Trang
Fonte





































![[Vídeo] A arte de confeccionar pinturas folclóricas Dong Ho foi inscrita pela UNESCO na Lista de Artesanatos que Necessitam de Salvaguarda Urgente.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/10/1765350246533_tranh-dong-ho-734-jpg.webp)






































































Comentário (0)