หากตรวจพบและทำการรักษาตั้งแต่ระยะที่ 1-2 มะเร็งปอดสามารถรักษาหายขาดได้ โดยมีอัตราการรอดชีวิตสูงถึง 80% หลังจาก 10 ปี
ข่าว การแพทย์ 21 ม.ค. : ตรวจพบมะเร็งปอดตั้งแต่ระยะเริ่มต้น มีโอกาสรอดชีวิตสูง
หากตรวจพบและทำการรักษาตั้งแต่ระยะที่ 1-2 มะเร็งปอดสามารถรักษาหายขาดได้ โดยมีอัตราการรอดชีวิตสูงถึง 80% หลังจาก 10 ปี
อัตราการรอดชีวิต 10 ปี 80% ในผู้ป่วยมะเร็งปอดระยะเริ่มต้น
ในโครงการปรึกษาสุขภาพออนไลน์หัวข้อ “การผ่าตัดทรวงอกแบบแผลเล็กเพื่อรักษามะเร็งปอดระยะเริ่มต้น” ที่จัดขึ้นเมื่อเร็วๆ นี้ ผู้เชี่ยวชาญได้แบ่งปันเกี่ยวกับวิธีการผ่าตัดแบบแผลเล็ก โดยเฉพาะข้อดีของการผ่าตัดด้วยหุ่นยนต์ในการรักษามะเร็งปอดระยะเริ่มต้น
 |
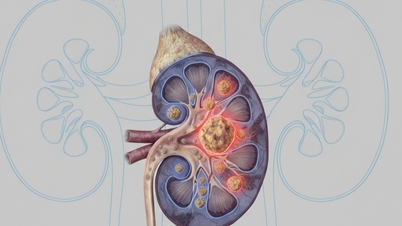
| มะเร็งปอดถือเป็นโรคอันตรายชนิดหนึ่งเพราะตรวจพบได้ในระยะเริ่มแรกได้ยาก |
ตามที่แพทย์ผู้เชี่ยวชาญด้านหัวใจและหลอดเลือดที่มีชื่อเสียง ดร.เหงียน ฮู อูค ระบุว่า ผู้ป่วยมะเร็งปอดส่วนใหญ่ได้รับการวินิจฉัยว่าเป็นโรคในระยะที่ 3 หรือ 4 ซึ่งเป็นระยะท้ายที่การรักษามีจำกัดหรือทำไม่ได้เลย และส่วนใหญ่เป็นการรักษาแบบประคับประคอง
ปัจจุบันมะเร็งปอดมีแนวโน้มลดลงในวัยหนุ่มสาว อันเนื่องมาจากปัจจัยต่างๆ เช่น สภาพแวดล้อมที่อยู่อาศัย การสูบบุหรี่ทั้งแบบใช้กำลังและแบบไม่ใช้กำลัง มลพิษทางอากาศ และโดยเฉพาะอย่างยิ่งการกลายพันธุ์ของยีนที่เพิ่มความเสี่ยงต่อการเกิดมะเร็ง ดังนั้น วิธีการวินิจฉัยมะเร็งปอดตั้งแต่ระยะเริ่มต้นจึงได้รับการพัฒนาอย่างต่อเนื่อง โดยเทคนิคการตรวจหาการกลายพันธุ์ของยีนมีบทบาทสำคัญ
ดร.เหงียน ฮู อูค ระบุว่า ผู้ป่วยส่วนใหญ่มักเข้ารับการตรวจวินิจฉัยล่วงหน้า ส่งผลให้มีอัตราการตรวจพบโรคได้ตั้งแต่ระยะเริ่มต้นที่สูงขึ้น โรงพยาบาลจึงลงทุนและพัฒนาเทคนิคใหม่ๆ อย่างต่อเนื่องเพื่อการวินิจฉัยมะเร็งปอดและมะเร็งชนิดอื่นๆ ในระยะเริ่มต้น พร้อมทั้งนำเสนอวิธีการรักษาที่มีประสิทธิภาพและทันท่วงที
มะเร็งปอดเป็นหนึ่งในโรคอันตรายเนื่องจากตรวจพบได้ยากในระยะเริ่มแรก อาการของมะเร็งปอดมักถูกเข้าใจผิดได้ง่ายกับโรคอื่นๆ เช่น อาการเจ็บคอ การติดเชื้อทางเดินหายใจ หรือปัญหาเกี่ยวกับหัวใจและหลอดเลือด
อาการทั่วไป ได้แก่ ไอเรื้อรัง เจ็บคอ ติดเชื้อทางเดินหายใจ เจ็บหน้าอก (เนื่องจากการกดทับของเนื้องอก) ปวดหลังไหล่ ปวดหลัง เสียงแหบ เสียงแหบ ไอเป็นเลือด หายใจมีเสียงหวีด ปวดไหล่และกล้ามเนื้อ
แพทย์แนะนำว่าผู้ที่มีปัจจัยเสี่ยงควรตรวจคัดกรองมะเร็งปอดในระยะเริ่มต้น โดยเฉพาะผู้ที่มีอายุมากกว่า 50 ปี สูบบุหรี่จัด ทำงานในสภาพแวดล้อมที่มีพิษ ได้รับรังสี หรือมีโรคประจำตัว
ด้วยการพัฒนาของการผ่าตัดแบบแผลเล็ก การผ่าตัดผ่านกล้องทรวงอกจึงถูกนำมาใช้กันอย่างแพร่หลายในการรักษามะเร็งปอดระยะเริ่มต้น
เทคนิคนี้ช่วยตรวจหารอยโรคขนาดเล็ก จึงสามารถรักษาได้อย่างมีประสิทธิภาพ ผู้ป่วยหลังผ่าตัดจะได้รับการติดตามอย่างใกล้ชิดและเข้ารับการสแกน CT เป็นประจำทุก 1, 3, 6 เดือน และ 1 ปี หากไม่มีสัญญาณการกลับมาเป็นซ้ำ ผู้ป่วยจะได้รับการประเมินว่าหายขาดหลังจาก 2-5 ปี
การวินิจฉัยตั้งแต่ระยะเริ่มต้นและการผ่าตัดแบบแผลเล็ก อาจทำให้อัตราความสำเร็จในการรักษามะเร็งปอดระยะเริ่มต้นสูงถึง 90% ดังนั้น ผู้เชี่ยวชาญจึงแนะนำให้ผู้ป่วยเข้ารับการรักษาตั้งแต่เนิ่นๆ เพื่อผลลัพธ์ที่ดีที่สุด
ในปัจจุบันระบบหุ่นยนต์ Davinci XI รุ่นล่าสุดช่วยให้แพทย์สามารถทำการผ่าตัดที่ซับซ้อนได้อย่างแม่นยำ ปลอดภัยเหนือระดับ และมีเวลาพักฟื้นที่เร็วขึ้น
เกี่ยวกับการผ่าตัดผ่านกล้องสำหรับมะเร็งปอดระยะเริ่มต้น เป็นวิธีการผ่าตัดที่ได้รับความนิยม ทั่วโลก และยังใช้กันอย่างแพร่หลายในเวียดนามในปัจจุบัน
การผ่าตัดด้วยหุ่นยนต์ช่วยให้ศัลยแพทย์สามารถควบคุมแขนหุ่นยนต์ได้ ลดแรงสั่นสะเทือนหรือความเหนื่อยล้าของศัลยแพทย์ ระบบกล้อง 3 มิติช่วยให้มองเห็นโครงสร้างทางกายวิภาคได้อย่างชัดเจนระหว่างการผ่าตัด ช่วยเพิ่มความแม่นยำและลดความเสี่ยงของภาวะแทรกซ้อน
การตรวจหามะเร็งลำไส้ใหญ่ระยะลุกลามผ่านอาการอ่อนเพลียเป็นเวลานาน
คุณแอล อายุ 65 ปี เป็นผู้หญิงสุขภาพดี แต่เพิ่งเริ่มรู้สึกอ่อนเพลียเรื้อรังและใจสั่นหลังรับประทานอาหาร อาการเหล่านี้ไม่ชัดเจนนักและอาจสับสนกับปัญหาระบบย่อยอาหารทั่วไปได้ง่าย
เมื่ออาการไม่ดีขึ้น คุณแอลจึงตัดสินใจไปตรวจสุขภาพทั่วไป ผลการตรวจและการทดสอบที่คลินิกทัมอันห์ในเขต 7 ทำให้เธอประหลาดใจเมื่อพบว่าเป็นมะเร็งลำไส้ใหญ่ระยะ 3B โดยมีเซลล์มะเร็งที่แพร่กระจายไปยังต่อมน้ำเหลือง
ตามที่อาจารย์แพทย์โง ฮวง เกียน ทัม ผู้เชี่ยวชาญด้านการส่องกล้องทางเดินอาหาร กล่าวไว้ แม้ว่าผู้ป่วยจะไม่มีอาการทั่วไป เช่น มีไข้หรือน้ำหนักลด แต่ภาวะโลหิตจางรุนแรงและอ่อนเพลียเป็นเวลานาน ถือเป็นสัญญาณสำคัญในการตรวจหามะเร็งลำไส้ใหญ่
ผลการตรวจเลือดของคุณนายหลานแสดงให้เห็นว่าดัชนีฮีโมโกลบินของเธอลดลงเหลือ 7.0 กรัม/เดซิลิตร ขณะที่ดัชนีปกติของผู้หญิงอยู่ระหว่าง 12 ถึง 16 กรัม/เดซิลิตร ภาวะโลหิตจางนี้ทำให้เธอรู้สึกเหนื่อยล้าและไม่มีชีวิตชีวา
นอกจากนี้ ผลการสแกนเอกซเรย์คอมพิวเตอร์ช่องท้อง (CT) ยังแสดงให้เห็นสัญญาณของการหนาตัวของผนังลำไส้ใหญ่ การสูญเสียโครงสร้างลำไส้ใหญ่ตามขวางที่ส่วนโค้งของตับ การแทรกซึมของไขมัน และต่อมน้ำเหลืองโดยรอบมีขนาดเล็ก
จากการส่องกล้องลำไส้ใหญ่ แพทย์ตรวจพบว่ามีเนื้องอกในลำไส้ใหญ่ส่วนโค้งของตับซึ่งมีพื้นผิวเป็นแผลและมีเลือดออกง่าย
หลังจากทำการผ่าตัดเอาติ่งเนื้อและตรวจชิ้นเนื้อ ผลการตรวจพบว่าติ่งเนื้อบริเวณส่วนโค้งของตับเป็นมะเร็งท่อน้ำดีชนิดอะดีโนคาร์ซิโนมาชนิดปานกลางที่ลุกลามไปยังชั้นนอกสุดของลำไส้ใหญ่ ในขณะที่ติ่งเนื้อชนิดไฮเปอร์พลาเซียระดับต่ำเป็นเนื้องอกชนิดไม่ร้ายแรง ภาวะดิสพลาเซียระดับสูงถือเป็นเนื้องอกก่อนเป็นมะเร็ง ซึ่งอาจกลายเป็นมะเร็งได้หากไม่ได้รับการรักษาอย่างทันท่วงที
ผลการตรวจทางพยาธิวิทยาพบว่าเป็นมะเร็งลำไส้ใหญ่ระยะ 3B โดยมีต่อมน้ำเหลืองแพร่กระจาย 1 ต่อมจากต่อมน้ำเหลืองทั้งหมด 14 ต่อม นี่เป็นหนึ่งในเหตุผลที่ทำให้มะเร็งลำไส้ใหญ่ระยะลุกลามมีอัตราการรอดชีวิตต่ำ แต่หากตรวจพบตั้งแต่ระยะเริ่มต้น โอกาสรักษาหายขาดอาจสูงถึง 95%
หลังจากที่อาการของเธอดีขึ้น คุณแอลได้รับมอบหมายให้เข้ารับการผ่าตัดผ่านกล้องเพื่อตัดลำไส้ใหญ่ด้านขวาและต่อมน้ำเหลืองออก การผ่าตัดนี้ใช้เทคโนโลยีการผ่าตัดผ่านกล้อง ICG Rubina Karl Storz แบบ 3D/4K ช่วยให้แพทย์สามารถสังเกตอาการได้ชัดเจนและแม่นยำยิ่งขึ้นในระหว่างการผ่าตัด ขณะเดียวกัน การใช้สีย้อม ICG (Indocyanine Green) ยังช่วยตรวจสอบการไหลเวียนของเลือดบริเวณจุดต่อลำไส้ใหญ่ ซึ่งช่วยลดความเสี่ยงต่อการรั่วไหลของเลือดหลังการผ่าตัด
มะเร็งลำไส้ใหญ่เป็นมะเร็งที่พบบ่อยที่สุดในระบบย่อยอาหาร และเป็นสาเหตุการเสียชีวิตจากมะเร็งอันดับสาม
ในเวียดนาม จำนวนผู้ป่วยมะเร็งลำไส้ใหญ่มีแนวโน้มเพิ่มสูงขึ้น โดยเฉพาะในกลุ่มผู้ที่มีการรับประทานอาหาร ที่ไม่ถูกต้องตามหลักวิทยาศาสตร์ ออกกำลังกายน้อย หรือมีพฤติกรรมสูบบุหรี่
มะเร็งลำไส้ใหญ่ระยะเริ่มต้นมักมีอาการไม่ชัดเจนนัก ดังนั้นการตรวจพบตั้งแต่ระยะแรกจึงมักทำได้ยาก อาการของโรค เช่น อุจจาระเป็นเลือด การเปลี่ยนแปลงพฤติกรรมการขับถ่าย การเปลี่ยนแปลงรูปร่างอุจจาระ ปวดท้อง ท้องอืด หรือภาวะโลหิตจาง มักถูกเข้าใจผิดว่าเป็นอาการของโรคทางเดินอาหารทั่วไป
ภาวะเลือดออกและการเสียเลือดเป็นอาการที่พบบ่อยในผู้ป่วยมะเร็งลำไส้ใหญ่ระยะลุกลาม และในกรณีของนางสาวหลาน อาการนี้เรื้อรังมานานโดยไม่ได้รับการตรวจพบ จนกระทั่งเธอรู้สึกเหนื่อยล้าและอ่อนแรง หากตรวจพบโรคไม่ทันท่วงที อาจเกิดภาวะแทรกซ้อนอันตราย เช่น ลำไส้อุดตัน หรือมีเลือดออกในทางเดินอาหารได้
เพื่อป้องกันมะเร็งลำไส้ใหญ่ ดร. แทม แนะนำให้ประชาชนมีวิถีชีวิตที่มีสุขภาพดี ลดปัจจัยเสี่ยง และโดยเฉพาะอย่างยิ่งการตรวจสุขภาพเป็นประจำ และทำการตรวจคัดกรอง เช่น การส่องกล้องตรวจลำไส้ใหญ่ เพื่อตรวจพบโรคได้ตั้งแต่ระยะเริ่มต้น การตรวจพบมะเร็งลำไส้ใหญ่ตั้งแต่ระยะเริ่มต้นจะช่วยให้รักษาได้อย่างมีประสิทธิภาพ ลดอัตราการเสียชีวิต และช่วยให้ผู้ป่วยมีโอกาสรอดชีวิตในระยะยาว
คิดว่าหลอดลมอักเสบกลายเป็นโรคหัวใจร้ายแรง
คุณที อายุ 35 ปี มีอาการไข้เรื้อรัง ไออย่างรุนแรง และหายใจลำบากมาเป็นเวลาหนึ่งเดือน ตอนแรกเขาคิดว่าตัวเองเป็นหลอดลมอักเสบจึงซื้อยามากินเอง
อย่างไรก็ตาม อาการไอ อ่อนเพลีย และหายใจลำบากของเขารุนแรงขึ้น ส่งผลให้น้ำหนักลดลง 3.5 กิโลกรัม แม้ว่าเขาจะได้รับการรักษาหลอดลมอักเสบที่สถานพยาบาล แต่อาการก็ไม่ดีขึ้น ทำให้เขาต้องเข้ารับการตรวจที่สถานพยาบาลเฉพาะทาง
แพทย์พบปัญหาที่ร้ายแรงกว่ามาก ผลการตรวจพบว่าห้องหัวใจทั้งสี่ห้องของนายทีขยายตัวมาก และมีก้อนเนื้อปูนขนาด 13x5 มม. อยู่ในวงแหวนลิ้นหัวใจเอออร์ติก นอกจากนี้ ไซนัสโคโรนารีด้านขวา ซึ่งเป็นส่วนหนึ่งของรากเอออร์ติก ก็ขยายตัวและแตก ทำให้เกิดภาวะลิ้นหัวใจเอออร์ติกรั่วในระดับปานกลาง
คุณที. เล่าว่าตั้งแต่กำเนิด ท่านมีภาวะหัวใจพิการแต่กำเนิด คือ ภาวะผนังกั้นหัวใจห้องล่างด้านใน (infundibular ventricular septal defect) ซึ่งเป็นภาวะหัวใจพิการแต่กำเนิดที่ทำให้เกิดรูรั่วระหว่างห้องล่างทั้งสอง ซึ่งอยู่ใต้ลิ้นหัวใจพัลโมนารีของห้องล่างขวา ในขณะนั้น เลือดที่มีออกซิเจนสูงจากห้องล่างซ้ายจะไหลผ่านรูดังกล่าวและผสมกับเลือดที่มีออกซิเจนต่ำในห้องล่างขวา
ตามคำกล่าวของแพทย์ผู้รักษา ผู้ป่วยไม่ได้ติดตามอาการและกลับมาตรวจอีกเป็นเวลานานกว่า 10 ปี ทำให้ภาวะผนังกั้นหัวใจห้องล่างฉีกขาดในระยะแรก ส่งผลให้เกิดภาวะแทรกซ้อนจนไซนัสหัวใจขวาแตก และสุดท้ายทำให้เกิดภาวะหัวใจล้มเหลวรุนแรง
ภาวะแทรกซ้อนนี้พบได้น้อยในช่วงไม่กี่ปีที่ผ่านมา เนื่องจากภาวะผนังกั้นหัวใจห้องล่างรั่วส่วนใหญ่มักได้รับการตรวจพบและรักษาตั้งแต่ระยะแรก แพทย์ยังกล่าวอีกว่าสาเหตุที่พบบ่อยของการแตกของหลอดเลือดโป่งพองที่ไซนัสโคโรนารีด้านขวาคือภาวะเยื่อบุหัวใจอักเสบติดเชื้อ ดังนั้นการคัดกรองและประเมินอาการของผู้ป่วยอย่างละเอียดจึงมีความสำคัญอย่างยิ่ง
แพทย์ได้ทำการผ่าตัดเพื่อนำก้อนเนื้อปูนที่ขอบของผนังกั้นหัวใจห้องล่างออก ตัดและสร้างหลอดเลือดโป่งพองที่ไซนัสโคโรนารีขวาที่แตกขึ้นมาใหม่ และซ่อมแซมลิ้นหัวใจเอออร์ติก การผ่าตัดซ่อมแซมลิ้นหัวใจเอออร์ติกนั้นยากกว่าการผ่าตัดเปลี่ยนลิ้นหัวใจมากเมื่อเทียบกับการผ่าตัดเปลี่ยนลิ้นหัวใจ ศัลยแพทย์จำเป็นต้องมีความเข้าใจที่ชัดเจนเกี่ยวกับโครงสร้างทางกายวิภาคสามมิติในส่วนนี้
หลังการผ่าตัด อาการหัวใจเต้นผิดจังหวะและภาวะหัวใจล้มเหลวของนายที. ดีขึ้นอย่างเห็นได้ชัด เขาได้รับการรักษาด้วยยาเพิ่มความดันโลหิตขนาดต่ำ ลิ้นหัวใจเอออร์ติกทำงานได้ดี รูเปิดปิด ไซนัสหลอดเลือดแดงด้านขวามีรูปร่างสมบูรณ์ และไม่มีภาวะแทรกซ้อนจากการผ่าตัด ผู้ป่วยจึงได้รับอนุญาตให้กลับบ้านและได้รับการแนะนำให้กลับมาตรวจสุขภาพตามปกติ
ภาวะผนังกั้นหัวใจห้องล่างด้านใน (infundibular ventricular septal defect) เป็นภาวะหัวใจพิการแต่กำเนิดที่พบได้ยาก คิดเป็นประมาณ 5-7% ของผู้ป่วยภาวะผนังกั้นหัวใจห้องล่างด้านใน หากภาวะนี้มีขนาดเล็กและไม่ส่งผลกระทบต่ออวัยวะข้างเคียง และไม่มีภาวะแทรกซ้อน ก็ไม่จำเป็นต้องผ่าตัด เนื่องจากภาวะนี้สามารถปิดได้เองเมื่อผู้ป่วยโตขึ้น อย่างไรก็ตาม ผู้ป่วยยังคงต้องได้รับการติดตามอาการเป็นระยะเพื่อตรวจหาอาการ
เมื่อความผิดปกติของผนังกั้นหัวใจห้องล่างมีขนาดปานกลางหรือใหญ่กว่า ร่วมกับภาวะห้องหัวใจขยาย ความดันโลหิตสูงในปอดในเด็ก หรือลิ้นหัวใจเอออร์ตารั่วแบบก้าวหน้าในผู้ใหญ่ ผู้ป่วยจำเป็นต้องได้รับการผ่าตัด
หากไม่ได้รับการติดตามและรักษาอย่างเหมาะสม โรคอาจลุกลามจนทำให้เกิดภาวะแทรกซ้อนที่อันตราย เช่น ภาวะหัวใจล้มเหลว ความดันโลหิตสูงในปอด โรคเยื่อบุหัวใจอักเสบติดเชื้อ โรคหัวใจเต้นผิดจังหวะ และโรคหัวใจลิ้นหัวใจรั่ว
ที่มา: https://baodautu.vn/tin-moi-y-te-ngay-211-co-hoi-song-cao-khi-phat-hien-ung-thu-phoi-som-d241594.html


![[ภาพ] เลขาธิการโตลัมให้การต้อนรับผู้อำนวยการสถาบันการบริหารรัฐกิจและเศรษฐกิจแห่งชาติภายใต้ประธานาธิบดีแห่งสหพันธรัฐรัสเซีย](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F08%2F1765200203892_a1-bnd-0933-4198-jpg.webp&w=3840&q=75)











































































































การแสดงความคิดเห็น (0)