อย่าปล่อยให้ความยากจนข้นแค้นเกิดขึ้นหลังจากเจ็บป่วยหนัก
การประชุมเพื่อรับฟังความคิดเห็นเกี่ยวกับร่างกฎหมายประกันสุขภาพ (HI) จัดขึ้นโดย กระทรวงสาธารณสุข ในวันนี้ (29 สิงหาคม) ณ กรุงฮานอย
ในการประชุมครั้งนี้ นางสาวทราน ทิ ตรัง ผู้อำนวยการกรมประกันสุขภาพ กระทรวง สาธารณสุข กล่าวว่า การประกันสุขภาพคือการแบ่งปันความเสี่ยง ผู้ป่วยสามารถเข้าถึงกรมธรรม์ได้อย่างเท่าเทียมกัน และในขณะเดียวกันก็คำนึงถึงปัจจัยต่างๆ เพื่อให้เกิดความสมดุลของกองทุนประกันสุขภาพ

กระทรวงสาธารณสุข เสนอเพิ่มสิทธิประโยชน์ให้ผู้ป่วยตรวจสุขภาพด้วยประกันสุขภาพระดับรากหญ้า ลดภาระโรงพยาบาลระดับบน
ภาพถ่าย: DAU TIEN DAT
คุณตรัง กล่าวว่า สถานการณ์หลังเจ็บป่วยหนักไม่ควรกลายเป็นความยากจนและล้มละลายจากภาระค่ารักษาพยาบาล ดังนั้น การประกันสุขภาพจึงถือเป็นประเด็นสำคัญที่เกี่ยวข้องกับประกันสังคม ดังนั้น นอกจากหลักการออมเงินแล้ว ก็ยังจำเป็นต้องมีนโยบายประกันสังคมควบคู่ไปด้วย และหลายกลุ่มที่เข้าร่วมโครงการประกันสุขภาพก็ล้วนแต่ซื้อบัตรประกันสุขภาพเพื่อซื้อบัตรประกันสุขภาพจากงบประมาณแผ่นดิน
ในความเป็นจริง รายได้กองทุนประกันสุขภาพมากกว่าร้อยละ 40 มาจากงบประมาณแผ่นดิน โดยจัดซื้อและออกบัตรประกันสุขภาพให้กับผู้ยากจน เด็กอายุต่ำกว่า 6 ปี ผู้ที่เกือบจะยากจน ครอบครัวที่มีกรมธรรม์ ฯลฯ
นางสาวตรัง กล่าวว่า รายได้กองทุนประกันสุขภาพจะสูงถึง 126,000 พันล้านดองต่อปี (ในปี 2566) และจะเพิ่มขึ้นตั้งแต่เดือนกรกฎาคมปีนี้ เนื่องจากเงินเดือนขั้นพื้นฐานที่เพิ่มขึ้น
ร่างกฎหมายประกันสุขภาพเสนอสิทธิประโยชน์เพิ่มเติมสำหรับผู้ป่วย ซึ่งรวมถึงเนื้อหาพื้นฐาน เช่น ผู้ป่วยที่มีประกันสุขภาพเมื่อเข้ารับการรักษาที่ศูนย์สุขภาพส่วนกลางหรือระดับจังหวัด และเมื่อกลับมาใช้บริการที่ศูนย์สุขภาพระดับอำเภอ จะยังคงได้รับสิทธิประโยชน์ด้านยาเช่นเดียวกับระดับบน หากได้รับการอนุมัติ ผู้ป่วยจะไม่ต้องไปรับการรักษาที่ศูนย์สุขภาพส่วนกลาง ซึ่งช่วยลดภาระค่าใช้จ่ายของศูนย์สุขภาพส่วนกลาง
ในส่วนของขั้นตอนการบริหารจัดการ ร่างกฎหมายประกันสุขภาพเสนอให้ลดขั้นตอนการส่งต่อการรักษา
โดยเฉพาะ: สำหรับบริการการรักษาทางเทคนิคที่ไม่ได้ดำเนินการในพื้นที่ ผู้ป่วยสามารถเข้ารับการรักษาในระดับที่สูงขึ้นได้โดยตรง โดยยังคงได้รับประโยชน์อย่างเต็มที่ โดยไม่ต้องยื่นคำร้องขอส่งต่อเพื่อรับการรักษา กรมอนามัยในพื้นที่รับผิดชอบในการออกรายชื่อบริการทางการแพทย์ที่ไม่ได้ดำเนินการในพื้นที่ โดยอ้างอิงจากการประเมินจริงและใบอนุญาตประกอบวิชาชีพ เพื่อให้ประชาชนทราบและดำเนินการรักษาในระดับที่สูงขึ้นเมื่อเจ็บป่วย
นอกจากนี้ ในความเป็นจริง ยาและเวชภัณฑ์ที่กองทุนประกันสุขภาพจ่ายให้นั้นขาดแคลนในโรงพยาบาลของรัฐ ทำให้ผู้ป่วยที่ซื้อประกันสุขภาพต้องซื้อเอง เพื่อเป็นหลักประกันสิทธิของผู้ป่วย ร่างกฎหมายประกันสุขภาพจึงเสนอให้โรงพยาบาลเป็นผู้จ่ายค่ารักษาพยาบาลให้กับผู้ป่วย จากนั้นกองทุนประกันสุขภาพจะเป็นผู้จ่ายค่าใช้จ่ายเหล่านี้ให้กับโรงพยาบาล
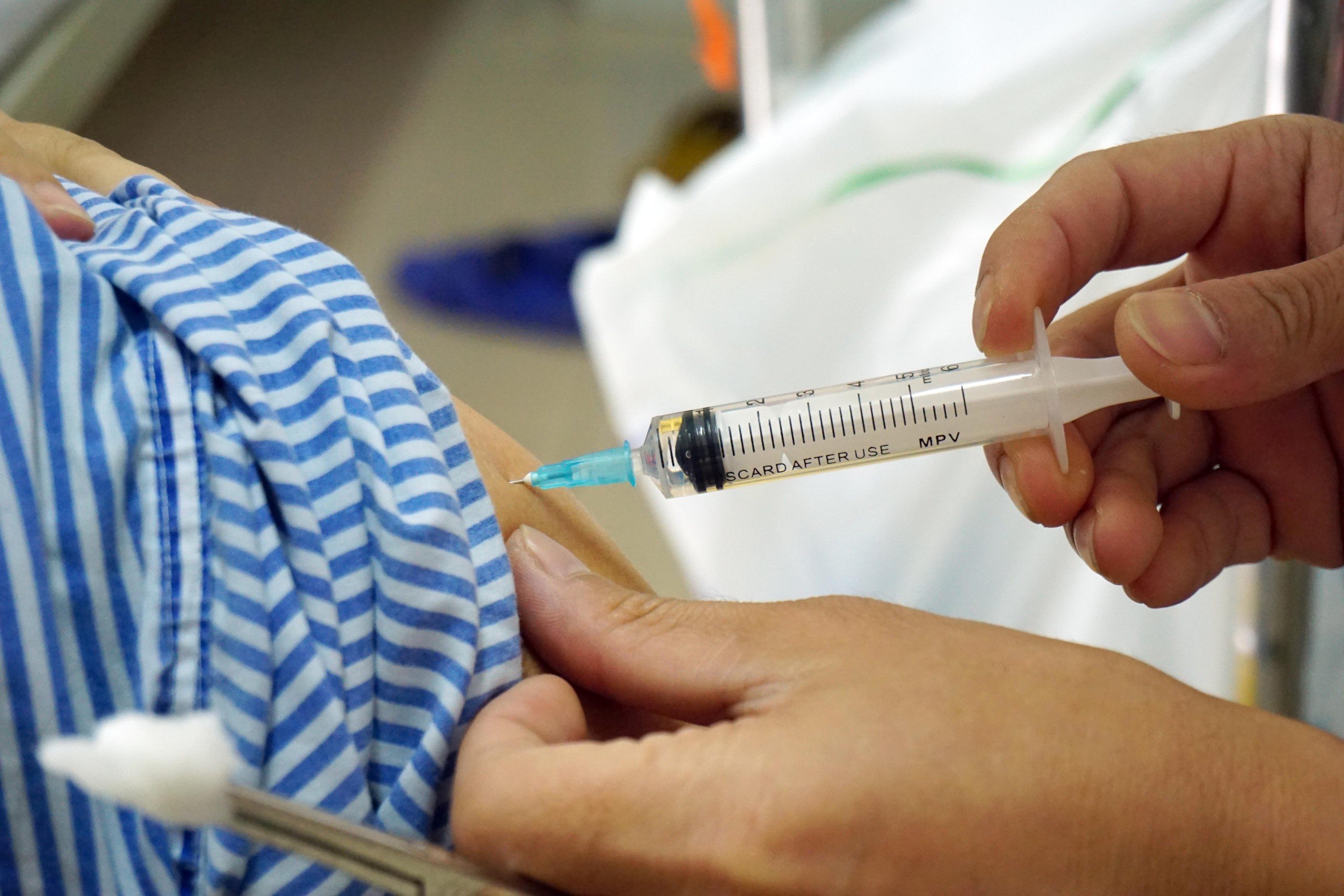
กระทรวงสาธารณสุขเสนอขยายสิทธิประโยชน์ให้ผู้ป่วยประกันสุขภาพ โดยยึดหลักสมดุลรายรับรายจ่าย
“ปรับสิทธิประโยชน์ แต่ให้สมดุลระหว่างระดับเงินสมทบและความต้องการด้านการดูแลสุขภาพในแต่ละช่วง ครั้งนี้ เราเสนอให้ปรับสิทธิประโยชน์บางส่วน แต่จะไม่เพิ่มต้นทุนจากกองทุนประกันสุขภาพมากเกินไปจนผิดปกติ” คุณตรังยืนยัน
เกินดุลแต่ยังพิจารณาความเสี่ยงจากเงินทุนติดลบ
นายเหงียน ตัต เถา รองหัวหน้ากรมประกันสุขภาพ (ประกันสังคมเวียดนาม) แสดงความคิดเห็นเกี่ยวกับการขยายขอบเขตสิทธิประโยชน์ในการตรวจสอบและรักษาประกันสุขภาพว่า ประกันสังคมสนับสนุนการขยายสิทธิประโยชน์สำหรับผู้ป่วย แต่กระทรวงสาธารณสุขจำเป็นต้องมีการประเมินอย่างครอบคลุมเกี่ยวกับนโยบายการขยายแต่ละฉบับ กองทุนประกันสุขภาพจะจ่ายเพิ่มขึ้นเท่าใด และมีการประกันดุลรายรับและรายจ่ายของกองทุนประกันสุขภาพหรือไม่
ในส่วนของรายรับและรายจ่ายจากกองทุนประกันสุขภาพในช่วงหลายปีที่ผ่านมา นายเถา กล่าวว่า ตั้งแต่ปี 2548 ถึง 2552 การชำระค่าประกันสุขภาพสำหรับการตรวจรักษาพยาบาลจะยึดตามค่าบริการ ไม่มีเพดานการชำระ และไม่มีการร่วมจ่าย กองทุนประกันสุขภาพจะขาดดุลกว่า 2,000 พันล้านดอง
พ.ศ. 2552-2558 : ปรับอัตราเงินสมทบจากร้อยละ 3 เป็นร้อยละ 4.5 ของเงินเดือน มีการกำหนดเพดานการจ่ายเงินและส่วนต่างเงินสมทบ กองทุนประกันสุขภาพปรับสมดุลรายรับและรายจ่าย
พ.ศ. 2559-2566: มีการปรับราคาบริการทางการแพทย์ มีการปรับโครงสร้างเงินเดือนบุคลากรทางการแพทย์เพิ่มเติม มีการขยายรายการยา และจำนวนการตรวจและการรักษาพยาบาลเพิ่มขึ้นหลังการระบาดของโควิด-19 กองทุนมีความไม่สมดุลระหว่างรายรับและรายจ่าย มีเพียง 3 ปี (พ.ศ. 2563-2565) เท่านั้นที่มีเงินเกินดุลจำนวนมากจากการระบาดของโควิด-19 เฉพาะในช่วง 3 ปีหลังการระบาดของโควิด-19 กองทุนประกันสุขภาพมีเงินเกินดุลมากกว่า 33,000 พันล้านดอง เนื่องจากจำนวนการตรวจลดลงอย่างมากและการขาดแคลนยาและเวชภัณฑ์ ทำให้การชำระเงินลดลง
ณ สิ้นปี 2566 กองทุนประกันสุขภาพมีเงินคงเหลือรวม 40,000 พันล้านดอง ซึ่ง 33,000 พันล้านดอง เป็นเงินคงเหลือในช่วงการระบาดของโควิด-19 ดังนั้น เงินคงเหลือของกองทุนประกันสุขภาพส่วนใหญ่เป็นผลมาจากการลดการใช้จ่ายในช่วง 3 ปีของการระบาดของโควิด-19 ส่วนปีที่เหลือเกือบทั้งหมดติดลบ
ผู้แทนสำนักงานประกันสังคมกล่าวว่า หากรวมโครงสร้างต้นทุนการบริหารจัดการไว้ในราคาบริการทางการแพทย์ ค่าใช้จ่ายจะเพิ่มขึ้นประมาณ 2,500 พันล้านดอง ต่อปี หากรวมค่าเสื่อมราคาอุปกรณ์ทางการแพทย์และสินทรัพย์ถาวรไว้ในราคาบริการทางการแพทย์ กองทุนประกันสุขภาพจะเพิ่มค่าใช้จ่ายประมาณ 67,000 พันล้านดอง ดังนั้น กระทรวงสาธารณสุขควรพิจารณาความสมดุลระหว่างรายรับและรายจ่ายเมื่อขยายสิทธิประโยชน์ให้กับผู้ป่วยประกันสุขภาพ
กระทรวงสาธารณสุขได้เสนอให้ขยายสิทธิในการตรวจสุขภาพและการรักษาพยาบาล และลดขั้นตอนการบริหารงานที่ยุ่งยาก ข้อเสนอทั้งหมดมีการประเมินผลกระทบเชิงนโยบาย ซึ่งรวมถึงการปรับปรุงความสะดวกให้แก่ผู้ป่วยประกันสุขภาพ และการเสนอหลักการสมดุลรายรับและรายจ่าย เพื่อให้มั่นใจว่าผู้ป่วยประกันสุขภาพสามารถเข้าถึงบริการทางการแพทย์ได้ เพื่อสร้างสมดุลของกองทุน อาจมีการพิจารณาปรับเบี้ยประกันสุขภาพให้เหมาะสมกับสภาพเศรษฐกิจและ สังคม
( นางสาวตรัน ถิ ตรัง ผู้อำนวยการกรมประกันสุขภาพ กระทรวงสาธารณสุข )
ที่มา: https://thanhnien.vn/quy-bhyt-du-40000-ti-dong-bo-y-te-de-nghi-tang-quyen-loi-nguoi-benh-185240829185820803.htm


![[ภาพ] นายกรัฐมนตรี Pham Minh Chinh เป็นประธานการประชุมหารือแนวทางแก้ไขผลกระทบจากน้ำท่วมในจังหวัดภาคกลาง](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761716305524_dsc-7735-jpg.webp)
![[ภาพ] นายกรัฐมนตรี Pham Minh Chinh เป็นประธานการประชุมเพื่อประเมินการดำเนินงานของโครงการรัฐบาลท้องถิ่นสองระดับ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761751710674_dsc-7999-jpg.webp)
![[ภาพ] ความรักของมนุษย์ในน้ำท่วมที่เว้](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761740905727_4125427122470875256-2-jpg.webp)
![[ภาพ] เว้: ภายในครัวที่บริจาคอาหารหลายพันมื้อต่อวันให้กับผู้คนในพื้นที่น้ำท่วม](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/29/1761738508516_bepcomhue-jpg.webp)







































































![[สด] คอนเสิร์ตฮาลอง 2025: "จิตวิญญาณแห่งมรดก - อนาคตที่สดใส"](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/29/1761743605124_g-anh-sang-am-thanh-hoanh-trang-cua-chuong-trinh-mang-den-trai-nghiem-dang-nho-cho-du-khach-22450328-17617424836781829598445-93-0-733-1024-crop-1761742492749383512980.jpeg)






























การแสดงความคิดเห็น (0)