Συνεπώς, ο ασθενής εισήχθη στο νοσοκομείο με παρατεταμένα μαύρα κόπρανα, σοβαρή αναιμία, σωματική εξάντληση και μειωμένη συνολική κινητικότητα. Αρχικά, τα αποτελέσματα της ενδοσκόπησης στομάχου και παχέος εντέρου δεν έδειξαν σαφή θέση αιμορραγίας.
Ωστόσο, η ποσότητα των μορίων στα ερυθρά αιμοσφαίρια (αιμοσφαιρίνη) συνεχίζει να μειώνεται ραγδαία, προειδοποιώντας για μια επικίνδυνη πεπτική αιμορραγία που εξελίσσεται σιωπηλά, πιθανότατα από το λεπτό έντερο - το σημείο που είναι γνωστό ως «σκοτεινή περιοχή» της πέψης, η πιο δύσκολη στην πρόσβαση και τη διάγνωση στην ιατρική.
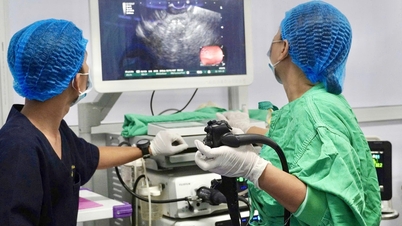
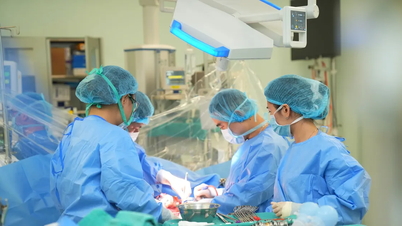
Αμέσως, διεπιστημονικοί ιατροί από το Τμήμα Γαστρεντερολογίας, Ενδοσκόπησης Γαστρεντερολογίας, Διαγνωστικής Απεικόνισης DSA, Αναισθησίας και Αναζωογόνησης και Γενικής Χειρουργικής του Λαϊκού Νοσοκομείου 115 πραγματοποίησαν επείγουσα διαβούλευση και πραγματοποίησαν επείγουσα χειρουργική επέμβαση.
Κατά τη διάρκεια της χειρουργικής επέμβασης, ο γιατρός ανακάλυψε ένα σκληρό, ελκωμένο λεπτό έντερο μήκους περίπου 5 εκατοστών, με έναν μεσεντερικό λεμφαδένα μεγέθους 3 εκατοστών.
Η άμεση ενδοσκοπική τεχνική κατά τη διάρκεια της χειρουργικής επέμβασης βοήθησε στον ακριβή προσδιορισμό της θέσης της ελκώδους βλάβης, πλάτος 2cm, λεπτός πυθμένας, αιμορραγία - περίπου 60cm από την ειλεοτυφλική γωνία, με πολλά διάσπαρτα ρηχά έλκη στην επιφάνεια, χωρίς αιμορραγία.
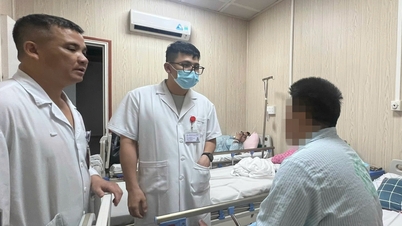
Το κατεστραμμένο τμήμα του εντέρου αφαιρέθηκε και αποκαταστάθηκε η ασφαλής γαστρεντερική κυκλοφορία. Μετά από 48 ώρες μετεγχειρητικά, ο ασθενής ήταν ξύπνιος, αιμοδυναμικά σταθερός, με μαλακή κοιλιά και ικανός να αναπνέει μόνος του.
Σύμφωνα με τους γιατρούς στο Λαϊκό Νοσοκομείο 115, η γαστρεντερική αιμορραγία από το λεπτό έντερο είναι μια σπάνια αλλά επικίνδυνη αιτία, που συχνά παραβλέπεται λόγω των δύσκολα προσβάσιμων ανατομικών χαρακτηριστικών της.
Συχνές αιτίες περιλαμβάνουν: έλκη του λεπτού εντέρου που προκαλούνται από φάρμακα (ΜΣΑΦ), αγγειώματα, νόσο του Crohn, όγκους ή αγγειακές δυσπλασίες.
Πηγή: https://www.sggp.org.vn/cuu-song-nguoi-benh-xuat-huyet-ruot-non-nguy-kich-post803682.html





![[Φωτογραφία] Εξερευνήστε το πολεμικό πλοίο USS Robert Smalls του Πολεμικού Ναυτικού των ΗΠΑ](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F10%2F1765341533272_11212121-8303-jpg.webp&w=3840&q=75)







































































































Σχόλιο (0)