Tres días antes, el niño había presentado fiebre alta de 39 a 40 grados Celsius, acompañada de vómitos de 5 a 6 veces al día y deposiciones líquidas de 7 a 8 veces al día. Su familia no lo llevó al médico ni le dio tratamiento. Al ingresar al hospital, el niño estaba pálido, respiraba con rapidez, tenía el pulso dificultoso y tenía las manos y los pies fríos.
Los médicos determinaron que se trataba de un caso de shock séptico-sepsis, con sospecha de entrada por el tracto digestivo, y rápidamente implementaron medidas iniciales de reanimación: intubación endotraqueal-soporte ventilatorio mecánico, colocación de catéter venoso central, infusión rápida de líquido antishock, uso temprano de vasopresores y antibióticos.
Durante muchas horas, el equipo se turnó para monitorear de cerca cada respiración y constante vital del paciente. Si bien se aplicaron medidas de manejo y tratamiento activas al paciente con choque séptico, el niño aún presentaba fiebre alta, mala respuesta a los antipiréticos, hemodinámica inestable, aumento del índice vasomotor y deterioro de la función renal.
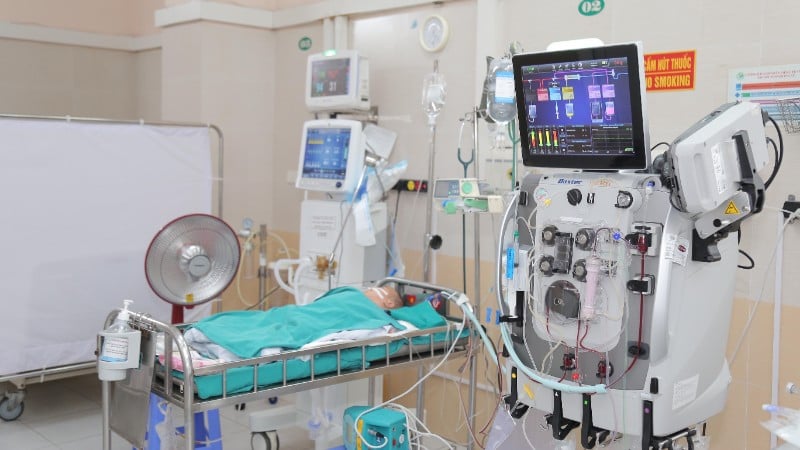
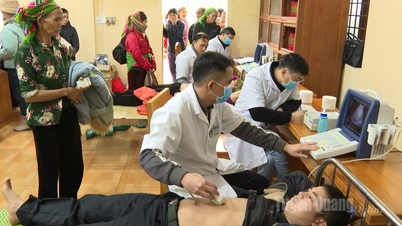
Tras la consulta, el equipo médico decidió realizarle al niño una filtración sanguínea continua. Esta es una técnica de reanimación moderna que ayuda a eliminar toxinas, estabilizar el equilibrio ácido-base y reemplazar temporalmente el riñón afectado.
Después de la hemodiálisis continua, la fiebre disminuyó rápidamente, los signos circulatorios y respiratorios se estabilizaron y la acidosis metabólica mejoró gradualmente.

Tras más de 40 horas, el bebé recibió monitorización continua, junto con atención integral. La coordinación armoniosa entre la reanimación respiratoria, la atención cardiovascular, el control de infecciones y la filtración sanguínea dio buenos resultados. Sin embargo, la función renal del paciente aún no se había recuperado, por lo que se continuó con la terapia de filtración sanguínea hasta que el riñón se recuperara.
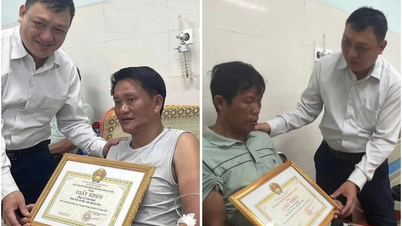
Tras 13 días de diálisis continua, la función renal del niño se recuperó gradualmente y comenzó a orinar. La cantidad de orina aumentó gradualmente con cada turno, el diurético disminuyó gradualmente, el niño completó la diálisis sin problemas, se le retiró el respirador artificial, se le retiró el tubo endotraqueal y, tras 23 días de tratamiento, recibió el alta hospitalaria en estado de recuperación completa, para alegría del personal de la Unidad de Cuidados Intensivos Pediátricos, la familia, el hospital y los benefactores.
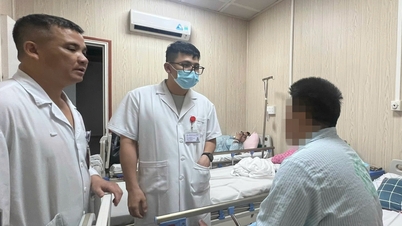
La doctora especialista I Nguyen Thi Lan Anh, del Departamento de Cuidados Intensivos Pediátricos, compartió que si bien había tratado con éxito muchos casos de diálisis en niños en el Hospital General Duc Giang, este caso realmente dejó la mayor impresión y presión en el equipo médico y los médicos con respecto al proceso de tratamiento con un tiempo de diálisis bastante largo (13 días consecutivos).
El éxito de este caso ayuda a mejorar la reputación de la calidad del examen y tratamiento de enfermedades graves y críticas en el Departamento de Cuidados Intensivos Pediátricos del Hospital General Duc Giang.
Debido a las difíciles circunstancias familiares, el paciente pertenece a una minoría étnica, por lo que la comunicación es difícil debido a las barreras lingüísticas y a algunos trámites administrativos. Durante el tratamiento, el paciente ha recibido apoyo de filántropos. Esto representa una gran fuente de fortaleza para el paciente y su familia.
A través del caso anterior, el médico recomienda a los padres los siguientes puntos importantes: Cuando el niño presenta síntomas clínicos graves como: fiebre alta continua, vómitos frecuentes, diarrea, negativa a amamantar, respiración rápida, cianosis o alteración de la conciencia (letargo, dificultad para despertar), es necesario llevar al niño inmediatamente al hospital o centro médico más cercano para un examen, diagnóstico y seguimiento oportunos.
En segundo lugar, no se automedique en casa, porque la afección puede progresar rápidamente a un nivel grave, incluso crítico.
En tercer lugar, la detección temprana y la intervención médica oportuna son factores clave para mejorar las posibilidades de salvar vidas y restaurar la salud de los niños.
Fuente: https://nhandan.vn/be-trai-nguoi-hmong-hoi-sinh-ky-dieu-sau-soc-nhiem-khuan-post910747.html






![[Foto] Explore el buque de guerra USS Robert Smalls de la Marina de los EE. UU.](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F10%2F1765341533272_11212121-8303-jpg.webp&w=3840&q=75)















![[Foto] Explore el buque de guerra USS Robert Smalls de la Marina de los EE. UU.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/10/1765341533272_11212121-8303-jpg.webp)













































































Kommentar (0)