Kreft i skjoldbruskkjertelen blir stadig vanligere, spesielt hos kvinner. Knuter i skjoldbruskkjertelen oppdaget ved ultralyd av halsen er ikke lenger sjeldne, men blant motstridende informasjon blir mange enten for redde og skynder seg å operere, eller de ignorerer uforsiktig tegn på malignitet.
I nettseminaret «Skjoldbruskkirurgi: Hva leger vil at du skal forstå riktig» organisert av avisen Dan Tri , delte dr. Nguyen Xuan Quang, leder for avdelingen for øre-nese-hals- og hode- og nakkekirurgi ved Hong Ngoc Phuc Truong Minh General Hospital, viktig informasjon for å hjelpe pasienter med å være bevisste på sykdommen sin.
Humant papillomavirusinfeksjon er svært vanlig, så ikke få panikk og ikke undervurder det.
Ifølge dr. Nguyen Xuan Quang er det ekstremt vanlig med unormale knuter eller masse i skjoldbruskkjertelen.
Det er anslått at 60 til 70, eller til og med 80 % av befolkningen vil få oppdaget minst én knute i skjoldbruskkjertelen under en ultralydundersøkelse, spesielt hos kvinner. Denne nyheten kan være sjokkerende, men den gode nyheten er at de fleste av disse knutene er godartede og ikke krever noen intervensjon, kun regelmessig overvåking.
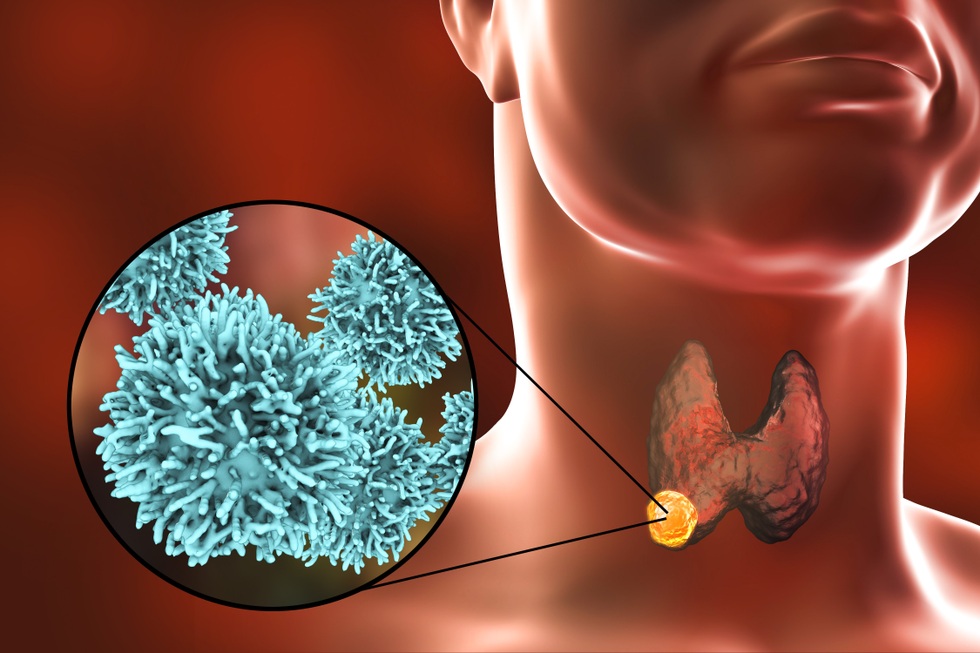
Det er anslått at 60 til 70, eller til og med 80 % av befolkningen vil få oppdaget minst én knute i skjoldbruskkjertelen under en ultralydundersøkelse, spesielt hos kvinner (Foto: Getty).
Ifølge legen er det avgjørende punktet pasientens holdning når de mottar ultralydresultatene som viser en knute i skjoldbruskkjertelen. Dr. Quang understreket at begge ytterpunktene er farlige. Den ene er overdreven panikk, å umiddelbart søke en biopsi og kreve kirurgi når man hører om en knute. Den andre er selvtilfredshet, å lese et sted at «kreft i skjoldbruskkjertelen ikke er farlig» og deretter ignorere det, unnlate å bli undersøkt eller overvåket på nytt.
«For det første er det ingen grunn til panikk eller bekymring, men vi bør heller ikke være selvtilfredse. Pasienter må oppsøke anerkjente fasiliteter og se erfarne leger for grundig vurdering og riktig rådgivning, og dermed unngå to like farlige situasjoner: overbehandling eller å gå glipp av den gylne muligheten til behandling», sa Dr. Quang.
Det største spørsmålet når en skjoldbruskkjertelknute oppdages er: «Er det noe å bekymre seg for?» Ifølge Dr. Quang er dagens medisinske vitenskap avhengig av to hovedpilarer for å vurdere risikoen for malignitet før kirurgi: ultralyd og finnålsaspirasjonscytologi.
Ved ultralyd bruker leger TIRADS-klassifiseringssystemet med 5 nivåer. TIRADS 1, 2 og 3 er vanligvis godartede og krever bare overvåking. TIRADS 4 og 5 er gruppen med mer mistenkelige faktorer for kreft; avhengig av størrelsen vil legen bestille en finnålsaspirasjonsbiopsi.
Finnålsaspirasjonsbiopsi, eller cellefinålsbiopsi, innebærer å sette en veldig liten nål inn i en svulst og trekke ut en liten celleprøve for mikroskopisk undersøkelse.
Fordi en svulst kan inneholde mange forskjellige typer celler, er resultatene delt inn i 6 grupper, fra gruppe 1 (utilstrekkelig antall celler til å trekke en konklusjon), gruppe 2 (godartet) til gruppe 6 (vanligvis kreft).

Dr. Nguyen Xuan Quang, leder for avdelingen for øre-nese-hals- og hode-halskirurgi, Hong Ngoc Phuc Truong Minh General Hospital (Foto: Hai Long).
Gruppe 3 og 4 er «mellomliggende» grupper, med atypiske eller cystiske celler, og en kreftrisiko på henholdsvis omtrent 30 til 40 % og enda høyere. Gruppe 5 konkluderes med at det er mistenkt kreft i den.
Dr. Quang bemerket at disse gruppene bare gjenspeiler klarheten i konklusjonen, ikke svulstens "malignitet".
Enda viktigere er det at selv om kombinasjonen av ultralyd og finnålsaspirasjonscytologi kan skille mellom godartet og ondartet med over 95 prosent nøyaktighet, er ingen metode helt idiotsikker. Det finnes fortsatt tilfeller der et dårlig ultralydresultat tyder på malignitet, men nålen lander på et sunt område, noe som resulterer i en foreløpig godartet diagnose.
«Hvis en biopsi avslører kreft, er det nesten helt sikkert kreft. Hvis den avslører en godartet lesjon, er det ikke nødvendigvis en fullstendig kur. Mange faktorer må vurderes for å gi pasienten de mest nøyaktige rådene», understreket Dr. Quang.
Når er kirurgi nødvendig, og når er overvåking tilstrekkelig?
Ikke alle skjoldbruskkjertelknuter krever kirurgi. Dr. Quang presiserte:
Den første gruppen består av ondartede eller mistenkte ondartede svulster. De fleste av disse tilfellene vil kreve intervensjon, først og fremst kirurgi, selv om det finnes noen unntakstilfeller som overvåkes nøye i stedet for å opereres umiddelbart.

Ifølge Dr. Quang krever ikke alle knuter i skjoldbruskkjertelen kirurgi (Foto: Hai Long).
Den andre gruppen består av godartede svulster som er store nok til å deformere nakken eller forårsake kompresjon som fører til svelgevansker, pusteproblemer eller heshet. I disse tilfellene, selv om den er godartet, påvirker svulsten fortsatt funksjon og estetikk, noe som gjør kirurgi til et rimelig alternativ.
De gjenværende små, godartede svulstene, vanligvis under 2 cm, forårsaker ikke ubehag, og legene mener at de kan overvåkes regelmessig hvert ett til to år uten inngrep. Dette bidrar også til å unngå unødvendig kirurgi på et svært viktig endokrin organ.
Det er verdt å merke seg at når det gjelder skjoldbruskkreft i seg selv, har nåværende behandlingsprotokoller over hele verden innlemmet konseptet med "aktiv overvåking" for svært små svulster, under 5 mm eller 1 cm, som er differensierte, lavrisiko, begrenset til skjoldbruskkjertelen og ikke nær kapselen eller vitale strukturer.
Disse tilfellene får utsette operasjonen, med nøye overvåking via ultralyd hver 6. måned eller 1. år. Kirurgi utføres kun hvis svulsten vokser raskt i størrelse, overstiger trygge grenser, eller hvis unormale lymfeknuter oppstår.

Et av spørsmålene Dr. Quang får nesten daglig er: «Vil jeg få fjernet hele skjoldbruskkjertelen eller bare en del av den?» (Foto: Hai Long).
«Dette er kreft, men det kan fortsatt ikke være behov for umiddelbare tiltak. Mange pasienter overvåkes i 5 til 10 år, og svulsten utvikler seg ikke til et farlig nivå», sa legen, og understreket at denne avgjørelsen må vurderes nøye og individualiseres for hver person, og er mer egnet for eldre mennesker med sykdom i svært tidlig stadium.
Endoskopisk tyreoidektomi: Når kan det utføres?
Et av spørsmålene Dr. Quang får nesten daglig er: «Vil jeg få fjernet hele skjoldbruskkjertelen eller bare en del av den?»
Tidligere, når man diskuterte kreft i skjoldbruskkjertelen, var det generelle prinsippet å fjerne skjoldbruskkjertelen fullstendig for å sikre «radikal utryddelse», hvoretter pasienten ville ta hormonbehandling resten av livet.
I de senere år har mange store studier vist at ved tidlig stadium av skjoldbruskkreft med lav eller moderat risiko, kan leger bare fjerne skjoldbruskkjertellappen som inneholder svulsten, slik at den andre lappen er intakt, og fortsatt kontrollere sykdommen godt.
Beslutningen om hvor mye vev som skal fjernes avhenger av mange faktorer. Foruten alder, kjønn, familiehistorie og komorbiditeter, er de viktigste svulstens egenskaper: størrelse, plassering, invasjonsgrad, forekomst av mistenkte lymfeknuter med metastase, og antall og plassering av lymfeknuter. Basert på disse faktorene klassifiserer legen pasienten i en lav-, middels- eller høyrisikogruppe for tilbakefall.
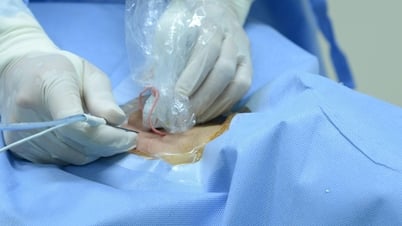
Moderne teknikker gir utmerket støtte ved kirurgi for skjoldbruskkreft (Hong Ngoc).
I den senere tid har endoskopisk tyreoidektomi via den orale vestibulen fått mye oppmerksomhet, spesielt fra kvinner, fordi den ikke etterlater noen ytre arr. Instrumentet føres inn gjennom slimhinnen i underleppen, en kort avstand fra skjoldbruskkjertelen, med minimal påvirkning på friskt vev, og kan nå begge skjoldbruskkjertellappene fra ett enkelt inngangspunkt.
Dr. Quang understreket imidlertid at dette ikke er en «metode for alle». Endoskopi gjennom munnen brukes kun ved kreft i svært tidlig stadium, der svulsten vanligvis er mindre enn 2 cm, ligger i skjoldbruskkjertelen, og skjoldbruskkjertelen ikke er for stor. Noen store sentre kan ha litt bredere indikasjoner, men det generelle prinsippet er fortsatt å velge små svulster i tidlig stadium.
«For svulster som er egnet for behandling, kan laparoskopisk kirurgi løse problemet fullstendig og effektivt kontrollere det sentrale lymfeknutesystemet. Den viktigste faktoren er imidlertid fortsatt sykdomsstadiet og riktig valg av behandling. Vi kan ikke ofre grundigheten i kreftbehandlingen av estetiske årsaker», sa Dr. Quang.
Ved Hong Ngoc Phuc Truong Minh General Hospital er en viktig fordel teamet av kirurger med lang erfaring innen hode- og nakke-onkologi.
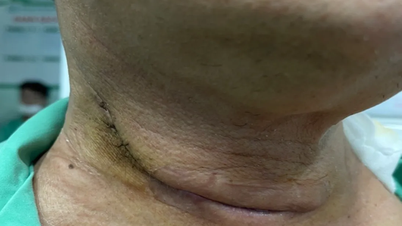
Dr. Quang uttalte at han personlig har utført tusenvis av skjoldbruskkirurgiske inngrep de siste nesten 15 årene, inkludert nye teknikker som endoskopi og kirurgi gjennom den vestibulær-orale tilnærmingen for å minimere arrdannelse i nakkeområdet.

Ved Hong Ngoc Phuc Truong Minh General Hospital er en viktig fordel det kirurgiske teamets omfattende erfaring innen hode- og nakkeonkologi (Foto: Hai Long).
Erfaring har gjort det mulig for teamet ikke bare å mestre kirurgiske prosedyrer, men også å få en grundig forståelse av potensielle feilvurderinger i vurderingen av skjoldbruskkjertelnoduler. Dette gjør det mulig for dem å veilede pasienter om når kirurgi er nødvendig og når overvåking er tilstrekkelig, og dermed unngå overdreven intervensjon.
Moderne teknologi reduserer komplikasjoner.
Blant komplikasjonene ved skjoldbruskkirurgi anses skade på nervus laryngeus recurrens som den mest bekymringsfulle, ettersom denne nerven kontrollerer stemmen.
Hvis stemmebåndene er skadet, kan pasienten oppleve heshet eller tap av stemme, midlertidig i noen uker eller permanent. I mer alvorlige tilfeller kan skade på begge stemmebåndene føre til at de lukker seg, noe som gjør det umulig for pasienten å puste, og det kreves en trakeostomi for å sikre frie luftveier.

Blant komplikasjonene ved skjoldbruskkirurgi anses skade på nervus laryngeus recurrens som den mest bekymringsfulle, ettersom denne nerven kontrollerer stemmen.
I tillegg kan hypokalsemi være en komplikasjon som påvirker biskjoldkjertlene, som er svært små endokrine kjertler som ligger nær skjoldbruskkjertelen, men som spiller en rolle i å opprettholde kalsiumnivåene.
For å minimere disse komplikasjonene, sa dr. Quang at det kirurgiske teamet bruker moderne støtteteknologier som nevroavbildningsenheten (NIM) ved Hong Ngoc Phuc Truong Minh General Hospital.
Dette er en toppmoderne enhet som hjelper til med å identifisere, overvåke og maksimalt beskytte larynxnerven som kontrollerer stemmen under operasjoner, sammen med et spesialisert lyssystem for å oppdage biskjoldkjertler. Disse teknologiene er ikke tilgjengelige på alle fasiliteter, og når de brukes riktig, reduserer de risikoen betydelig, spesielt ved komplekse eller revisjonskirurgiske inngrep.
Må jeg ta medisiner resten av livet og følge en streng diett etter operasjonen?
Skjoldbruskkjertelen er et organ som skiller ut hormoner som er viktige for kroppen. Når hele skjoldbruskkjertelen fjernes, må pasienten ta hormonbehandling resten av livet.
Selv om det bare utføres en delvis tyreoidektomi, kan noen tilfeller fortsatt føre til at den gjenværende skjoldbruskkjertelen produserer nok hormoner, men andre kan kreve tilskudd for å kompensere for mangelen og redusere risikoen for tilbakefall. Doseringen vil bli justert med jevne mellomrom av en endokrinolog; det finnes ingen enkelt formel som gjelder for alle.

Ifølge Dr. Quang må pasientene forstå tilstanden sin og følge legens instruksjoner for å oppnå best mulig resultat (Foto: Hai Long).
Når det gjelder kosthold, i tilfeller der bare en del av skjoldbruskkjertelen er fjernet og radioaktiv jodbehandling ikke administreres, oppfordres pasienter til å supplere kostholdet sitt med jodrik mat som egg, melk, sjømat og mørkegrønne grønnsaker for å hjelpe den gjenværende skjoldbruskkjertelen til å fungere ordentlig.
Motsatt, for personer som forbereder seg på behandling med radioaktivt jod etter total tyreoidektomi, fra etter operasjonen til før inntak av radioaktivt jod, må kroppen være "jodmangelfull", så de må nesten fullstendig unngå alle kilder til jod, inkludert jodert salt, sjømat og noen meieriprodukter.
Når det gjelder oppfølgingstimer, blir pasientene vanligvis planlagt til kontroll hver 3. til 6. måned i det første året etter operasjonen, og 3. til 4. uke etter operasjonen er spesielt viktig for å sjekke skjoldbruskfunksjonen og justere medisinering. I det andre året er intervallet mellom kontrollene omtrent 6 måneder. Fra det tredje året og utover trenger de fleste pasienter bare en kontroll én gang i året, med mindre det er noen unormalheter.
Kilde: https://dantri.com.vn/suc-khoe/phat-hien-khoi-uo-tuyen-giap-khi-nao-can-phai-mo-20251211082429626.htm








































































































Kommentar (0)