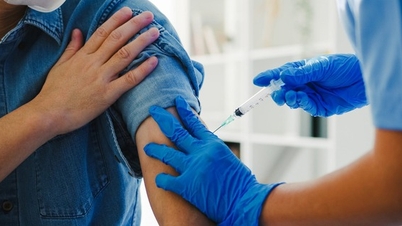
Aby zapewnić proaktywną ochronę małych dzieci przed chorobami, zanim osiągną wiek umożliwiający szczepienie, matki mogą przyjąć skojarzoną szczepionkę przeciw tężcowi, błonicy i krztuścowi (Tdap) w czasie ciąży.
W tym samym okresie ubiegłego roku w Hanoi nie odnotowano żadnego przypadku krztuśca, ale w tym roku liczba zakażonych dzieci przekroczyła 100. Liczba dzieci chorych na krztusiec wzrosła również w wielu innych miejscowościach.
 |
| Aby zapewnić proaktywną ochronę małych dzieci przed chorobami, zanim osiągną wiek umożliwiający szczepienie, matki mogą przyjąć skojarzoną szczepionkę przeciw tężcowi, błonicy i krztuścowi (Tdap) w czasie ciąży. |
Według Centrum Kontroli Chorób w Hanoi (CDC) od początku 2024 roku odnotowano 116 przypadków krztuśca. Jest to nietypowy wzrost, ponieważ w tym samym okresie w 2023 roku nie odnotowano żadnego przypadku.
Obecnie przypadki zachorowań odnotowuje się sporadycznie, głównie wśród małych dzieci, które nie są jeszcze w wieku pozwalającym na szczepienie lub nie otrzymały wszystkich dawek szczepionki zawierającej składnik krztuśca.
Według dr. Nguyena Van Lama, dyrektora Centrum Chorób Tropikalnych w Narodowym Szpitalu Dziecięcym, objawy krztuśca łatwo pomylić z innymi chorobami układu oddechowego, zwłaszcza u niemowląt i małych dzieci. Co niepokojące, jest to ostra choroba zakaźna o wysokiej częstości zakażeń i długim okresie inkubacji.
Do niebezpiecznych powikłań, które mogą wystąpić u dzieci chorych na krztusiec, należą: ciężkie zapalenie płuc, częste powikłanie układu oddechowego, zwłaszcza u niemowląt i niedożywionych dzieci, oraz zapalenie mózgu, które charakteryzuje się wysoką śmiertelnością…
U dzieci chorych na krztusiec mogą wystąpić również powikłania takie jak: niedrożność jelit, przepuklina, wypadanie odbytnicy; w cięższych przypadkach pęknięcie pęcherzyka płucnego, rozedma śródpiersia lub odma opłucnowa; krwawienia do siatkówki i spojówek, zaburzenia równowagi elektrolitowej, wtórne zakażenia bakteryjne… Dlatego tak ważne jest wczesne wykrycie choroby i leczenie jej objawów.
Objawy krztuśca pojawiają się zazwyczaj w ciągu 7–10 dni od zakażenia. Najcięższe przypadki występują u dzieci poniżej 2. roku życia, zwłaszcza poniżej 12. miesiąca życia. Należy pamiętać, że dorośli chorzy na krztusiec często doświadczają łagodnych objawów, co prowadzi do ich samozadowolenia i sprawia, że stają się głównym źródłem zakażenia dla małych dzieci w domu.
Dzieci są szczególnie podatne na krztusiec, zwłaszcza te poniżej 1. roku życia, ponieważ ich układ odpornościowy nie jest jeszcze w pełni rozwinięty, co przekłada się na większe ryzyko zgonu.
W grupie niemowląt, które nie osiągnęły jeszcze wieku pozwalającego na szczepienie (poniżej 2. miesiąca życia), niemowlęta polegają na przeciwciałach pochodzących od matek. Niemowlęta urodzone przez zaszczepione matki mają o 91% mniejsze ryzyko zachorowania na krztusiec w pierwszych miesiącach życia w porównaniu z niemowlętami, których matki nie były szczepione.
Zdaniem dr. Nguyen Tuan Hai z Systemu Szczepień Safpo/Potec, szczepienie jest najważniejszym środkiem ochrony zdrowia dzieci przed krztuścem.
Aby zapobiegać chorobie, rodzice powinni zadbać o to, aby ich dzieci otrzymały wszystkie szczepienia przeciwko krztuścowi zgodnie z harmonogramem: Pierwsza dawka: W wieku 2 miesięcy. Druga dawka: Miesiąc po pierwszej dawce. Trzecia dawka: Miesiąc po drugiej dawce. Czwarta dawka: Gdy dziecko ukończy 18 miesięcy.
Dzieci matek, które nie mają przeciwciał przeciwko krztuścowi, są bardziej narażone na zachorowanie na tę chorobę w porównaniu do dzieci, które otrzymały przeciwciała od swoich matek.
Aby zapewnić proaktywną ochronę małych dzieci przed chorobami, zanim osiągną wiek umożliwiający szczepienie, matki mogą przyjąć skojarzoną szczepionkę przeciw tężcowi, błonicy i krztuścowi (Tdap) w czasie ciąży.
Równocześnie konieczne jest wdrożenie innych środków ostrożności, takich jak częste mycie rąk mydłem, zakrywanie ust podczas kaszlu lub kichania; dbanie o codzienną higienę osobistą, w tym higienę nosa i gardła u dzieci; dbanie o to, aby domy, przedszkola i klasy były dobrze wentylowane, czyste i miały wystarczającą ilość światła; ograniczanie przebywania dzieci w zatłoczonych miejscach i unikanie kontaktu z osobami z chorobami układu oddechowego, zwłaszcza z osobami chorymi na krztusiec.
Rodzice muszą odróżniać krztusiec od zwykłego kaszlu, aby niezwłocznie zabrać dziecko do szpitala. W przypadku podejrzenia krztuśca lub wystąpienia któregokolwiek z objawów, takich jak częste napady kaszlu, zaczerwienienie lub sinica twarzy podczas kaszlu, przedłużające się napady kaszlu; brak apetytu, częste wymioty; bezsenność; przyspieszony oddech lub trudności w oddychaniu, dziecko należy zabrać do szpitala w celu przeprowadzenia badań, postawienia diagnozy i wczesnego wdrożenia leczenia.
Według dr Bui Thu Phuong, specjalisty pediatrii w Centralnym Szpitalu Wojskowym 108, dzieci chore na krztusiec powinny odpoczywać w cichym, słabo oświetlonym, wygodnym pomieszczeniu, unikając przy tym niepokoju i środowisk, w których występują czynniki ryzyka, takie jak dym papierosowy, kurz, hałas i wiele czynników drażniących.
Dziel posiłki na mniejsze porcje dla dzieci, unikając zbyt wielu obfitych posiłków dziennie. Uważnie obserwuj kaszel dziecka i w razie potrzeby zapewnij odpowiednią ilość tlenu oraz urządzenie ssące.
Antybiotyki: Należy je podać wcześnie. Wskazane w przypadku podejrzenia lub potwierdzenia krztuśca u dzieci poniżej 1 miesiąca życia w ciągu 6 tygodni od wystąpienia kaszlu oraz u dzieci powyżej 1 roku życia w ciągu 3 tygodni od wystąpienia kaszlu.
U dzieci powyżej 1. miesiąca życia można stosować erytromycynę, klarytromycynę lub azytromycynę. U niemowląt poniżej 1. miesiąca życia należy stosować wyłącznie azytromycynę.
Inne metody leczenia obejmują: Kortykosteroidy na ogół nie są zalecane; ogólne immunoglobuliny dożylne, które nie zawierają specyficznych przeciwciał, nie są wskazane w leczeniu krztuśca…
Leczenie niewydolności oddechowej: Pacjentom należy podać tlen, gdy występują objawy niewydolności oddechowej, takie jak przyspieszony oddech, duszność, sinica i saturacja powietrza atmosferycznego poniżej 92%. W przypadku wystąpienia objawów ciężkiej niewydolności oddechowej i/lub niewydolności krążenia należy zastosować intubację dotchawiczą i wczesne wspomaganie oddychania.
Leczenie nadciśnienia płucnego, transfuzja krwi lub pozaustrojowe utlenianie krwi (ECMO): Wskazane i wykonywane w wyspecjalizowanych placówkach medycznych , które mają możliwość ścisłej opieki i monitorowania dzieci.
Izolacja: Dzieci hospitalizowane powinny być objęte standardowymi środkami ostrożności, w tym profilaktyką infekcji dróg oddechowych, przez co najmniej 5 dni po rozpoczęciu antybiotykoterapii. Dzieci powinny być izolowane przez 3-4 tygodnie, aby zminimalizować ryzyko infekcji, zmniejszyć stres dziecka i uniknąć obaw o rozprzestrzenianie się choroby na członków rodziny.
Ponadto, profilaktyka antybiotykowa po ekspozycji jest konieczna w przypadku członków rodziny mających bliski kontakt z dzieckiem oraz opiekunów w każdym wieku, niezależnie od historii szczepień oraz niezależnie od tego, czy występują u nich objawy. Należy również rozważyć szczepienie osób mających bliski kontakt.
Source: https://baodautu.vn/ho-ga-tang-cao-khuyen-cao-bien-phap-phong-benh-d219973.html






![[Grafika] Zbliżenie na nowo odkrytą „świętą drogę” w sanktuarium My Son](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F13%2F1765587881240_ndo_br_ms5-jpg.webp&w=3840&q=75)












































































































Komentarz (0)