GĐXH - Após exame e testes, o médico descobriu que o bebê tinha atresia esofágica tipo C - uma anomalia congênita perigosa. Ao mesmo tempo, o bebê também apresentava complicações de pneumonia grave e um ducto arterioso pequeno.
Em 27 de março, informações do Hospital Infantil de Hanói indicaram que, recentemente, médicos do Departamento Neonatal do hospital receberam e trataram um recém-nascido com atresia esofágica tipo C.
Assim, o recém-nascido LNMT (com 2 dias de vida) foi levado ao hospital em estado de vômito intenso e cianose. Imediatamente após a admissão, os médicos realizaram um diagnóstico detalhado por meio de exames como: radiografia de esôfago com contraste e ecocardiograma.
Por meio de exames, os médicos descobriram que o bebê tinha atresia esofágica tipo C – uma malformação congênita perigosa – e também apresentava complicações como pneumonia grave e um ducto arterioso pequeno. Essa é uma situação crítica, que ameaça diretamente a vida do recém-nascido se não houver intervenção imediata.
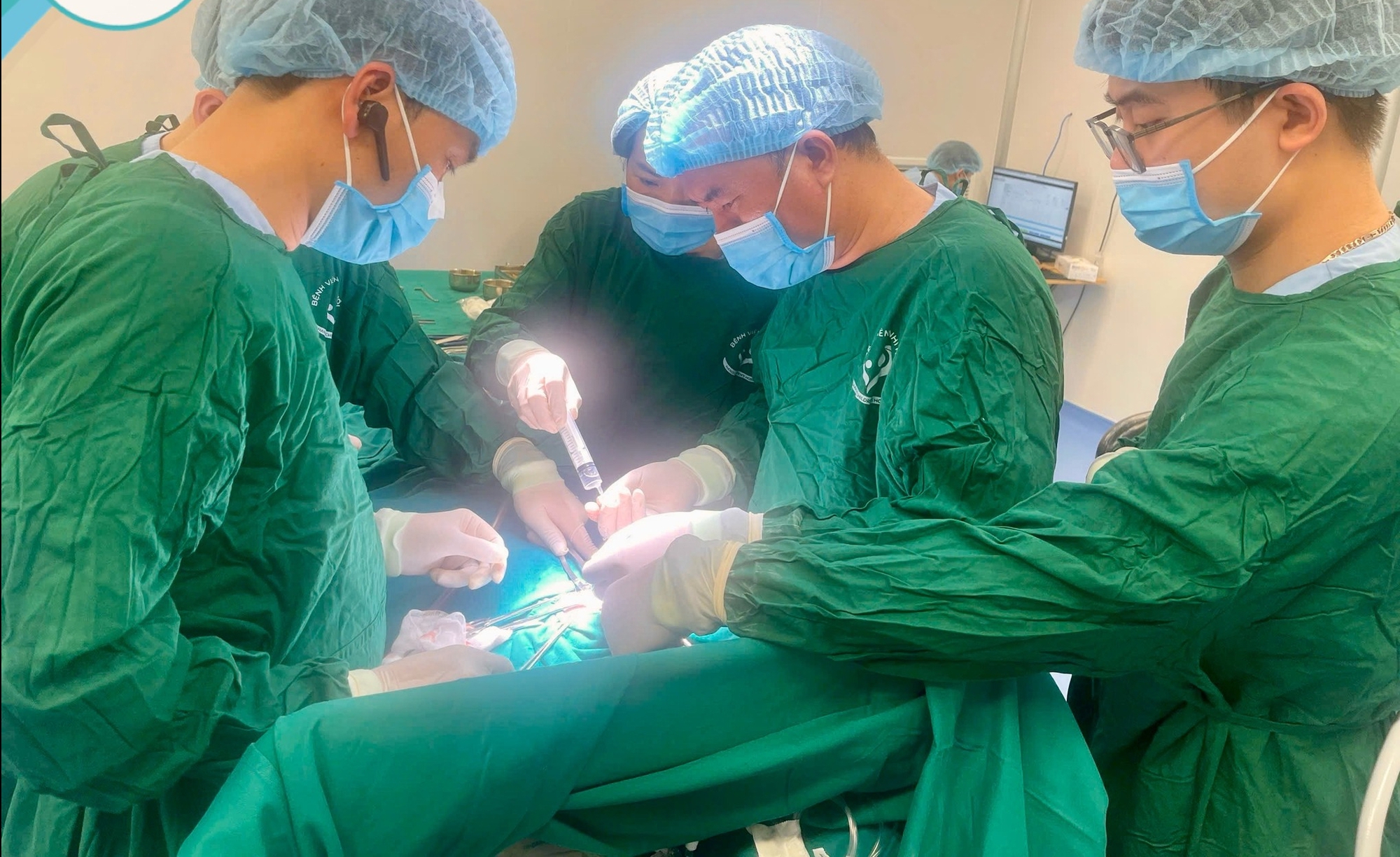
Cirurgiões realizam cirurgia em um paciente pediátrico. Foto: BVCC.
Diante da situação crítica, a equipe cirúrgica liderada pelo Mestre, Doutor, II Tran Van Quyet - Chefe do Departamento de Cirurgia Geral, realizou uma cirurgia de emergência. Os médicos empregaram técnicas complexas, incluindo a localização e o corte da fístula traqueoesofágica, e a posterior reconexão do esôfago de ponta a ponta para restabelecer a continuidade do trato digestivo.
Segundo o Dr. Tran Van Quyet, mestre da cirurgia, este procedimento apresentou muitas dificuldades. Primeiramente, o paciente tinha apenas 2 dias de vida e pesava 3 kg, o que tornou o processo de anestesia e reanimação extremamente desafiador. Além disso, embora a abordagem cirúrgica tenha sido por via aberta, por se tratar de um recém-nascido, o espaço cirúrgico era extremamente reduzido, com uma incisão de apenas cerca de 5 cm, exigindo precisão absoluta em cada operação. Em particular, o dano causado pela atresia esofágica tipo C era muito extenso, dificultando a identificação e remoção da fístula traqueoesofágica devido à fragilidade e ao tamanho reduzido dos tecidos.
Após muitas horas de esforço, com a alta concentração da equipe cirúrgica e a estreita coordenação entre três departamentos, a cirurgia foi um sucesso. O bebê passou por uma cirurgia bem-sucedida em um único estágio, evitando complicações perigosas que poderiam ter colocado sua vida em risco.
Após a cirurgia, o bebê continuou sendo monitorado e recebendo cuidados especiais da Unidade Neonatal para garantir a melhor recuperação possível. Os médicos reanimaram o bebê ativamente com medidas como a manutenção da ventilação mecânica para controlar o risco de hipertensão pulmonar, a administração de nutrição intravenosa para garantir uma nutrição adequada e o monitoramento rigoroso de complicações como infecção e vazamento da anastomose.
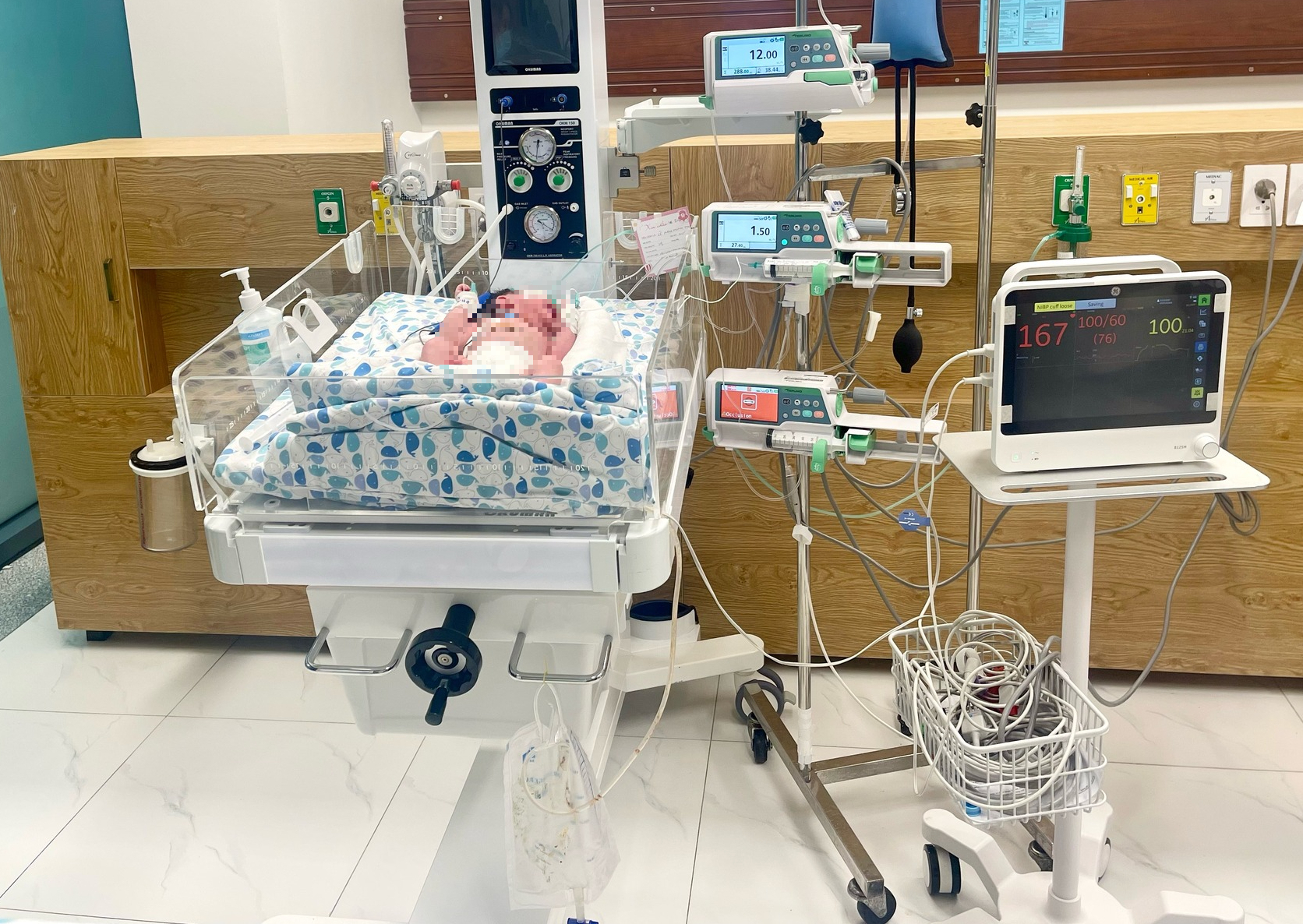
Crianças estão recebendo tratamento e cuidados no hospital. Foto: BVCC.
Atualmente, após 8 dias de tratamento, o quadro do bebê apresenta uma evolução encorajadora. Ele foi extubado e passou a receber oxigenoterapia não invasiva. A pneumonia melhorou significativamente e o dreno está prestes a ser removido para que ele possa começar a se alimentar.
Segundo a Dra. Tram Anh, do Departamento de Neonatologia, o sucesso em salvar a vida deste recém-nascido foi alcançado graças a três fatores importantes: diagnóstico precoce, cirurgia oportuna e reanimação pós-operatória ativa. A detecção e o tratamento precoces ajudaram o bebê a superar o perigo.
Portanto, os médicos recomendam que, se um recém-nascido apresentar sinais anormais, como salivação excessiva, espuma na boca, cianose na primeira mamada, tosse, vômito logo após o nascimento, etc., os pais devem monitorar de perto e levar o bebê a um centro médico especializado para exame e intervenção oportunos.
A atresia e a estenose esofágicas são malformações congênitas perigosas, mas se diagnosticadas precocemente, operadas prontamente e com bons cuidados pós-operatórios, a criança pode se recuperar completamente e se desenvolver de forma saudável.
Fonte: https://giadinh.suckhoedoisong.vn/cuu-song-be-so-sinh-2-ngay-tuoi-mac-teo-thuc-quan-bam-sinh-172250327131713166.htm






![[Foto] Cat Ba - Paraíso da ilha verde](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F04%2F1764821844074_ndo_br_1-dcbthienduongxanh638-jpg.webp&w=3840&q=75)






































































































Comentário (0)