На восьмой день после сложной операции на сердце в больнице Тамань в Хошимине ребёнка отключили от аппарата искусственной вентиляции лёгких и начали учить есть молоко. Коарктация аорты полностью исчезла, теперь остался лишь небольшой дефект межжелудочковой перегородки размером 2 мм, который, вероятно, закроется сам по себе к 3–6 месяцам. Ребёнка выписали из больницы на неделю раньше срока.

Нгок Кхань и её муж с радостью встретили своего здорового малыша дома после его первой серьёзной операции. Фото: Больница общего профиля Тамань
Спустя 4 года после рождения своего первого ребенка г-жа Нгуен Тхи Нгок Кхань была рада получить хорошие новости о 2 полосках. Путешествие казалось бы, гладко для матери в ее 30 лет, но затем произошел инцидент, когда врач объявил, что у плода есть аномалия сердца с помощью морфологического УЗИ во втором триместре. У плода был диагностирован гипоплазия дуги аорты и тяжелая коарктация аорты. Это серьезный врожденный порок сердца, при котором дуга аорты не развивается нормально, а атрофируется. У плода, благодаря артериальному протоку, плод развивается почти нормально. Но после рождения, если артериальный проток закрывается, новорожденный может впасть в состояние острой сердечной недостаточности и кардиогенного шока. Если не обнаружить на ранней стадии, не начать тщательное наблюдение и не лечить сразу после рождения, жизнь ребенка может оказаться под угрозой.
«Когда врач сказал мне, что у моего ребёнка врождённый порок сердца, я была убита горем, не знала, что делать, не могла ни о чём думать. Но я всё ещё надеялась, что мой ребёнок лишь слегка болен. После родов я узнала, что моему ребёнку предстоит операция в течение 7 дней, и провела 5 часов на операционном столе. Мы с мужем обнялись и плакали, жалея нашего ребёнка, который был таким маленьким», — сказала Нгуен Тхи Нгок Кхань, мать пациентки.
Доктор Нгуен Ба Май Нхи, директор Центра акушерства и гинекологии в больнице общего профиля Тамань в Хошимине, отметила: «Беременной женщине очень повезло, что врождённый порок развития был обнаружен на ранней стадии. Благодаря этому у нас есть план тщательного наблюдения за ней на протяжении всей беременности. Был разработан очень подробный протокол с участием многих специалистов, включая акушерство, анестезиологию-реанимацию, педиатрию-неонатологию, кардиологию и всю систему сердечно-сосудистой хирургии... чтобы обеспечить безопасные роды и быстрое вмешательство для восстановления сердца».
21 апреля г-жа Кхань родила путём кесарева сечения почти на 39 неделе беременности. После рождения ребёнок громко кричал, губы у него были розовыми, и его немедленно перевели в отделение интенсивной терапии новорожденных для проведения респираторной поддержки, чтобы поддерживать индекс SpO2 (сатурацию крови кислородом) выше 95%, обеспечивая гемодинамику и своевременно выявляя состояния, которые могут привести к сердечной недостаточности, кардиогенному шоку и т. д. Врачи также разработали специальный режим нутритивной поддержки, чтобы обеспечить здоровье ребёнка перед первой серьёзной операцией.
Доктор наук Нгуен Минь Чи Вьен, хирург кардиоваскулярного центра больницы Тамань в городе Хошимин, сообщил, что у ребёнка стеноз дуги аорты, поэтому после закрытия артериального протока у него возник риск недостаточного кровоснабжения важных органов, таких как печень, почки, кишечник, нижние конечности и т. д. Если заболевание не будет выявлено и не будет оказано своевременной помощи, ребёнок практически наверняка не выживет. Поэтому необходимо провести операцию как можно скорее.
«Мы решили провести операцию в течение первой недели после рождения, чтобы дать возможность органам ребенка созреть, а его здоровье стабилизироваться, создав основу для безопасной операции», — сказал доктор Вьен.

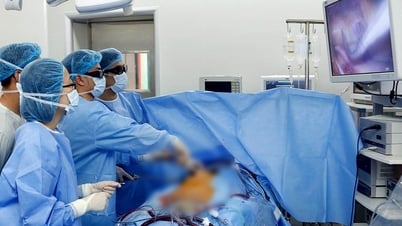
Врач установил аппарат искусственного кровообращения для операции. Фото: Больница общего профиля Тамань
Самая большая сложность заключается в том, что ребёнок слишком мал, ему всего 6 дней, и весит меньше 3 кг. Кровеносные сосуды ребёнка очень малы, что требует от врачей высочайшего уровня микрохирургических навыков. В частности, у детей младше 2 недель существует риск нарушения функции сердца, почек и лёгких, поскольку органы ещё не стабилизировались.
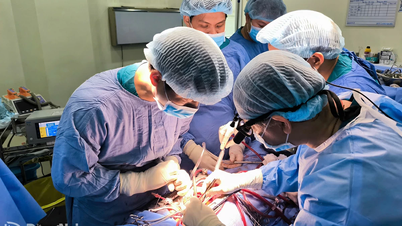
Анестезия, операция и послеоперационная реанимация были тщательно подготовлены для того, чтобы операция прошла гладко и безопасно. После 5 часов тщательного анализа врач успешно перерезал и восстановил суженный участок аорты, расширив коарктацию. Ребёнок был переведён в отделение интенсивной терапии для послеоперационного наблюдения.
В первые три дня гемодинамика ребёнка была нестабильной, что потребовало введения очень высоких доз вазопрессоров и интенсивной терапии с помощью аппарата искусственной вентиляции лёгких. На четвёртый день состояние ребёнка стабилизировалось, и дозу кардиоподдерживающих препаратов удалось постепенно снизить. В это же время восстановилась функция почек, и ребёнок начал самостоятельно выделять мочу и мочиться.
На 7-е сутки ребёнок был полностью экстубирован, вазомоторная активность значительно снизилась. На 8-е сутки ребёнок покинул отделение интенсивной терапии и был переведён в отделение патологии новорожденных.
17 мая, через 20 дней после первой операции на сердце, ребенок начал дышать самостоятельно, хорошо сосал грудь и был выписан из больницы.
Доктор наук Ван Тхи Тху Хыонг из Кардиологического центра больницы Тамань в городе Хошимин сообщила: «Реанимационные мероприятия после операции на сердце и без того сложны, а теперь, когда пациенту всего несколько дней от роду, они становятся ещё сложнее. Поэтому мы должны быть очень осторожны и тщательны. Повреждение хотя бы одного органа ребёнка повлияет на весь организм и его жизненно важные функции. Мы должны очень тщательно рассчитывать концентрацию лекарств, количество жидкости, потребляемой ребёнком, одновременно следя за состоянием кровеносных сосудов, температурой, SpO2 и т.д., чтобы не допустить ошибок» .
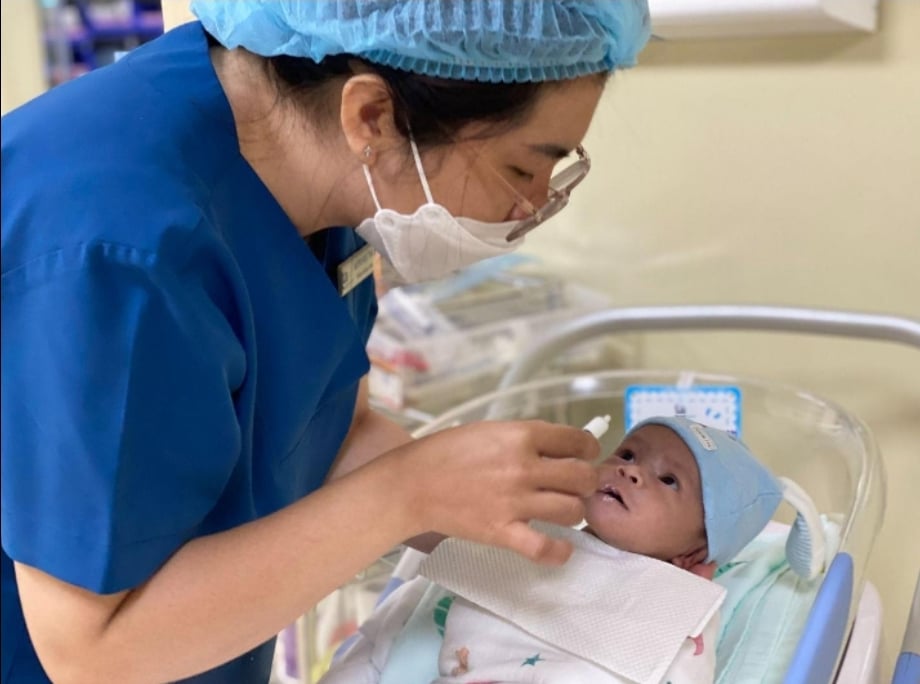
Ребёнок находился под наблюдением в неонатальном центре и хорошо набирал вес (к моменту выписки весил почти 3,2 кг). Фото: Больница общего профиля Тамань.
Мастер, доктор Нгуен Минь Чи Вьен, сказал, что успех операции был обусловлен многими факторами. Во-первых, в больнице общего профиля Тамань имеется полный спектр специалистов. Междисциплинарное сотрудничество было очень плодотворным в духе взаимной поддержки для достижения наилучших результатов для пациента. Во-вторых, больница оснащена самым современным оборудованием: от диагностического оборудования, такого как МРТ, МСКТ, УЗИ..., хирургического оборудования до анестезиологического и реанимационного оборудования, такого как аппараты ИВЛ, аппараты искусственной вентиляции легких... Наконец, высокий уровень профессионализма медицинской команды позволил тщательно контролировать состояние ребенка с момента нахождения в утробе матери, после рождения, во время операции, в послеоперационный период и в дальнейшем.
Чт Ха
Источник







![[Фото] Оргкомитет Осенней ярмарки 2025 года проверяет ход организации](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760918203241_nam-5371-jpg.webp)

































































































Комментарий (0)