
“เตรียมอุปกรณ์ เครื่องป้องกัน และเริ่มลงมือทำงานได้เลย” ดร. ฟาม วัน ฟุก รองผู้อำนวยการหน่วยดูแลผู้ป่วยหนัก โรงพยาบาลโรคเขตร้อนแห่งชาติ กล่าว เมื่อเขาพูดจบ ทีมงานทั้งหมดก็เคลื่อนไหวอย่างขะมักเขม้นไปทั่วหน่วยดูแลผู้ป่วยหนัก และเริ่มทำการส่องกล้องหลอดลมฉุกเฉินทันที
หญิงวัย 40 ปีนอนนิ่ง ร่างกายผอมแห้งลงอย่างมากหลังจากนอนรักษาตัวในโรงพยาบาลมาหลายเดือน เธอเข้ารับการผ่าตัดเปลี่ยนส่วนโค้งของหลอดเลือดแดงใหญ่ที่โรงพยาบาลกลาง และถูกส่งตัวไปยังโรงพยาบาลประจำจังหวัดเพื่อเฝ้าติดตามอาการ
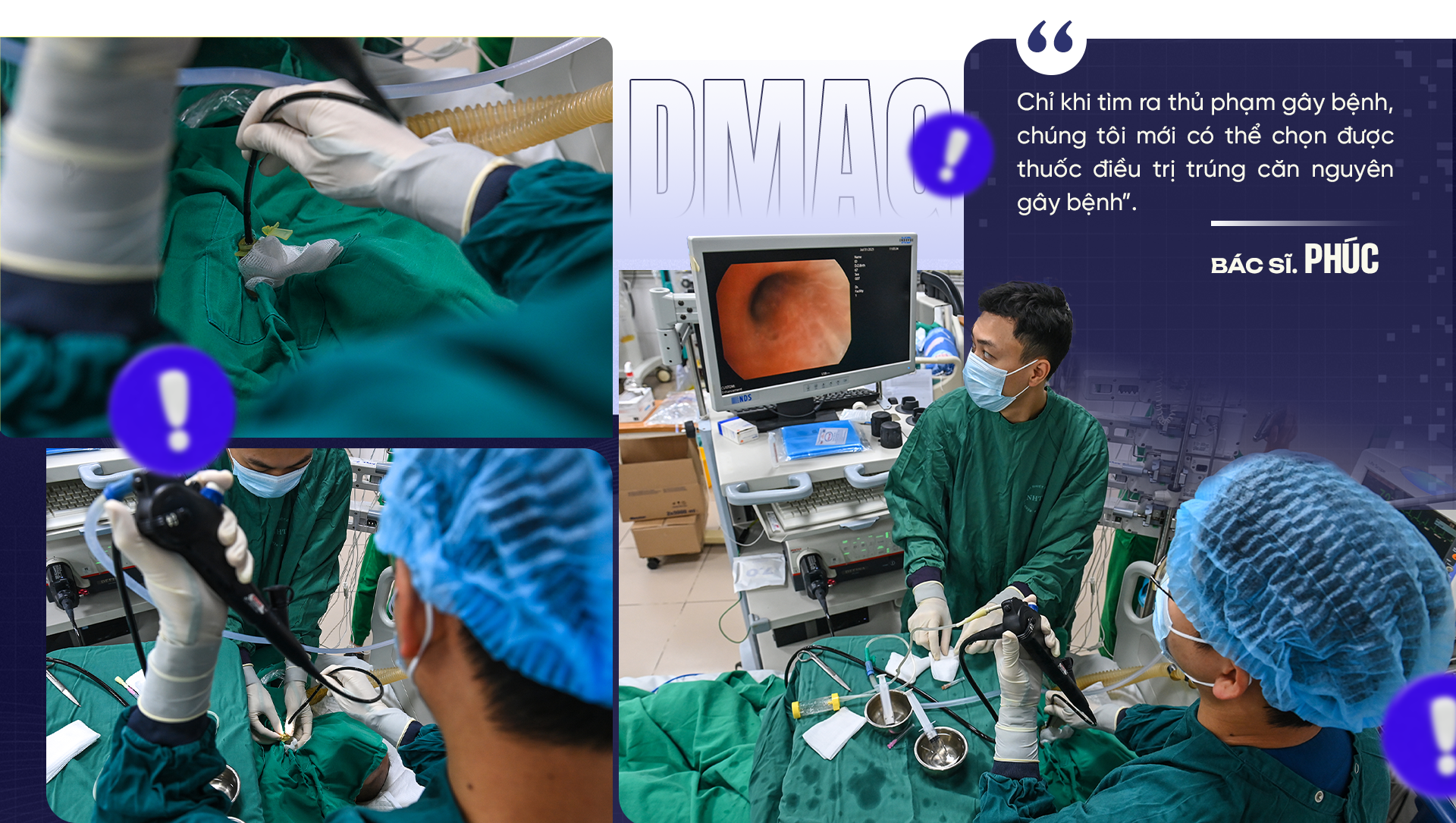
อย่างไรก็ตาม การนอนโรงพยาบาลเป็นเวลานานทำให้แบคทีเรีย "เข้ายึดครอง" ร่างกายของเธอเหมือนศัตรูที่มองไม่เห็น
ที่โรงพยาบาลประจำจังหวัด ผู้ป่วยได้รับการวินิจฉัยว่าติดเชื้อ แบคทีเรีย Pseudomonas aeruginosa ที่ดื้อต่อยาหลาย ชนิด
แบคทีเรียชนิดนี้ดื้อต่อยาปฏิชีวนะทั่วไปส่วนใหญ่ หลังจากรักษาไปหนึ่งเดือน อาการของผู้ป่วยก็ไม่ดีขึ้น ไข้สูงยังคงอยู่ การหายใจเร็วขึ้นเรื่อยๆ และในที่สุดก็เกิดภาวะช็อกจากการติดเชื้อในกระแสเลือดและต้องถูกส่งตัวไปรักษาที่โรงพยาบาลโรคเขตร้อนแห่งชาติ
กล้องเอนโดสโคปเลื่อนเข้าไปลึกในทางเดินหายใจ เผยให้เห็นเยื่อเมือกสีแดงสดที่บวมเป่งปรากฏบนหน้าจอ
ดร.ฟุก อธิบายว่า "เป้าหมายสำคัญคือการเก็บตัวอย่างที่ลึกที่สุดเท่าที่จะเป็นไปได้ ณ ตำแหน่งที่ติดเชื้ออย่างแม่นยำ เพื่อหาสาเหตุ เมื่อเราพบตัวการที่ก่อให้เกิดโรคแล้วเท่านั้น เราจึงจะสามารถเลือกวิธีการรักษาที่ตรงจุดได้"

สำหรับผู้ป่วยที่ต้องพึ่งเครื่องช่วยหายใจ ความเสี่ยงต่อการติดเชื้อนั้นมีอยู่เสมอ เชื้อแบคทีเรีย Pseudomonas aeruginosa, Staphylococcus aureus ที่ดื้อต่อเมธิซิลลิน (MRSA), Klebsiella pneumoniae และ Acinetobacter baumannii เป็นชื่อที่คุ้นเคยแต่ก็สร้างความกังวลใจให้กับแพทย์ผู้ดูแลผู้ป่วยหนักเช่นกัน
เชื้อเหล่านี้ไม่เพียงแต่ซ่อนตัวอยู่ในระบบทางเดินหายใจเท่านั้น แต่ยังสามารถบุกรุกเข้าสู่กระแสเลือด สมองและเยื่อหุ้มสมอง ระบบทางเดินปัสสาวะ และระบบทางเดินอาหาร ทำให้ผู้ป่วยเกิดภาวะอวัยวะล้มเหลวหลายระบบอย่างรวดเร็ว
ในกรณีเช่นนี้ การตรวจทางจุลชีววิทยาและการทดสอบความไวต่อยาปฏิชีวนะเปรียบเสมือน "แสงสปอตไลท์" ที่ช่วยระบุว่ามีแบคทีเรียชนิดใด ยาปฏิชีวนะชนิดใดที่แบคทีเรียเหล่านั้นดื้อยาหรือไวต่อยา และแม้กระทั่งว่าแบคทีเรียเหล่านั้นมียีนดื้อยาหรือไม่
สิ่งนี้สำคัญอย่างยิ่งสำหรับแพทย์ในการวางแผนการรักษาที่แม่นยำ แทนที่จะลองผิดลองถูกไปเรื่อยๆ
ผู้ป่วยวัย 40 ปีรายนี้เป็นเพียงหนึ่งในหลายสิบกรณีของการติดเชื้อแบคทีเรียที่ถูกเก็บตัวอย่างตรวจทุกวัน ยังมีหญิงชราอายุมากกว่า 80 ปีที่ป่วยเป็นปอดอักเสบซ้ำซากจากการติดเชื้อในโรงพยาบาล และชายหนุ่มสุขภาพแข็งแรงที่ล้มลงอย่างกะทันหันจากโรคไข้สมองอักเสบร่วมกับการติดเชื้อ
สิ่งที่เป็นจุดร่วมกันคือ พวกเขาต้องการคำตอบ: อะไรคือสาเหตุที่แท้จริง? และยาชนิดใดบ้างที่ยังคงมีประสิทธิภาพในการช่วยชีวิตพวกเขา?
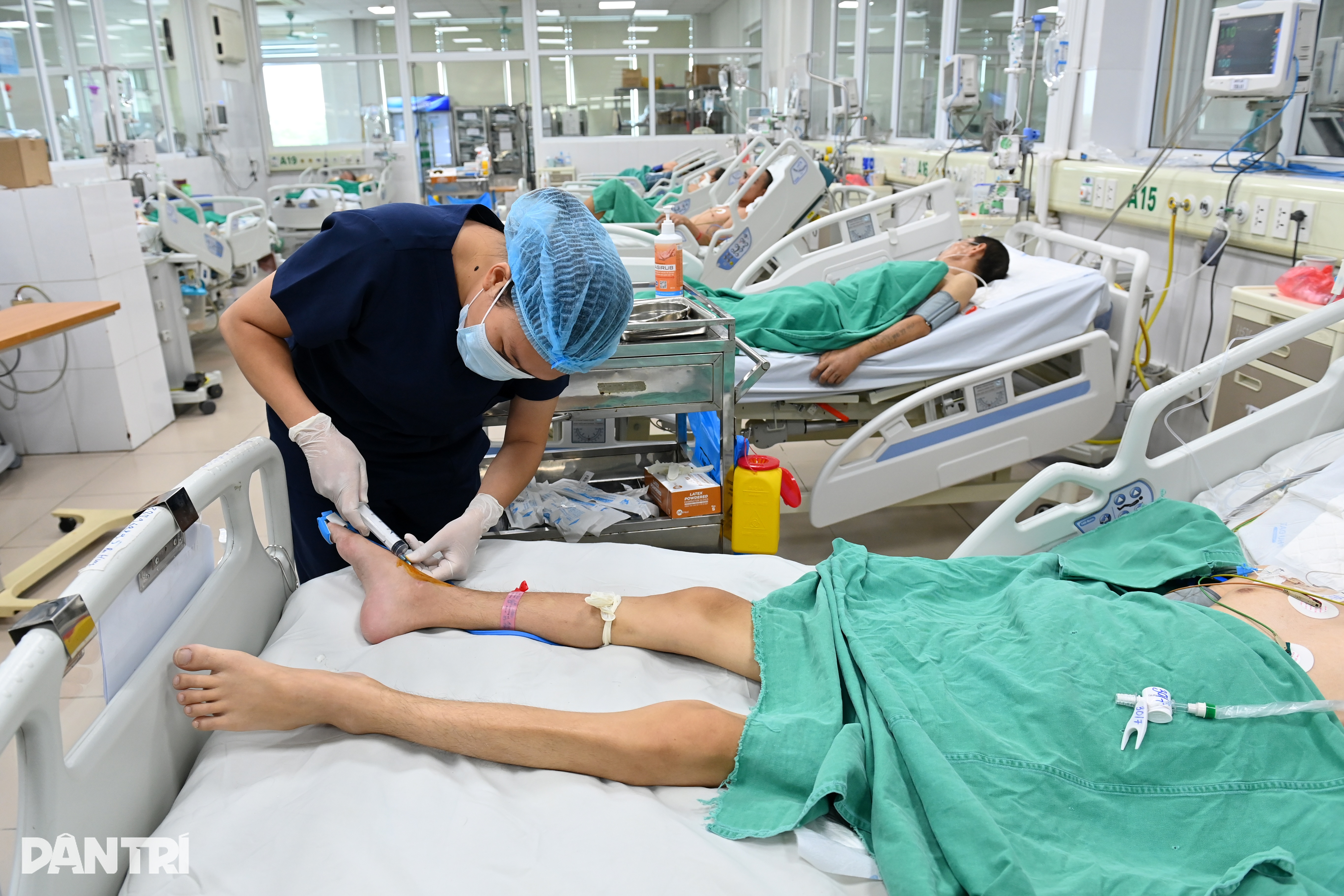

แผนกจุลชีววิทยาและชีววิทยาโมเลกุล ซึ่งเป็นจุดหมายปลายทางสำหรับตัวอย่างที่ต้องการวิเคราะห์ มีอุปกรณ์ที่ทันสมัยและเจ้าหน้าที่ที่ปฏิบัติงานอย่างขยันขันแข็ง สามารถรับตัวอย่างได้ตลอด 24 ชั่วโมง ถือเป็น "ศูนย์ติดตาม" เชื้อโรค

ตัวอย่างแต่ละชิ้นจากแผนกคลินิกถือเป็น "เบาะแส" ที่มีค่า เมื่อได้รับแล้ว เจ้าหน้าที่เทคนิคจะสแกนรหัสเพื่อแสดงข้อมูลผู้ป่วย เพื่อให้แน่ใจว่าตัวอย่างจะไม่ถูกระบุผิด ข้อมูลจะถูกอัปเดตเข้าสู่ระบบทันที ทำให้เชื่อมต่อกับโรงพยาบาลทั้งหมดได้
ในกล่องขนส่งตัวอย่าง ตัวอย่างเลือดและเสมหะของผู้ป่วยเพิ่งมาถึง พยาบาลเลอ ถิ ถุย ดุง รีบส่งต่อให้เพื่อนร่วมงานในห้องปฏิบัติการจุลชีววิทยา ตัวอย่างเลือดถูกนำไปเพาะเลี้ยงเพื่อเพิ่มการเจริญเติบโตของแบคทีเรียในอาหารเลี้ยงเชื้อชนิดพิเศษ ในขณะที่ตัวอย่างเสมหะต้องผ่านกระบวนการเพื่อกำจัดสิ่งเจือปนก่อนนำไปเพาะเลี้ยง

เลอ ถิ ฮวา ฮง ช่างเทคนิคผู้มีประสบการณ์หลายปีกล่าวว่า "สิ่งสำคัญที่สุดคือการเลือกสภาพแวดล้อมที่เหมาะสม เพาะเลี้ยงจุลินทรีย์โดยใช้เทคนิคที่ถูกต้อง และป้องกันไม่ให้ตัวอย่างปนเปื้อนด้วยจุลินทรีย์เพิ่มเติมจากภายนอกอย่างเด็ดขาด"
กระบวนการนี้ดำเนินการในอุปกรณ์ที่ได้มาตรฐานความปลอดภัยทางชีวภาพ โดยแต่ละขั้นตอนของการเพาะเชื้อตัวอย่าง (ซึ่งอาจมีเชื้อโรค) ลงบนจานเพาะเชื้อที่มีสารอาหารเฉพาะ จะดำเนินการอย่างแม่นยำ ห่วงสำหรับเพาะเชื้อเป็นแบบใช้แล้วทิ้งและผ่านการฆ่าเชื้อด้วยรังสีแกมมาก่อนนำไปสัมผัสกับตัวอย่าง
จากนั้นจะนำจานเพาะเชื้อแบคทีเรียไปวางไว้ในตู้อบ ซึ่งจะควบคุมอุณหภูมิและความชื้นที่เหมาะสมสำหรับการเจริญเติบโตของแบคทีเรีย กระบวนการนี้ใช้เวลา 24 ถึง 72 ชั่วโมง หรือนานกว่านั้น ขึ้นอยู่กับการเจริญเติบโตของจุลินทรีย์แต่ละชนิด

หลังจากระยะเวลาฟักตัว โคโลนีขนาดเล็กจะเริ่มปรากฏขึ้นบนจานวุ้น ซึ่งเป็นร่องรอยของแบคทีเรีย
ช่างเทคนิคฮงและเพื่อนร่วมงานของเธอคัดเลือกกลุ่มแบคทีเรียที่ต้องสงสัย ปรับความขุ่นให้ได้มาตรฐาน จากนั้นจึงป้อนข้อมูลลงในแผ่นทดสอบการระบุชนิดและความไวต่อยาปฏิชีวนะ ก่อนที่จะส่งต่อไปยังระบบอัตโนมัติขนาดกะทัดรัด Vitek 2
เครื่องนี้จะระบุแบคทีเรียโดยอาศัยปฏิกิริยาทางชีวเคมี และทำการทดสอบความไวต่อยาปฏิชีวนะไปพร้อมกัน ซึ่งเกี่ยวข้องกับการ "ทดสอบ" แบคทีเรียกับยาปฏิชีวนะหลายชนิดเพื่อตรวจสอบว่ายาชนิดใดยังคงมีประสิทธิภาพและยาชนิดใดดื้อยาแล้ว
ดร. แวน ดินห์ ตรัง หัวหน้าภาควิชาจุลชีววิทยาและชีววิทยาโมเลกุล กล่าวว่า "ผลการวิจัยจะแสดงค่าความเข้มข้นต่ำสุดที่ยับยั้งการเจริญเติบโตของแบคทีเรีย (MIC) ซึ่งจะช่วยจำแนกแบคทีเรียว่าเป็นไวต่อยาปฏิชีวนะชนิดใด ปานกลาง หรือดื้อต่อยาปฏิชีวนะแต่ละชนิด"
อย่างไรก็ตาม เครื่องมือดังกล่าวอาจไม่มียาปฏิชีวนะเพียงพอสำหรับการทดสอบเสมอไป
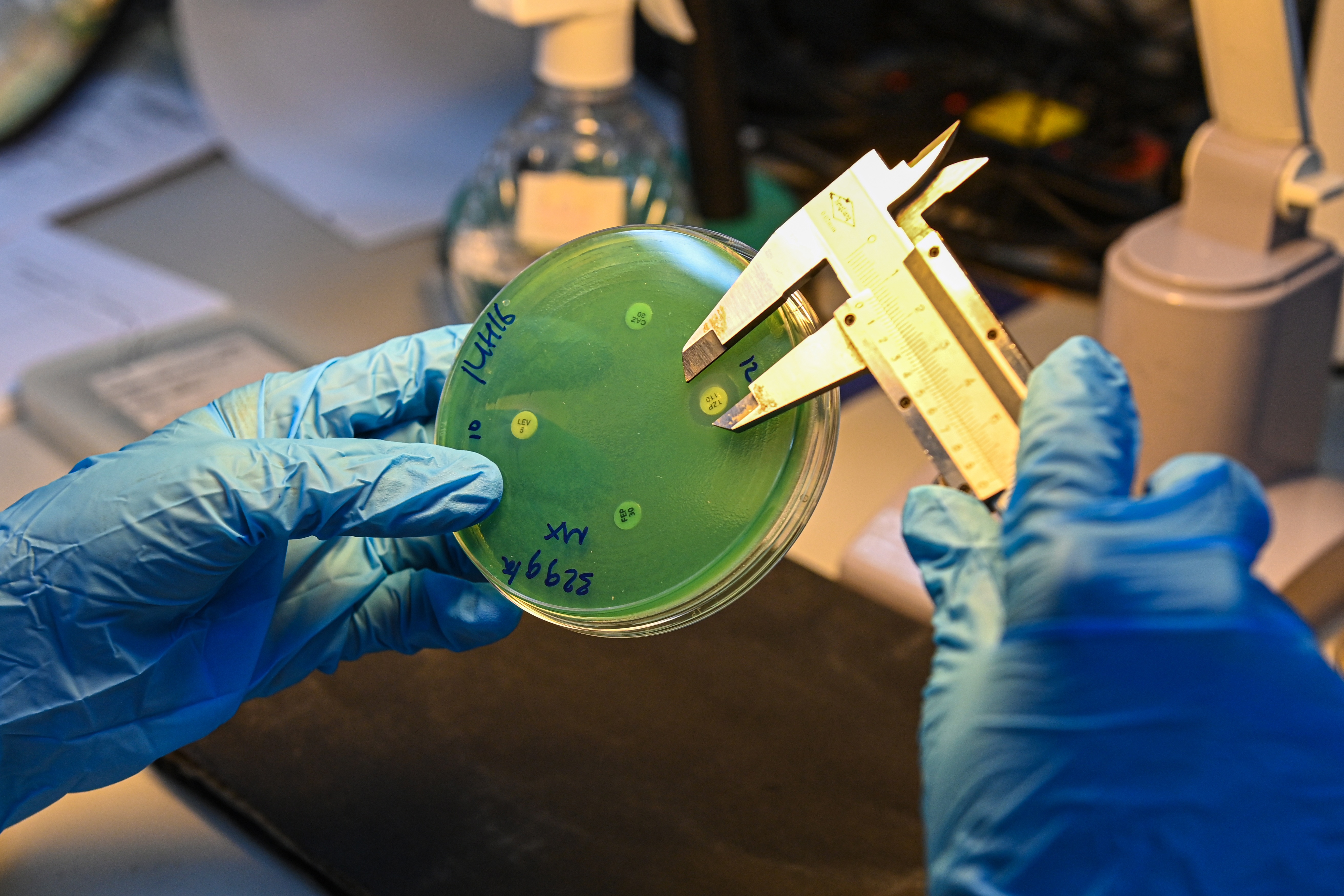
ตามที่ ดร.ตรัง กล่าว สำหรับเชื้อแบคทีเรียสายพันธุ์หายากหรือผิดปกติที่แสดงความต้านทาน ช่างเทคนิคต้องกลับไปใช้วิธีดั้งเดิม คือ การใช้แผ่นกระดาษที่แช่ยาปฏิชีวนะในความเข้มข้นที่กำหนด เพื่อกระจายยาปฏิชีวนะลงในจานเพาะเชื้อ
ในจานเพาะเชื้อ จะวางกระดาษที่ชุบด้วยยาปฏิชีวนะแต่ละชิ้นลงบนพื้นผิวของวุ้นที่เพาะเชื้อแบคทีเรียไว้ แล้ววัดเส้นผ่านศูนย์กลางของบริเวณยับยั้งการเจริญเติบโตของแบคทีเรีย เพื่อตรวจสอบระดับความไวหรือความต้านทานต่อยาปฏิชีวนะของแบคทีเรีย
อีกหนึ่งเครื่องมือที่มีประโยชน์คือเครื่อง MALDI-TOF เทคโนโลยีนี้ใช้สเปกตรัมโปรตีนที่เป็นลักษณะเฉพาะของแบคทีเรีย และสามารถให้ผลลัพธ์ได้ภายในเวลาเพียงไม่กี่นาทีต่อตัวอย่าง

"ถาดระบุตัวอย่างแต่ละถาดสามารถบรรจุตัวอย่างได้มากถึง 96 ตัวอย่าง ทำให้เราสามารถประมวลผลตัวอย่างได้หลายสิบตัวอย่างในครั้งเดียว ซึ่งช่วยลดเวลารอของผู้ป่วยได้อย่างมาก" ดร. ฟาม ถิ ดุง จากภาควิชาจุลชีววิทยาและชีววิทยาโมเลกุลกล่าวอธิบาย

แม้หลังจากนำตัวอย่างไปเพาะเลี้ยงและระบุจุลินทรีย์แล้ว งานของเจ้าหน้าที่แผนกจุลชีววิทยาก็ยังไม่จบลงเพียงแค่นั้น นี่คือขั้นตอนสำคัญ: การอ่านและวิเคราะห์ผลการทดสอบความไวต่อยาปฏิชีวนะ
ที่โต๊ะทำงานของเธอ ดร.ฟาม ถิ ดุง จ้องมองหน้าจอที่แสดงผลลัพธ์จากระบบไวเทคอย่างตั้งใจ ตารางข้อมูลเต็มไปด้วยสัญลักษณ์มากมาย และดัชนี MIC (ความเข้มข้นต่ำสุดที่ยับยั้งการเจริญเติบโตของเชื้อ) ปรากฏอยู่ข้างชื่อของยาปฏิชีวนะแต่ละชนิด
สำหรับแบคทีเรียแต่ละชนิด ระบบจะแนะนำระดับความไวต่อยา ความต้านทานระดับปานกลาง หรือความต้านทานต่อยาโดยอัตโนมัติ อย่างไรก็ตาม ก่อนที่จะส่งผลลัพธ์ไปยังแพทย์ผู้รักษา ผลลัพธ์ทั้งหมดจะต้องได้รับการยืนยันจากเจ้าหน้าที่ห้องปฏิบัติการจุลชีววิทยา ซึ่งจะทำการตรวจสอบ ยืนยันความถูกต้อง และอนุมัติอีกครั้ง
ดร.ดุงกล่าวว่า "เครื่องมือนี้ให้ข้อมูลดิบเท่านั้น หน้าที่ของเราคือการวิเคราะห์ว่าผลลัพธ์นั้นสมเหตุสมผลและสอดคล้องกับลักษณะของแบคทีเรียชนิดนี้หรือไม่ หากเราพบสิ่งผิดปกติใด ๆ เราต้องทำการทดสอบเพิ่มเติมโดยใช้วิธีการอื่น"

บางครั้ง แบคทีเรียบางสายพันธุ์อาจดื้อต่อยาปฏิชีวนะส่วนใหญ่ ในกรณีเช่นนี้ เจ้าหน้าที่เทคนิคจะต้องทำการทดสอบทางพันธุกรรมเพิ่มเติมเพื่อตรวจสอบว่าแบคทีเรียมียีนดื้อยาชนิดใดบ้าง
แพทย์จะสามารถเลือกยาที่เหมาะสมเพื่อฆ่าหรือต่อต้านแบคทีเรียได้ก็ต่อเมื่อทราบ "อาวุธ" เฉพาะที่แบคทีเรียแต่ละชนิดมีเท่านั้น
ในช่วงที่การระบาดของโควิด-19 รุนแรงที่สุด ปริมาณงานที่ "ศูนย์ติดตามผู้สัมผัส" แห่งนี้เพิ่มขึ้นหลายเท่าตัว
“มีหลายวันที่เราแทบจะกินและนอนอยู่ในห้องแล็บเลย โทรศัพท์จะดังขึ้นพร้อมกับเคสใหม่ และทุกคนก็จะรีบไปประจำที่ ทำงานกันทั้งคืนเพื่อให้ได้ผลลัพธ์โดยเร็วที่สุด” ดร.ดุงเล่า
เมื่อได้ผลการตรวจขั้นสุดท้ายแล้ว แพทย์หญิงจะจัดทำรายงานโดยละเอียด ระบุชนิดของแบคทีเรียและความไวต่อยาปฏิชีวนะแต่ละชนิดอย่างชัดเจน “ฉันมักจะวิเคราะห์ผลลัพธ์โดยใช้ระบบยาปฏิชีวนะแบบแบ่งระดับ โดยระบุกลุ่มยาที่มีความสำคัญและกลุ่มยาสำรอง เพื่อให้แพทย์มีพื้นฐานในการเลือกตัวเลือกที่เหมาะสมที่สุด” ดร.ดุงอธิบาย
ถึงแม้ใบผลตรวจจะมีข้อความเพียงไม่กี่บรรทัด แต่เบื้องหลังนั้นคือการทำงานอย่างพิถีพิถันและเป็นมืออาชีพเป็นเวลาหลายชั่วโมง ซึ่งสามารถชี้ชะตาได้ว่าชีวิตของผู้ป่วยจะรอดหรือไม่
"เราเข้าใจว่าผลลัพธ์ทุกอย่างที่เรานำเสนอไม่ใช่แค่ข้อมูลทางวิทยาศาสตร์ แต่ยังเป็นแสงแห่งความหวังสำหรับผู้ป่วยด้วย" ดร.ดุงกล่าว โดยสายตายังคงจ้องมองไปที่วงกลมการแพร่กระจายของยาปฏิชีวนะบนจานเพาะเชื้อ


หนึ่งสัปดาห์หลังจากได้รับผลการทดสอบความไวต่อยาปฏิชีวนะจากแผนกจุลชีววิทยาและชีววิทยาโมเลกุล หญิงวัย 40 ปีก็สามารถลุกขึ้นนั่งได้ด้วยตัวเองเป็นครั้งแรก เธอยิ้มและกล่าวขอบคุณแพทย์ พร้อมกล่าวว่า "ฉันคิดว่าฉันไม่มีโอกาสแล้ว"
การฟื้นตัวเริ่มขึ้นจากการส่งผลการทดสอบความไวต่อยาปฏิชีวนะไปยังหน่วยดูแลผู้ป่วยหนัก จากเอกสารข้อมูลโดยละเอียดเกี่ยวกับชนิดของแบคทีเรียและความไว/ความต้านทานต่อยาแต่ละชนิด แพทย์ผู้ทำการรักษาจึงสามารถวางแผนการรักษาที่ตรงเป้าหมายได้
เชื้อแบคทีเรีย Pseudomonas aeruginosa ที่ดื้อยาอย่างรุนแรง ซึ่งก่อนหน้านี้ทำให้ผู้ป่วยเกิดภาวะช็อกและมีไข้สูงต่อเนื่อง ในที่สุดก็สามารถควบคุมได้แล้ว ตัวชี้วัดทางระบบหายใจเริ่มคงที่ และไข้ก็ค่อยๆ ลดลง
ในวันที่เธอออกจากโรงพยาบาล ครอบครัวทั้งหมดต่างกอดกันที่ประตูโรงพยาบาล การได้กลับมาพบกันอย่างมีความสุขครั้งนี้เกิดขึ้นได้ด้วยการสนับสนุนอย่างเงียบๆ แต่สำคัญยิ่งของ "นักล่าแบคทีเรีย" พวกเขาไม่ได้อยู่ข้างเตียงผู้ป่วย ไม่ได้ถือหูฟังทางการแพทย์หรือเข็ม แต่ผลการตรวจทุกอย่างที่พวกเขานำมานั้นมีบทบาทสำคัญในการให้โอกาสผู้ป่วยได้มีชีวิตรอด
ที่มา: https://dantri.com.vn/suc-khoe/ven-man-nghe-la-cua-nhung-tho-san-vi-khuan-20251014160424246.htm




![[ภาพ] นาย Tran Cam Tu สมาชิกคณะกรรมการประจำพรรคกลาง ปฏิบัติงานร่วมกับคณะกรรมการตรวจสอบกลาง](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/28/1779969579668_ndo_br_bnd-2495-jpg.webp)












































































































การแสดงความคิดเห็น (0)