Los médicos del Hospital Tu Du y del Hospital Cho Ray realizaron siete cardioversiones eléctricas antes y después de una cesárea, salvando las vidas de la madre y el hijo de la paciente D.T.T. (36 años, residente en Thuan An, Binh Duong ), que sufría de fibrilación auricular grave.
El 10 de marzo, el Dr. Tao Tuan Kiet, jefe del Departamento de Anestesia y Reanimación del Hospital Tu Du, anunció que los equipos de los dos hospitales habían realizado con éxito una cesárea en una paciente con afecciones cardíacas complejas que incluían fibrilación auricular, aleteo auricular, insuficiencia cardíaca y miocardiopatía perinatal, sin descartar la posibilidad de taquicardia supraventricular paroxística, lo que resultó en el nacimiento de una niña sana que pesó 2.600 g.
El historial médico reveló que la Sra. T. había dado a luz por vía vaginal en 2019; en esta ocasión, concibió de forma natural y acudió a varias revisiones prenatales programadas en una clínica local. Durante el primer trimestre, la prueba de prenatal no invasiva (NIPT) mostró un alto riesgo, seguida de una amniocentesis, que arrojó resultados cromosómicos normales. A las 32 y casi 36 semanas de embarazo, la Sra. T. acudió a revisiones prenatales de rutina con un pulso de 177 a 179 latidos por minuto. No experimentó dificultad para respirar ni fatiga; solo tras una observación minuciosa notó unas ligeras palpitaciones. El obstetra recomendó que la Sra. T. consultara con un cardiólogo en un hospital terciario.
En la mañana del 3 de marzo, en el Hospital Cho Ray, los médicos detectaron que la Sra. T. presentaba taquicardia supraventricular, insuficiencia mitral (3/4), derrame pericárdico, insuficiencia ventricular izquierda, además de fibrilación auricular, aleteo y miocardiopatía periparto. Le administraron medicamentos de apoyo cardíaco para estabilizar su frecuencia cardíaca y le recomendaron ingresar al Hospital Tu Du para interrumpir el embarazo.
Tras una consulta entre el anestesiólogo del Hospital Tu Du y el especialista en arritmias del Hospital Cho Ray, la Sra. T. recibió una inyección intravenosa rápida para detener la taquicardia, pero después de 10 minutos, no surtió efecto. El electrocardiograma durante la inyección mostró un bloqueo auriculoventricular transitorio y una ligera caída de la presión arterial. Por lo tanto, los médicos decidieron realizar una cardioversión eléctrica.
Terapia de choque eléctrico antes y después de la cesárea.
Inmediatamente, el desfibrilador y los medicamentos de apoyo necesarios estuvieron listos. Tras inyectar la anestesia, el equipo realizó la desfibrilación con un desfibrilador monofásico y una energía de 100 J. Tras 10 minutos, la situación no mejoró, por lo que los médicos decidieron realizar una segunda desfibrilación con una energía mayor, de 150 J. Tras 10 minutos de estrecha monitorización, el pulso se mantuvo en 184 latidos/min y la presión arterial en 110/84 mmHg. Los médicos se pusieron rápidamente de acuerdo y decidieron realizar una tercera desfibrilación con una energía aún mayor, de 200 J.
Tras cada ciclo de 10 minutos, los médicos intercambiaban miradas tensas mientras el monitor cardíaco no mostraba cambios. Decidieron intentar una cuarta descarga eléctrica de 300 J, que seguía siendo ineficaz, y finalmente, una quinta descarga con la energía máxima de la máquina, 360 J, que tampoco dio resultados.
Debido a la condición crítica de la Sra. T. y la falta de respuesta al tratamiento, se realizó una consulta más amplia con médicos del Hospital Cho Ray para coordinar una cesárea de emergencia.
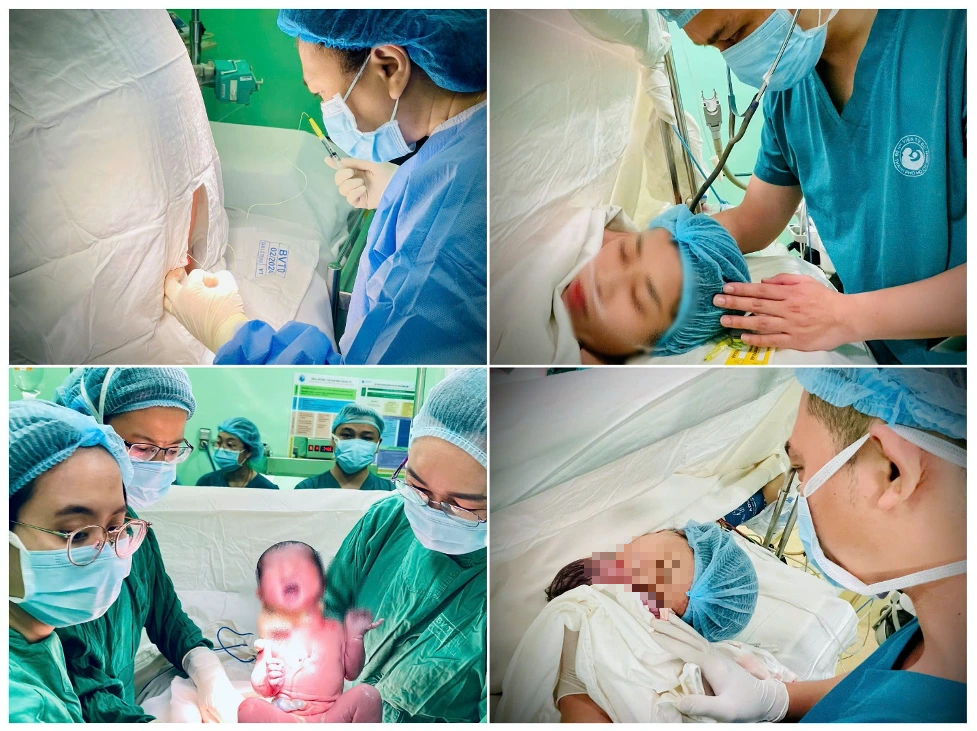
La Sra. T. recibió anestesia epidural y se sometió a una cesárea exitosa.
Ante una afección cardíaca compleja como la de la Sra. T., elegir el método más adecuado para una cesárea fue extremadamente difícil. Si se optaba por anestesia general, la recuperación tras la cirugía sería muy complicada, mientras que si se optaba por anestesia regional, sería difícil controlar adecuadamente la respiración y la circulación. Tras una cuidadosa consideración, los médicos decidieron proceder con anestesia epidural para la cesárea, explicó el Dr. Kiet.
La cirugía comenzó a las 6 p. m. del 3 de marzo y, tras 10 minutos, nació una niña sana de 2600 g, con llanto fuerte y piel y mucosas sonrosadas. Antes y durante la cirugía, los médicos tuvieron que administrar diversos medicamentos para controlar la arritmia y la insuficiencia cardíaca. Finalmente, la cirugía concluyó sin problemas después de una hora.
Tras ser trasladada a la unidad de cuidados intensivos, su pulso seguía acelerado, por lo que los médicos decidieron aplicarle una sexta descarga eléctrica. Sin embargo, tras 10 minutos, seguía sin observarse mejoría. Armándose de valor, los médicos decidieron aplicarle una séptima descarga eléctrica con una energía de 200 J. Tras 10 minutos, su pulso descendió a 160 latidos por minuto. Aunque este no era el resultado deseado, los médicos decidieron suspender la descarga eléctrica y continuar el tratamiento para controlar su pulso con medicación.
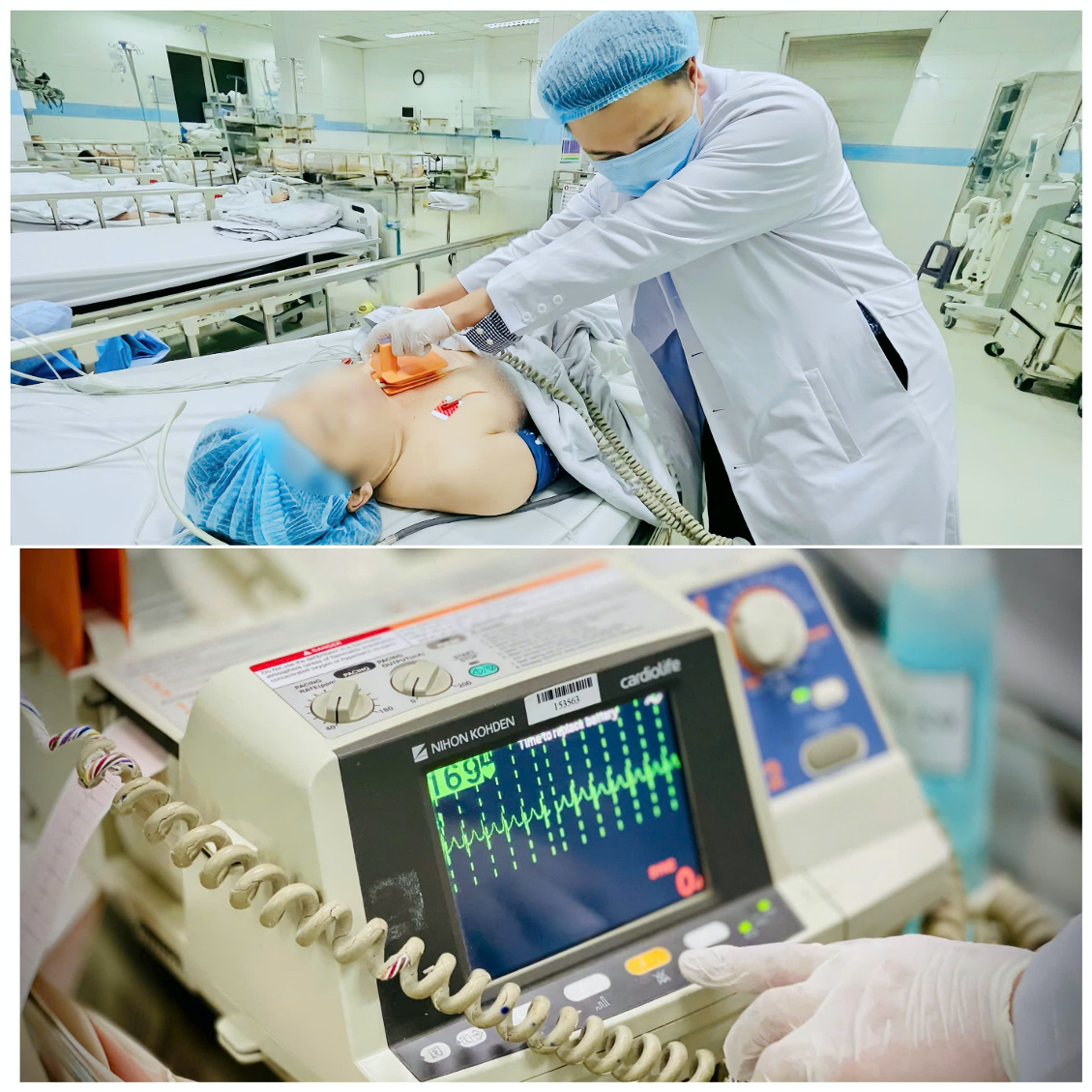
Los médicos de la unidad de cuidados intensivos le aplicaron al paciente desfibrilación.
La ablación por radiofrecuencia del corazón se utiliza para tratar enfermedades cardíacas en las madres.
Un día después de la cirugía, el estado general de la paciente mejoró, la herida quirúrgica estaba seca y había poco dolor. Su pulso disminuyó gradualmente a 120-130 latidos por minuto, se sentía mucho mejor, podía comer y beber, y su obstetricia era estable. Por lo tanto, los médicos decidieron transferir a la Sra. T. al Departamento de Arritmias del Hospital Cho Ray para continuar el tratamiento con ablación por radiofrecuencia. Para localizar el foco de la arritmia, los médicos realizarán imágenes anatómicas y electrocardiográficas en 3D de las cavidades cardíacas, identificando con precisión el foco de la arritmia desde la pared anterior de la aurícula izquierda, donde desemboca la vena pulmonar superior izquierda. Desde allí, los médicos ablacionarán la arritmia mediante ondas de radiofrecuencia, creando cicatrices que cortan la vía de conducción.
Tras la cirugía, la salud de la Sra. T. se estabilizó y su frecuencia cardíaca volvió a la normalidad, entre 80 y 90 latidos por minuto. Los médicos se mostraron muy satisfechos de haber restablecido su frecuencia cardíaca a un rango fisiológico normal, similar al de muchas personas. Tras 24 a 48 horas de estabilización postoperatoria, la Sra. T. será trasladada de nuevo al Hospital Tu Du para recibir seguimiento postoperatorio durante uno o dos días y se espera que reciba el alta junto con su bebé próximamente.
[anuncio_2]
Fuente: https://thanhnien.vn/soc-dien-7-lan-cuu-san-phu-mac-benh-tim-duoc-me-tron-con-vuong-185250310094919679.htm





































![[Vídeo] La artesanía de hacer pinturas populares de Dong Ho ha sido inscrita por la UNESCO en la Lista de Artesanías que Necesitan Salvaguardia Urgente.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/10/1765350246533_tranh-dong-ho-734-jpg.webp)


































































Kommentar (0)