Rak tarczycy staje się coraz częstszy, zwłaszcza u kobiet. Guzki tarczycy wykryte za pomocą USG szyi nie są już rzadkością, ale w obliczu sprzecznych informacji wiele osób albo zbyt mocno się boi i spieszy z operacją, albo ignoruje oznaki nowotworu złośliwego.
Podczas seminarium internetowego „Chirurgia tarczycy: Czego lekarze chcą, abyś właściwie zrozumiał” zorganizowanego przez gazetę Dan Tri , mgr inż. dr Nguyen Xuan Quang, ordynator Oddziału Otolaryngologii i Chirurgii Głowy i Szyi Szpitala Ogólnego Hong Ngoc Phuc Truong Minh, podzielił się kluczowymi informacjami, które pomogą pacjentom uświadomić sobie swoją chorobę.
Zakażenie wirusem brodawczaka ludzkiego jest bardzo powszechne, dlatego nie panikuj i nie lekceważ go.
Według dr Nguyen Xuan Quang, pojawienie się nieprawidłowego guzka lub masy w tarczycy jest niezwykle powszechne.
Szacuje się, że u 60–70, a nawet 80% populacji, zwłaszcza u kobiet, podczas badania USG zostanie wykryty co najmniej jeden guzek tarczycy. Ta wiadomość może być szokująca, ale dobrą wiadomością jest to, że większość tych guzków ma charakter łagodny i nie wymaga interwencji, a jedynie regularnego monitorowania.
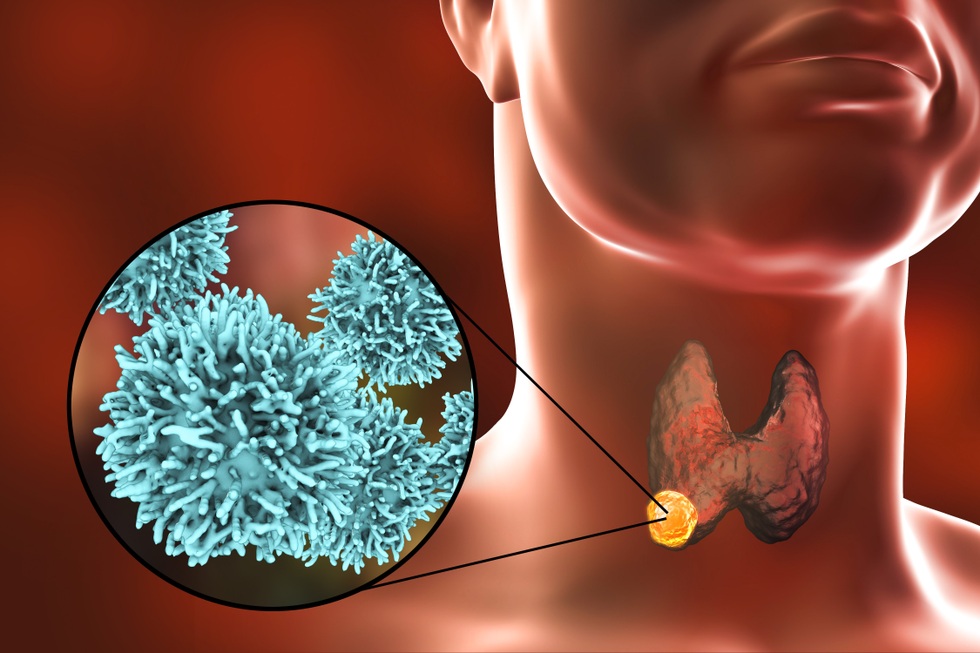
Szacuje się, że u 60–70, a nawet 80% populacji zostanie wykryty co najmniej jeden guzek tarczycy podczas badania USG, zwłaszcza u kobiet (zdjęcie: Getty).
Według lekarza, kluczowa jest postawa pacjenta po otrzymaniu wyników USG wskazujących na guzek tarczycy. Dr Quang podkreślił, że oba skrajne zachowania są niebezpieczne. Jednym z nich jest nadmierna panika, natychmiastowe żądanie biopsji i operacji po usłyszeniu o guzku. Drugim jest samozadowolenie, polegające na przeczytaniu gdzieś, że „rak tarczycy nie jest niebezpieczny”, a następnie zignorowaniu tego i zaniechaniu ponownego badania lub monitorowania.
„Po pierwsze, nie ma powodu do paniki ani obaw, ale nie powinniśmy też popadać w samozadowolenie. Pacjenci powinni udać się do renomowanych placówek i skonsultować się z doświadczonymi lekarzami, aby uzyskać dokładną ocenę i właściwą poradę. W ten sposób unikniemy dwóch równie niebezpiecznych sytuacji: nadmiernego leczenia lub przegapienia złotej okazji do leczenia” – powiedział dr Quang.
Najważniejsze pytanie, jakie zadaje się po wykryciu guzka tarczycy, brzmi: „Czy jest się czym martwić?”. Według dr Quang, współczesna medycyna opiera się na dwóch głównych filarach oceny ryzyka nowotworu złośliwego przed operacją: ultrasonografii i cytologii aspiracyjnej cienkoigłowej.
Podczas badania ultrasonograficznego lekarze stosują system klasyfikacji TIRADS z 5 poziomami. TIRADS 1, 2 i 3 są zazwyczaj łagodne i wymagają jedynie monitorowania. TIRADS 4 i 5 to grupa z czynnikami bardziej podejrzanie raka; w zależności od wielkości zmiany lekarz zleci biopsję aspiracyjną cienkoigłową.
Biopsja aspiracyjna cienkoigłowa, zwana też biopsją cienkoigłową komórek, polega na wprowadzeniu bardzo cienkiej igły do guza i pobraniu małej próbki komórek do badania mikroskopowego.
Ponieważ guz może zawierać wiele różnych typów komórek, wyniki podzielono na 6 grup: od grupy 1 (za mało komórek, aby wyciągnąć wnioski), przez grupę 2 (łagodne) do grupy 6 (zwykle nowotworowe).

Dr Nguyen Xuan Quang, kierownik oddziału otolaryngologii i chirurgii głowy i szyi w szpitalu ogólnym Hong Ngoc Phuc Truong Minh (zdjęcie: Hai Long).
Grupy 3 i 4 to grupy „pośrednie”, z komórkami atypowymi lub torbielowatymi, a ryzyko raka wynosi odpowiednio około 30–40%, a nawet więcej. W grupie 5 podejrzewa się raka.
Dr Quang zauważył, że grupy te odzwierciedlają jedynie klarowność wniosku, a nie „złośliwość” guza.
Co ważniejsze, choć połączenie ultrasonografii i cytologii aspiracyjnej cienkoigłowej pozwala odróżnić zmiany łagodne od złośliwych z dokładnością ponad 95%, żadna metoda nie jest absolutnie niezawodna. Nadal zdarzają się przypadki, w których słaby wynik badania ultrasonograficznego sugeruje złośliwość, ale igła trafia w zdrowy obszar, co skutkuje wstępną diagnozą łagodnego nowotworu.
„Jeśli biopsja wykaże raka, to prawie na pewno jest to rak. Jeśli wykryje zmianę łagodną, niekoniecznie oznacza to całkowite wyleczenie. Aby udzielić pacjentowi jak najdokładniejszej porady, należy wziąć pod uwagę wiele czynników” – podkreślił dr Quang.
Kiedy konieczna jest operacja, a kiedy wystarczy monitorowanie?
Nie wszystkie guzki tarczycy wymagają operacji. Dr Quang wyjaśnił:
Pierwsza grupa obejmuje nowotwory złośliwe lub podejrzewane o nowotwór złośliwy. Większość tych przypadków wymaga interwencji, głównie chirurgicznej, choć zdarzają się wyjątkowe przypadki, które wymagają ścisłego monitorowania, a nie natychmiastowej operacji.

Według dr Quanga nie każdy guzek tarczycy wymaga operacji (zdjęcie: Hai Long).
Druga grupa obejmuje guzy łagodne, które są na tyle duże, że deformują szyję lub powodują ucisk, utrudniając połykanie, oddychanie lub powodując chrypkę. W tych przypadkach, mimo że guz jest łagodny, nadal wpływa na funkcjonowanie i estetykę, co czyni operację rozsądnym rozwiązaniem.
Pozostałe, niewielkie, łagodne guzy, zazwyczaj poniżej 2 cm, nie powodują dyskomfortu, a lekarze uważają, że można je okresowo monitorować co rok lub dwa lata bez interwencji. Pomaga to również uniknąć niepotrzebnej operacji na bardzo ważnym narządzie endokrynnym.
Warto zauważyć, że w przypadku samego raka tarczycy, obecne protokoły leczenia na całym świecie uwzględniają koncepcję „aktywnego monitorowania” bardzo małych guzów, o średnicy poniżej 5 mm lub 1 cm, które są zróżnicowane, stanowią niskie ryzyko, są ograniczone do tarczycy i nie znajdują się w pobliżu torebki lub istotnych struktur.
W takich przypadkach dopuszczalne jest odroczenie operacji, pod ścisłą kontrolą ultrasonograficzną co 6 miesięcy lub rok. Operację przeprowadza się tylko wtedy, gdy guz rośnie szybko, przekracza bezpieczne granice lub pojawiają się nieprawidłowe węzły chłonne.

Jednym z pytań, jakie dr Quang otrzymuje niemal codziennie, jest: „Czy usuną mi całą tarczycę, czy tylko jej część?” (Zdjęcie: Hai Long).
„To rak, ale może się okazać, że nie ma potrzeby natychmiastowego leczenia. Wielu pacjentów jest monitorowanych przez 5 do 10 lat, a guz nie rozwija się do niebezpiecznego poziomu” – powiedział lekarz, podkreślając, że decyzja ta musi być starannie rozważona i podejmowana indywidualnie dla każdej osoby, i jest bardziej odpowiednia dla osób starszych w bardzo wczesnym stadium choroby.
Endoskopowa tyreoidektomia: Kiedy można ją wykonać?
Jednym z pytań, jakie dr Quang otrzymuje niemal codziennie, jest: „Czy usuną mi całą tarczycę, czy tylko jej część?”
Wcześniej, omawiając raka tarczycy, ogólną zasadą było całkowite usunięcie tarczycy w celu zapewnienia „radykalnej eradykacji”, po czym pacjent do końca życia musiał przyjmować terapię hormonalną.
W ostatnich latach wiele obszernych badań wykazało, że w przypadku raka tarczycy we wczesnym stadium, o niskim lub umiarkowanym ryzyku, lekarze mogą całkowicie usunąć tylko płat tarczycy zawierający guz, pozostawiając drugi płat nienaruszony, i nadal skutecznie kontrolować chorobę.
Decyzja o ilości usuniętej tkanki zależy od wielu czynników. Oprócz wieku, płci, historii rodzinnej i chorób współistniejących, najważniejsze są cechy guza: wielkość, lokalizacja, stopień naciekania, obecność podejrzanych węzłów chłonnych z przerzutami oraz liczba i lokalizacja węzłów chłonnych. Na podstawie tych czynników lekarz klasyfikuje pacjenta do grupy niskiego, średniego lub wysokiego ryzyka nawrotu.
Nowoczesne techniki stanowią doskonałe wsparcie w chirurgii raka tarczycy (Hong Ngoc).
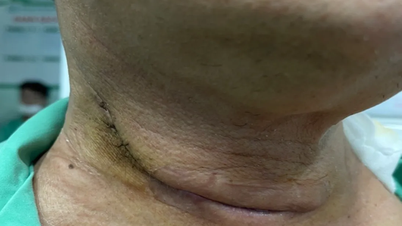
Ostatnio endoskopowa tyreoidektomia przez przedsionek jamy ustnej cieszy się dużym zainteresowaniem, zwłaszcza wśród kobiet, ponieważ nie pozostawia blizn zewnętrznych. Narzędzie wprowadza się przez błonę śluzową dolnej wargi, w niewielkiej odległości od tarczycy, z minimalnym wpływem na zdrową tkankę i umożliwia dostęp do obu płatów tarczycy z jednego wejścia.
Dr Quang podkreślił jednak, że nie jest to „metoda dla każdego”. Endoskopia przez jamę ustną jest stosowana tylko w przypadku nowotworów w bardzo wczesnym stadium, gdzie guz ma zazwyczaj mniej niż 2 cm średnicy, jest zlokalizowany w tarczycy, a sama tarczyca nie jest zbyt duża. Niektóre duże ośrodki mogą mieć nieco szersze wskazania, ale ogólną zasadą pozostaje selekcja małych guzów we wczesnym stadium.
„W przypadku guzów kwalifikujących się do leczenia, operacja laparoskopowa może całkowicie rozwiązać problem i skutecznie kontrolować centralny układ węzłów chłonnych. Najważniejszym czynnikiem pozostaje jednak stadium choroby i właściwy wybór metody leczenia. Nie możemy poświęcać dokładności leczenia raka ze względów estetycznych” – powiedział dr Quang.
W Szpitalu Ogólnym Hong Ngoc Phuc Truong Minh główną zaletą jest zespół chirurgów z dużym doświadczeniem w dziedzinie onkologii głowy i szyi.
Dr Quang oświadczył, że osobiście wykonał tysiące operacji tarczycy w ciągu ostatnich prawie 15 lat, w tym stosując nowe techniki, takie jak endoskopia i chirurgia z wykorzystaniem podejścia przedsionkowo-ustnego, aby zminimalizować blizny w okolicy szyi.

W Szpitalu Ogólnym Hong Ngoc Phuc Truong Minh kluczową zaletą jest duże doświadczenie zespołu chirurgicznego w dziedzinie onkologii głowy i szyi (zdjęcie: Hai Long).
Doświadczenie pozwoliło zespołowi nie tylko opanować procedury chirurgiczne, ale także dogłębnie zrozumieć potencjalne błędy w ocenie guzków tarczycy. Pozwala to na doradzanie pacjentom, kiedy operacja jest konieczna, a kiedy monitorowanie jest wystarczające, unikając w ten sposób nadmiernej interwencji.
Nowoczesna technologia redukuje komplikacje.
Spośród powikłań operacji tarczycy najbardziej niepokojące jest uszkodzenie nerwu krtaniowego wstecznego, ponieważ nerw ten kontroluje głos.
W przypadku uszkodzenia strun głosowych pacjent może odczuwać chrypkę lub utratę głosu, przejściowo na kilka tygodni lub trwale. W cięższych przypadkach uszkodzenie obu strun głosowych może spowodować ich zamknięcie, uniemożliwiając pacjentowi oddychanie i wymagając tracheostomii w celu zapewnienia drożności dróg oddechowych.

Spośród powikłań operacji tarczycy najbardziej niepokojące jest uszkodzenie nerwu krtaniowego wstecznego, gdyż nerw ten kontroluje głos.
Ponadto hipokalcemia może być powikłaniem wpływającym na przytarczyce, które są bardzo małymi gruczołami dokrewnymi, zlokalizowanymi blisko tarczycy, ale odgrywającymi rolę w utrzymywaniu poziomu wapnia.
Aby zminimalizować te powikłania, w Szpitalu Ogólnym Hong Ngoc Phuc Truong Minh, jak powiedział dr Quang, zespół chirurgów stosuje nowoczesne technologie wspomagające, takie jak urządzenie do neuroobrazowania (NIM).
To najnowocześniejsze urządzenie, które pomaga w identyfikacji, monitorowaniu i maksymalnej ochronie nerwu krtaniowego, kontrolującego głos podczas operacji, wraz ze specjalistycznym systemem oświetlenia do wykrywania przytarczyc. Technologie te nie są dostępne we wszystkich placówkach, a przy prawidłowym zastosowaniu znacząco zmniejszają ryzyko, zwłaszcza w przypadku operacji skomplikowanych lub rewizyjnych.
Czy po operacji muszę brać leki do końca życia i przestrzegać ścisłej diety?
Tarczyca jest niezbędnym narządem wydzielającym hormony w organizmie. Po usunięciu całej tarczycy pacjent musi dożywotnio stosować hormonalną terapię zastępczą.
W przypadku wykonania jedynie częściowej tyreoidektomii, w niektórych przypadkach pozostała część tarczycy może nadal produkować wystarczającą ilość hormonów, ale w innych przypadkach może być konieczna suplementacja w celu wyrównania niedoboru i zmniejszenia ryzyka nawrotu. Dawkowanie będzie okresowo dostosowywane przez endokrynologa; nie ma jednej recepty, która sprawdziłaby się u wszystkich.

Według dr Quanga pacjenci muszą rozumieć swój stan i stosować się do zaleceń lekarza, aby osiągnąć najlepsze rezultaty (zdjęcie: Hai Long).
Jeśli chodzi o dietę, w przypadkach, gdy usunięto tylko część tarczycy i nie stosuje się leczenia jodem radioaktywnym, pacjentom zaleca się uzupełnienie diety o produkty bogate w jod, takie jak jaja, mleko, owoce morza i ciemnozielone warzywa, aby pomóc pozostałej części tarczycy funkcjonować prawidłowo.
Natomiast u osób przygotowujących się do leczenia jodem radioaktywnym po całkowitym usunięciu tarczycy, od okresu po operacji do momentu rozpoczęcia przyjmowania jodu radioaktywnego, organizm musi cierpieć na „niedobór jodu”, dlatego muszą one niemal całkowicie unikać wszystkich źródeł jodu, w tym soli jodowanej, owoców morza i niektórych produktów mlecznych.
Jeśli chodzi o wizyty kontrolne, w pierwszym roku po operacji pacjenci są zazwyczaj umawiani na wizyty kontrolne co 3 do 6 miesięcy, przy czym okres 3 do 4 tygodni po operacji jest szczególnie ważny dla sprawdzenia funkcji tarczycy i dostosowania leczenia. W drugim roku odstęp między wizytami kontrolnymi wynosi około 6 miesięcy. Od trzeciego roku większość pacjentów wymaga wizyty kontrolnej tylko raz w roku, chyba że występują jakiekolwiek nieprawidłowości.
Źródło: https://dantri.com.vn/suc-khoe/phat-hien-khoi-uo-tuyen-giap-khi-nao-can-phai-mo-20251211082429626.htm








































































































Komentarz (0)