Médico usou agulha como linha para salvar "anjinho" com derrame pleural no útero da mãe ( Vídeo : Minh Nhat - Linh Chi).
A mulher de 23 anos estava grávida pela primeira vez na 30ª semana de gestação. Os resultados da ultrassonografia realizada no Centro de Intervenção Fetal do Hospital de Obstetrícia e Ginecologia de Hanói mostraram que a cavidade pleural esquerda do feto continha uma grande quantidade de líquido, o parênquima pulmonar estava colapsado e o coração e o mediastino estavam completamente deslocados para a direita.
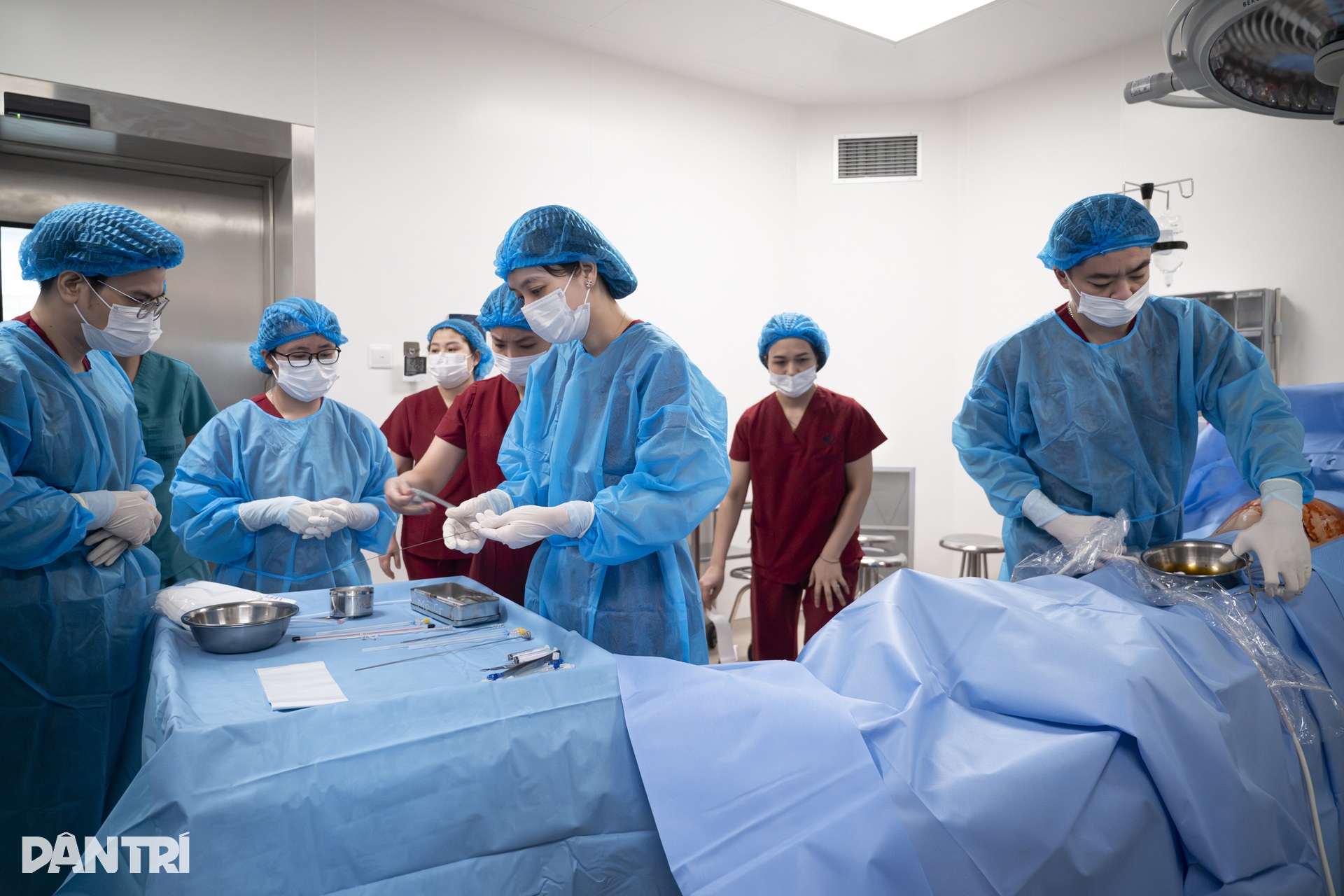
Após consulta e exclusão de anomalias genéticas, a equipe concordou em colocar uma derivação pleural para criar uma via de comunicação entre a cavidade pleural e a cavidade amniótica, ajudando a drenar o líquido, aliviar a compressão pulmonar e melhorar a respiração fetal.
Exatamente às 9h da manhã, a equipe médica do Hospital de Obstetrícia de Hanói estava pronta para entrar na batalha para "resgatar" o feto com uma doença perigosa.
Segundo a Dra. Phan Thi Huyen Thuong, vice-diretora do Centro de Intervenção Fetal, trata-se de um quadro de derrame pleural com compressão mediastinal. Se não tratado prontamente, o líquido aumentará rapidamente, causando edema fetal, insuficiência cardíaca e podendo acarretar sérias complicações para a criança após o nascimento.
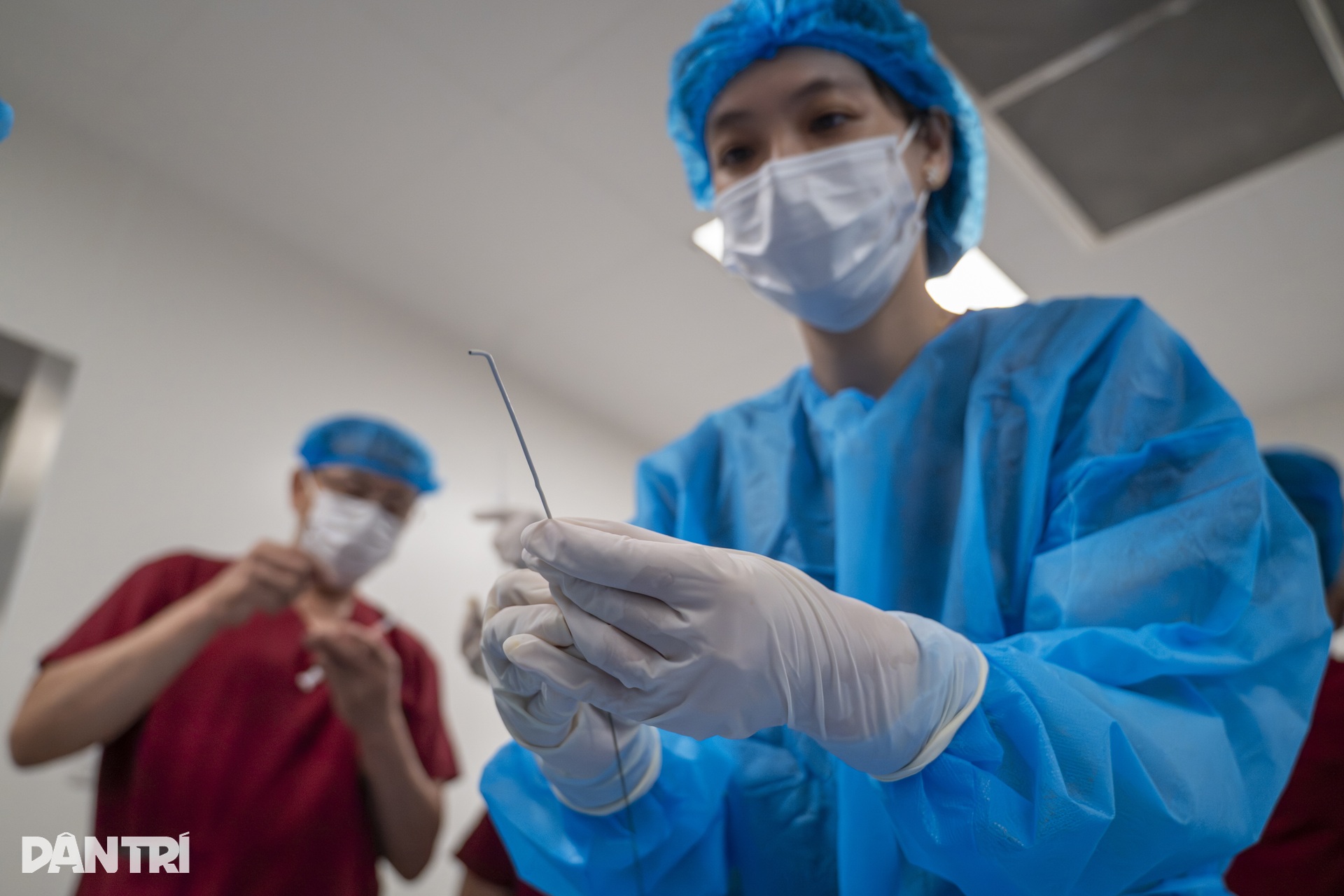

Antes do procedimento, o paciente recebe anestesia local, toda a área abdominal é esterilizada e coberta com uma toalha estéril.
“Os casos de derrame pleural que podem ser tratados geralmente são realizados quando o feto tem mais de 16 semanas, mas concentram-se principalmente no período de 20 a 34 semanas, quando a estrutura pulmonar e a cavidade pleural do feto já estão claramente formadas”, disse o Dr. Thuong.
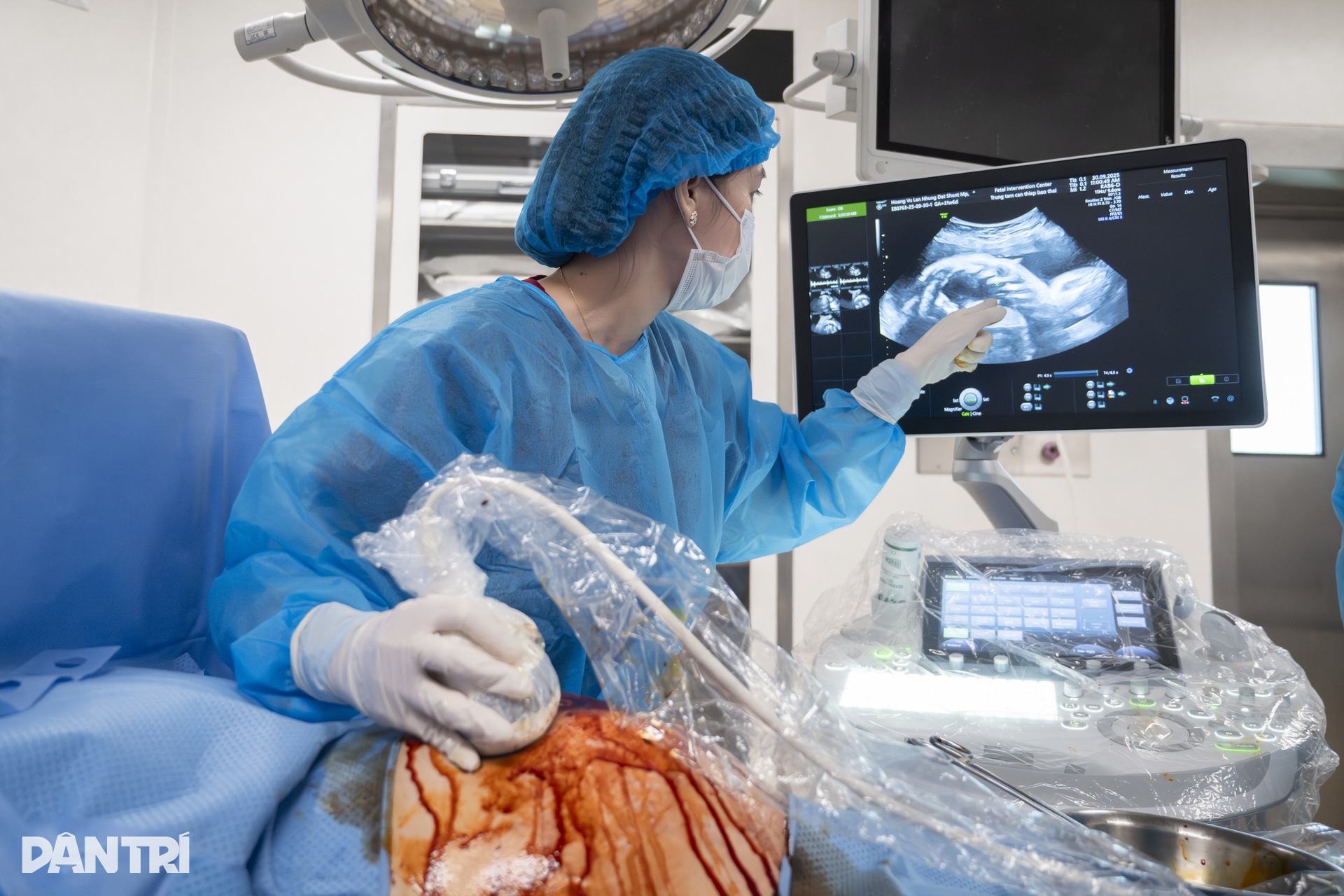
Às 10h30, a equipe iniciou oficialmente a intervenção. Os resultados do ultrassom trouxeram boas notícias: os batimentos cardíacos do feto estavam bons e estáveis.
O Dr. Thuong afirmou que um dos maiores desafios ao intervir no feto é a posição do mesmo.
“Em muitos casos, o bebê está em uma posição desfavorável, o que torna muito difícil o acesso à área que precisa de intervenção”, informou o Dr. Thuong.
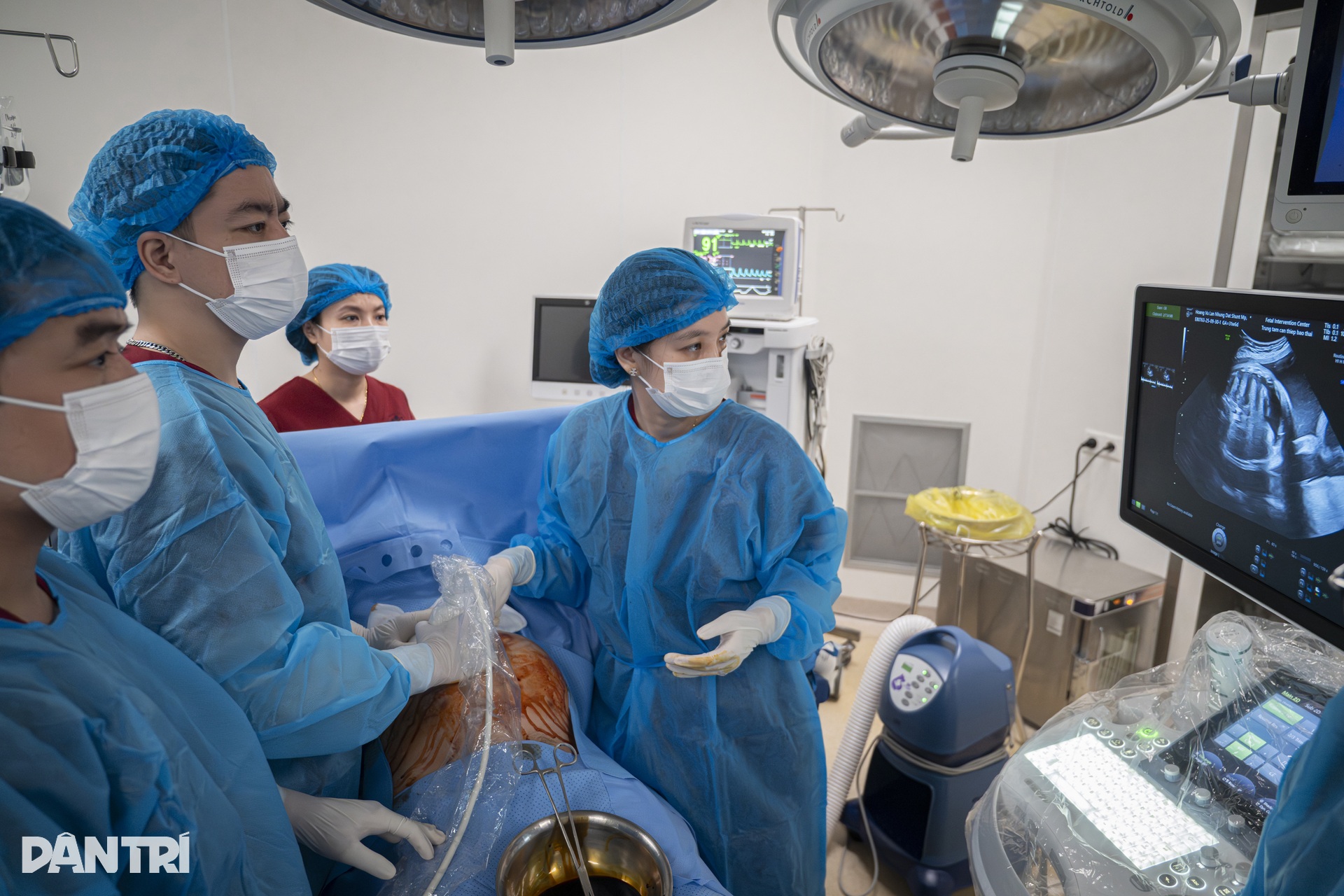
Primeiramente, a equipe deve ajustar a posição fetal para facilitar o acesso à área do derrame pleural.
“Há casos em que o feto apresenta líquido em ambos os lados, então precisamos inserir dois drenos. Depois de drenar um lado, temos que virar o bebê de cabeça para baixo para alcançar o outro lado”, explicou o Dr. Thuong.
A equipe deve determinar com precisão a posição fetal por meio de ultrassom. A equipe de intervenção fetal planeja o trajeto da agulha de drenagem, calculando com exatidão o percurso desde a pele abdominal da mãe, através dos músculos uterinos, até o saco amniótico e alcançando a parede torácica do feto.
Segundo o Dr. Thuong, esta é uma técnica extremamente meticulosa, pois não é possível perfurar diretamente a parede torácica do bebê, sendo necessário atravessar várias camadas de tecido com aberturas muito estreitas.
Normalmente, a equipe escolhe o local da intervenção na axila do lado fetal ou na região posterior das costas. Esses locais ajudam a reduzir o risco de o tubo de drenagem se deslocar ou impedem que o feto toque, puxe ou empurre o tubo acidentalmente, tirando-o do lugar.
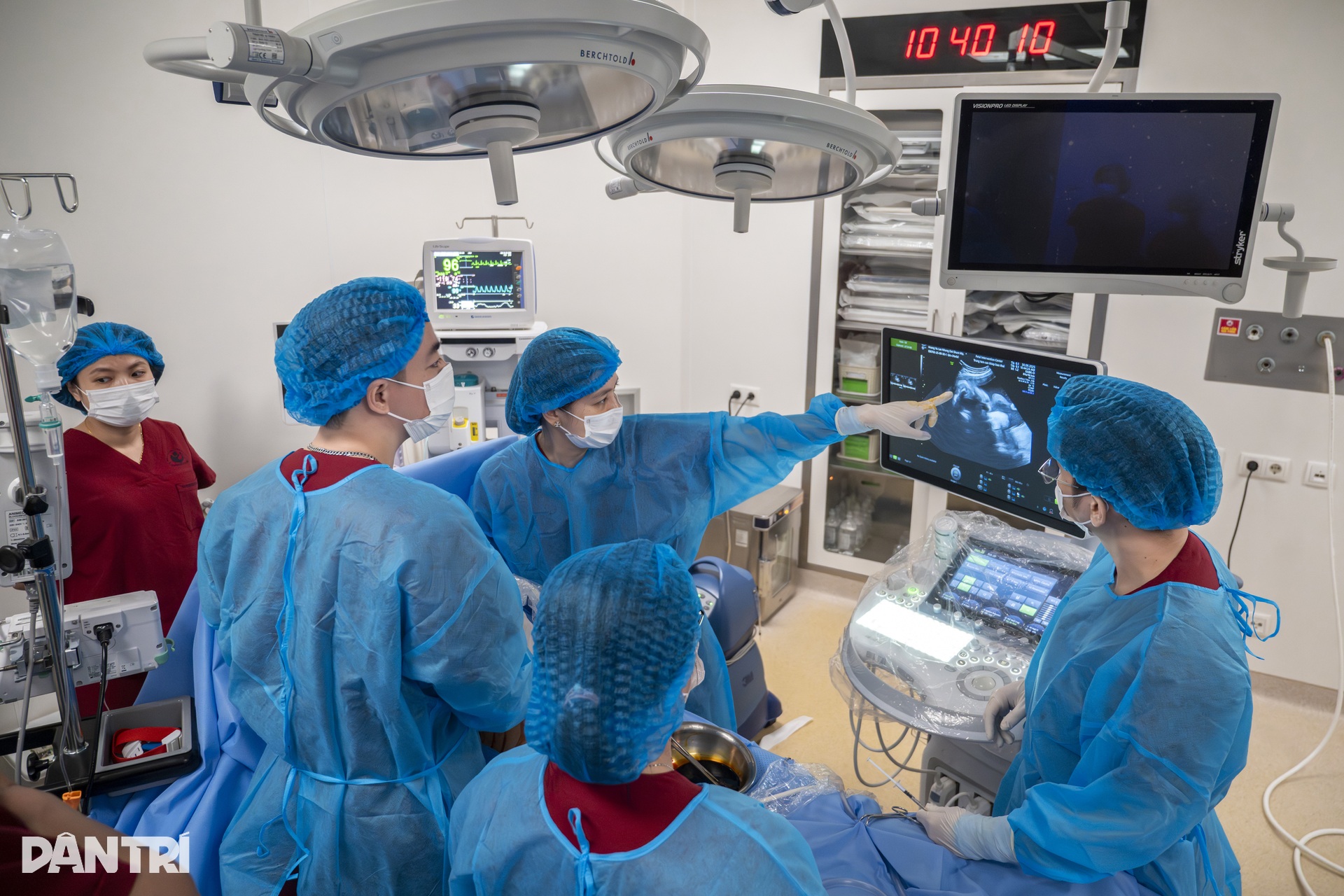
Às 10h50, a equipe rapidamente determinou que a posição do bebê era favorável e anestesiou o feto para fixar a posição, evitando que o bebê girasse ou se movesse, o que poderia dificultar a inserção do tubo de drenagem.
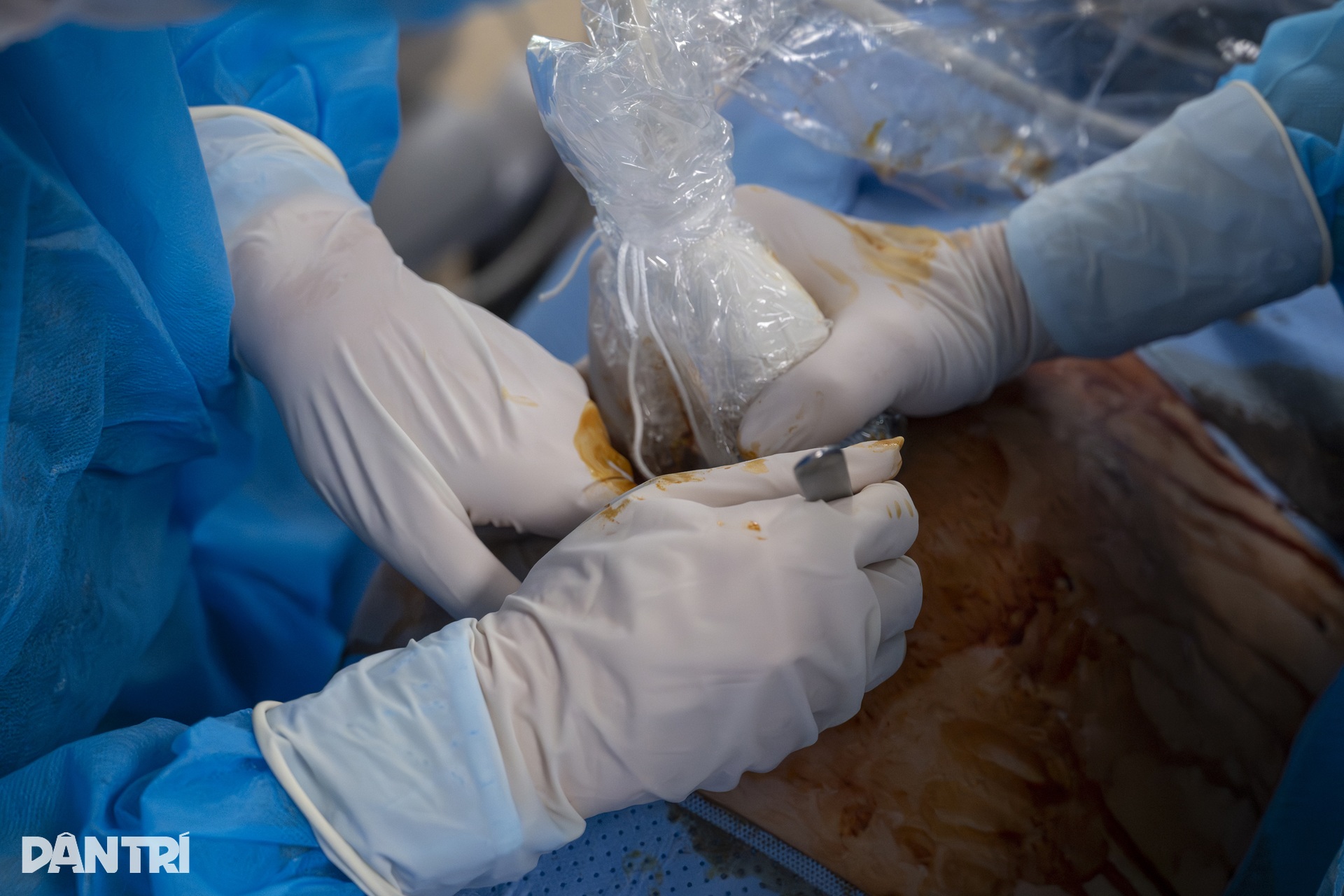
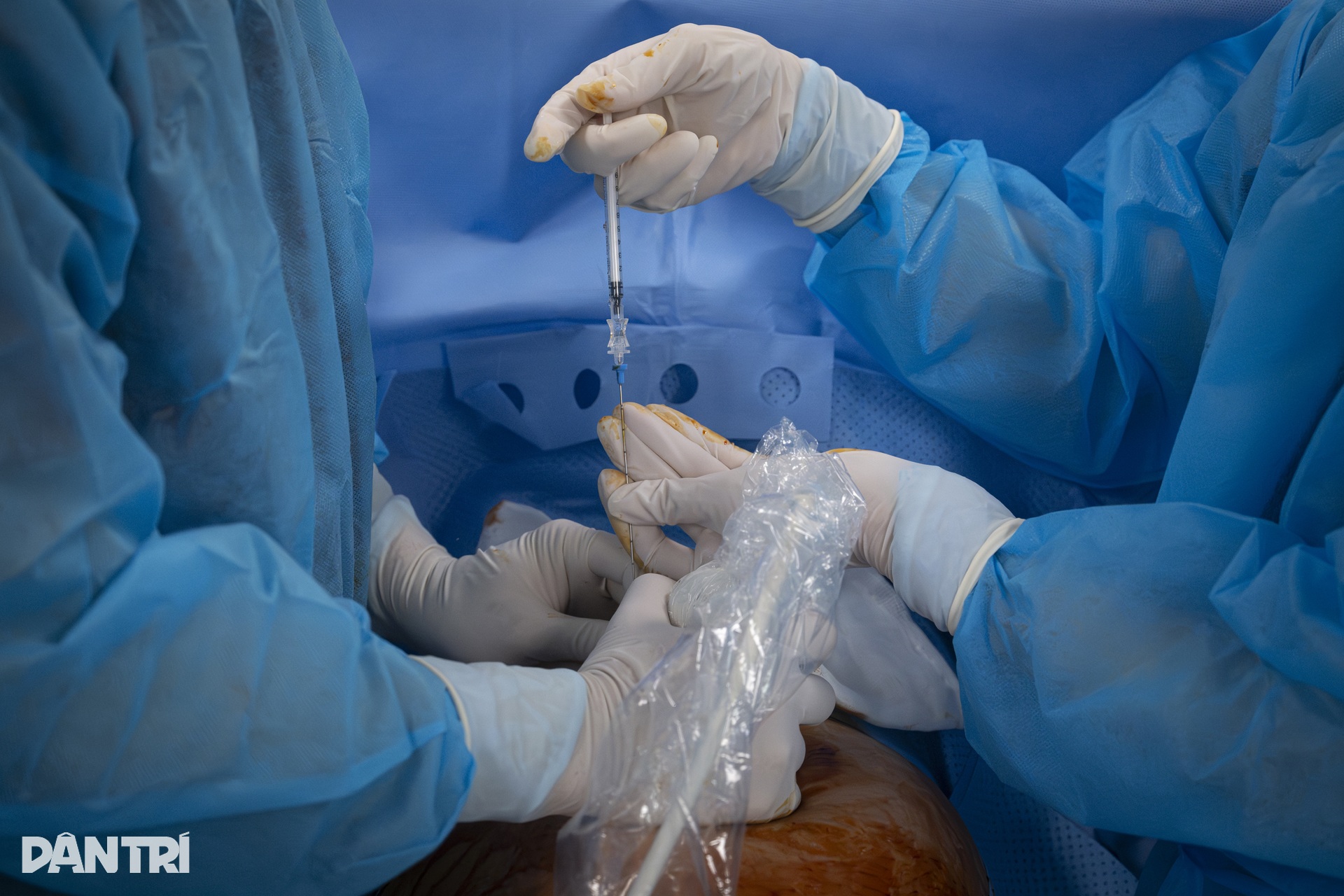
Após localizar com precisão o ponto de acesso por ultrassom, o médico usa uma lâmina minúscula para fazer uma incisão de 2 mm na pele do abdômen da mãe e, em seguida, insere uma agulha de 17 mm de comprimento diretamente no saco amniótico.
O objetivo do procedimento é criar uma via de acesso entre a cavidade pleural e o saco amniótico, permitindo que o líquido que está comprimindo os pulmões do bebê seja drenado.
As duas extremidades do tubo de drenagem devem ser posicionadas com precisão: uma extremidade fica dentro da cavidade pleural e a outra se abre no saco amniótico.
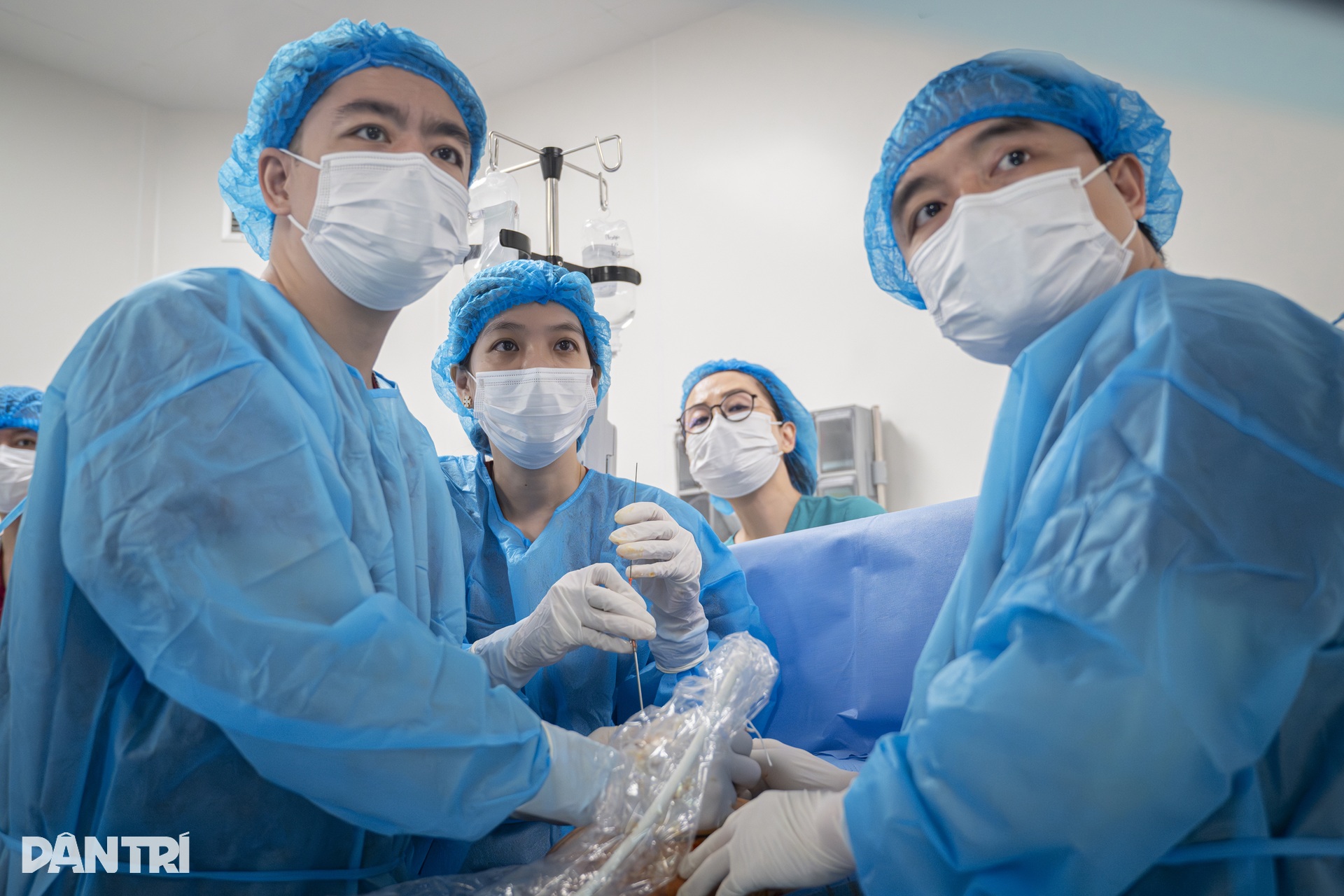

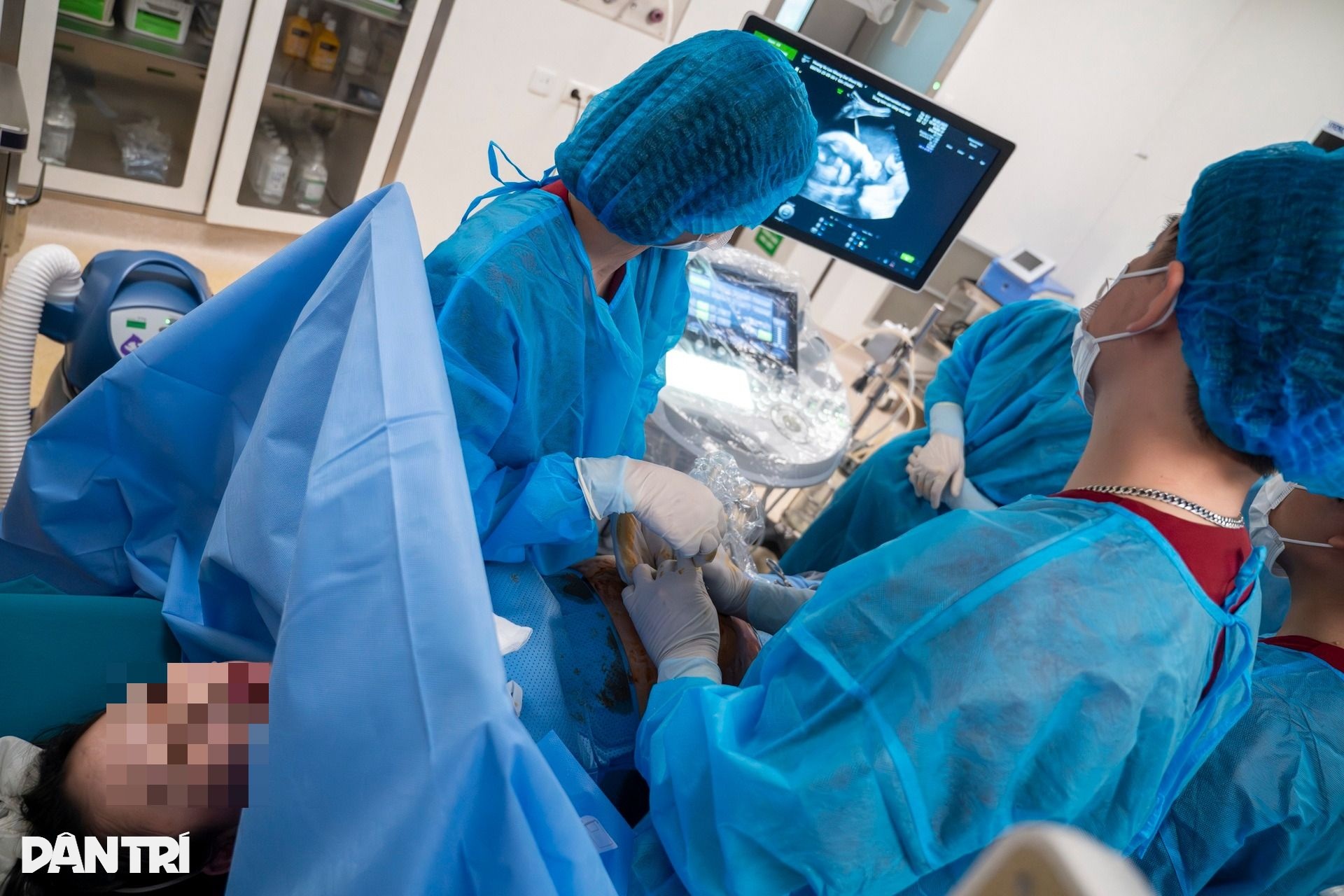
“Parece simples, mas na realidade cada milímetro de movimento é uma questão de vida ou morte”, disse o Dr. Thuong, sem desviar os olhos da tela do ultrassom.
Na tela do ultrassom, a agulha brilha como um traço fino, atravessando lentamente a pele do abdômen, a camada muscular e, em seguida, a parede do útero da mãe.

A agulha desliza suavemente pela pequena parede torácica, alcançando a cavidade pleural – a cavidade cheia de líquido que comprime os pequenos pulmões do feto.
Todos na sala de cirurgia prenderam a respiração.
Cada operação é controlada pelo Dr. Thuong através de imagens de ultrassom; cada batimento cardíaco, cada pequena mudança no bebê é calculada para evitar erros de até mesmo um milímetro.
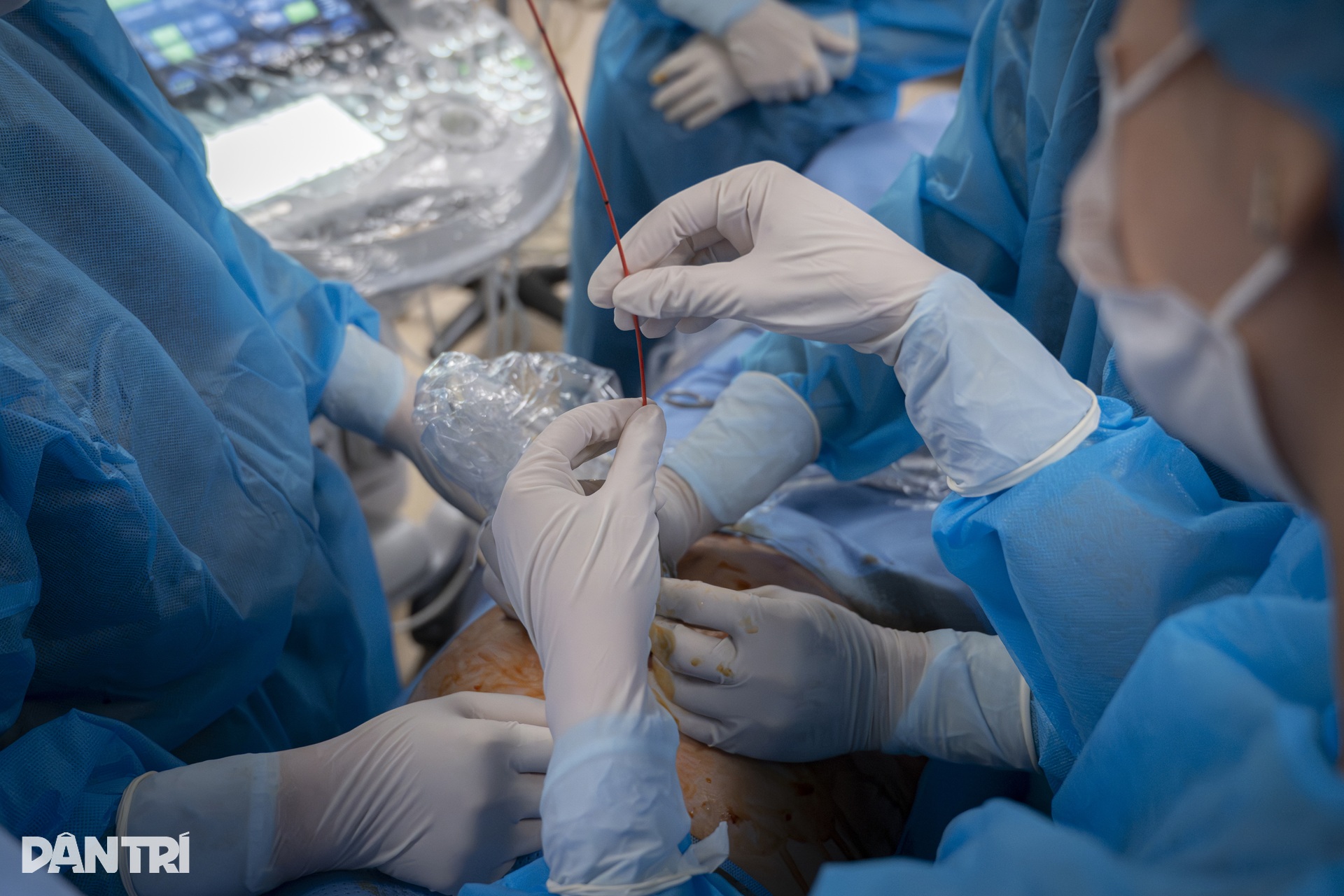
Após a colocação do cateter, o Dr. Thuong retirou lentamente a agulha, deixando apenas um pequeno tubo fino como um fio no saco amniótico.
Uma extremidade do tubo encaixa-se perfeitamente na cavidade pleural, onde o pequeno coração está comprimido, enquanto a outra extremidade abre-se no saco amniótico, criando uma "saída" para que a pressão no tórax do bebê seja liberada, permitindo que o coração do bebê volte a bater normalmente.
Cerca de 5 minutos depois, na tela do ultrassom, o milagre começou a acontecer: o líquido na cavidade pleural diminuiu gradualmente, os pulmões do bebê ficaram mais brilhantes e a imagem dos pequenos pulmões foi se expandindo aos poucos.
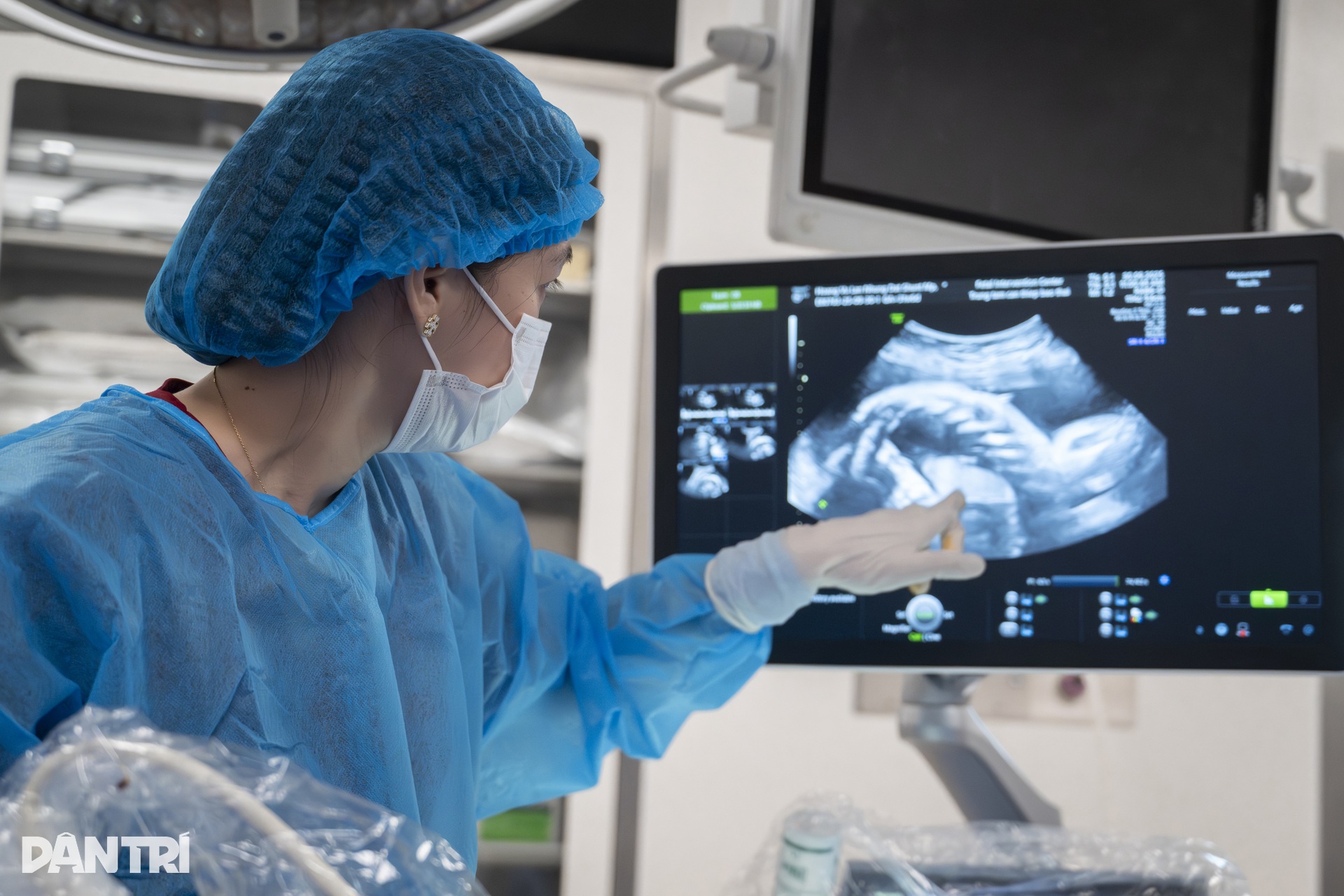
"Os pulmões do bebê estão começando a se expandir", disse o Dr. Thuong, apontando para as áreas brilhantes que estavam se expandindo gradualmente no peito do bebê.
A equipe continuou verificando toda a linha, certificando-se de que o tubo de drenagem não havia se deslocado. Somente quando tudo estava estável e o ultrassom mostrou que os pulmões continuavam a se expandir uniformemente, o Dr. Thuong removeu o instrumento com cuidado.
“Após 24 a 48 horas, o líquido será completamente drenado. Nesse momento, os pulmões do bebê se expandirão totalmente e as vias aéreas estarão desobstruídas. Tudo voltará ao normal”, disse a Dra. Thuong, com a voz suavizando como se tivesse acabado de sair de uma batalha silenciosa no útero com o “anjo”.
Caso haja polidrâmnio, o médico pode remover parte do líquido amniótico para reduzir a pressão na cavidade amniótica, facilitando a drenagem do líquido da cavidade pleural e permitindo que o bebê respire com mais facilidade em seu "lar".
Após a intervenção, o feto será monitorado continuamente por ultrassom para avaliar o progresso da drenagem do líquido e a condição pulmonar.

Os médicos observam se o líquido na cavidade pleural continua a drenar uniformemente, se ele se acumula novamente no lado oposto ou se o tubo de drenagem sai do lugar à medida que o feto se move através do saco amniótico.
Além disso, os médicos avaliam o grau de expansão pulmonar e a estrutura do parênquima pulmonar para verificar se existem anormalidades subjacentes que causam derrame pleural. Na fase pré-intervenção, devido ao colapso pulmonar, esses detalhes muitas vezes não são claramente observados.
Do lado da mãe, como ela foi submetida a um procedimento invasivo, ela é monitorada de perto quanto ao risco de infecção, vazamento de líquido amniótico ou contrações uterinas.
A toracocentese fetal é uma intervenção minimamente invasiva que alivia a compressão pulmonar, previne o edema fetal e melhora a função respiratória, resultando em uma alta taxa de sucesso e bom prognóstico para fetos com derrame pleural.
Fonte: https://dantri.com.vn/suc-khoe/bac-si-dung-kim-nhu-soi-chi-cuu-thien-than-tran-dich-phoi-trong-bung-me-20251016190905591.htm


![[Foto] O presidente da Assembleia Nacional, Tran Thanh Man, participa da cerimônia de premiação do VinFuture 2025.](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764951162416_2628509768338816493-6995-jpg.webp&w=3840&q=75)


![[Foto] 60º aniversário da fundação da Associação Vietnamita de Artistas Fotográficos](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764935864512_a1-bnd-0841-9740-jpg.webp&w=3840&q=75)
































































































Comentário (0)