GĐXH - تم تشخيص المريض باحتشاء عضلة القلب غير المصحوب بارتفاع مقطع ST مصحوبًا بالعديد من الحالات الكامنة بما في ذلك: ارتفاع ضغط الدم، وفرط شحميات الدم، ومرض السكري من النوع 2، ومرض الارتجاع المعدي المريئي.
بحسب معلومات من مستشفى هونغ فونغ العام، نجح الأطباء هناك مؤخراً في علاج مريضة تبلغ من العمر 75 عاماً، أُدخلت إلى المستشفى وهي تعاني من ألم حاد في الصدر. شُخّصت المريضة باحتشاء عضلة القلب غير المصحوب بارتفاع في مقطع ST، مصحوباً بعدة أمراض مزمنة، منها ارتفاع ضغط الدم، وارتفاع نسبة الدهون في الدم، وداء السكري من النوع الثاني، ومرض الارتجاع المعدي المريئي.
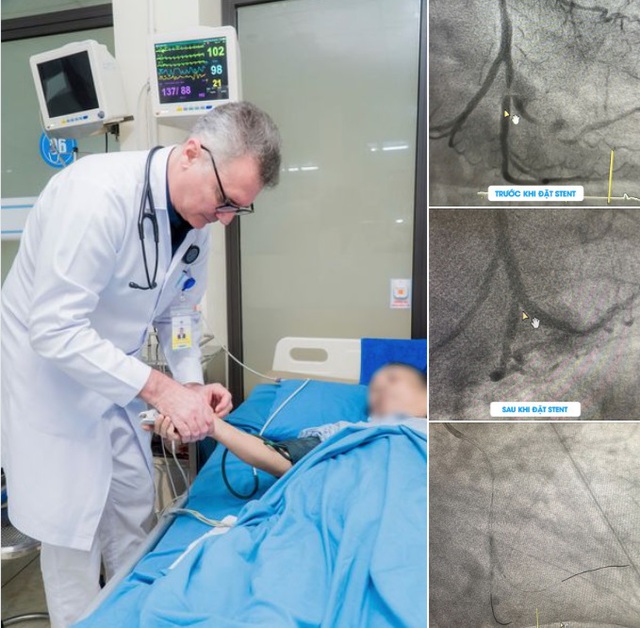
بعد التدخل، خفت أعراض ألم الصدر، واستقرت العلامات الحيوية. (صورة: مقدمة من المستشفى)
بعد دخول المريض إلى المستشفى، خضع لتصوير الأوعية التاجية عن طريق الجلد لتحديد مدى الانسدادات وتصلب الشرايين. وأظهرت النتائج أن المريض يعاني من تلف في الشرايين التاجية الثلاثة بدرجات متفاوتة.
- الشريان التاجي الرئيسي الأيسر (LM): تضيق بنسبة 30٪.
- الشريان بين البطينين (LAD): تضيق بنسبة 40-50% في الجزء القريب، و40% في الأجزاء الوسطى والبعيدة، مع تكلس كبير.
- الشريان المنعطف (LCx): تضيق بنسبة 60٪ في الجزء القريب وتضيق شديد يصل إلى 99٪ في الجزء البعيد عند نقطة التشعب، مع تكلس كبير.
- الشريان الخلفي (PDA): تضيق بنسبة 60%.
بعد استشارة دقيقة ودراسة متأنية للحالة الصحية للمريض، قرر الدكتور بيتر وزملاؤه إجراء عملية رأب الأوعية الدموية وتركيب دعامة في الجزء القريب من الشريان التاجي الأيسر المحيطي (LCx(d))، حيث كان التضيق شديدًا وخطيرًا. وقد أعادت هذه العملية تدفق الدم إلى منطقة عضلة القلب المصابة بنقص التروية، مما حال دون خطر تكرار احتشاء عضلة القلب.
سارت عملية وضع الدعامة بسلاسة تامة، وحققت نتائج ممتازة في إعادة فتح الشريان. وقد عمل الفريق الطبي بجد واجتهاد لضمان سلامة وفعالية التدخل.
بعد التدخل، تحسنت حالة المريض بشكل ملحوظ. خفّت أعراض ألم الصدر، واستقرت العلامات الحيوية. وقد نُقل المريض الآن إلى قسم أمراض القلب لمتابعة حالته وعلاجه، بالإضافة إلى ضبط عوامل الخطر القلبية الوعائية مثل ضغط الدم، ومستوى السكر في الدم، ومستوى الدهون في الدم.
المصدر: https://giadinh.suckhoedoisong.vn/nguoi-phu-nu-o-phu-tho-bi-nhoi-mau-co-tim-cap-co-tien-su-mac-4-benh-ly-nay-172241104101923976.htm






























![[صورة] رئيس الوزراء فام مينه تشينه يجري مكالمة هاتفية مع الرئيس التنفيذي لشركة روساتوم الروسية.](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F11%2F1765464552365_dsc-5295-jpg.webp&w=3840&q=75)










































































تعليق (0)