医師は針を糸として使い、母親の胎内で胸水に侵された「天使」を救った( ビデオ:ミン・ニャット - リン・チ)。
23歳の女性は妊娠30週目に初めて妊娠しました。 ハノイ産婦人科病院胎児介入センターで行われた超音波検査の結果、胎児の左胸腔に大量の液体が貯留し、肺実質が虚脱し、心臓と縦隔が完全に右へ偏位していることが判明しました。
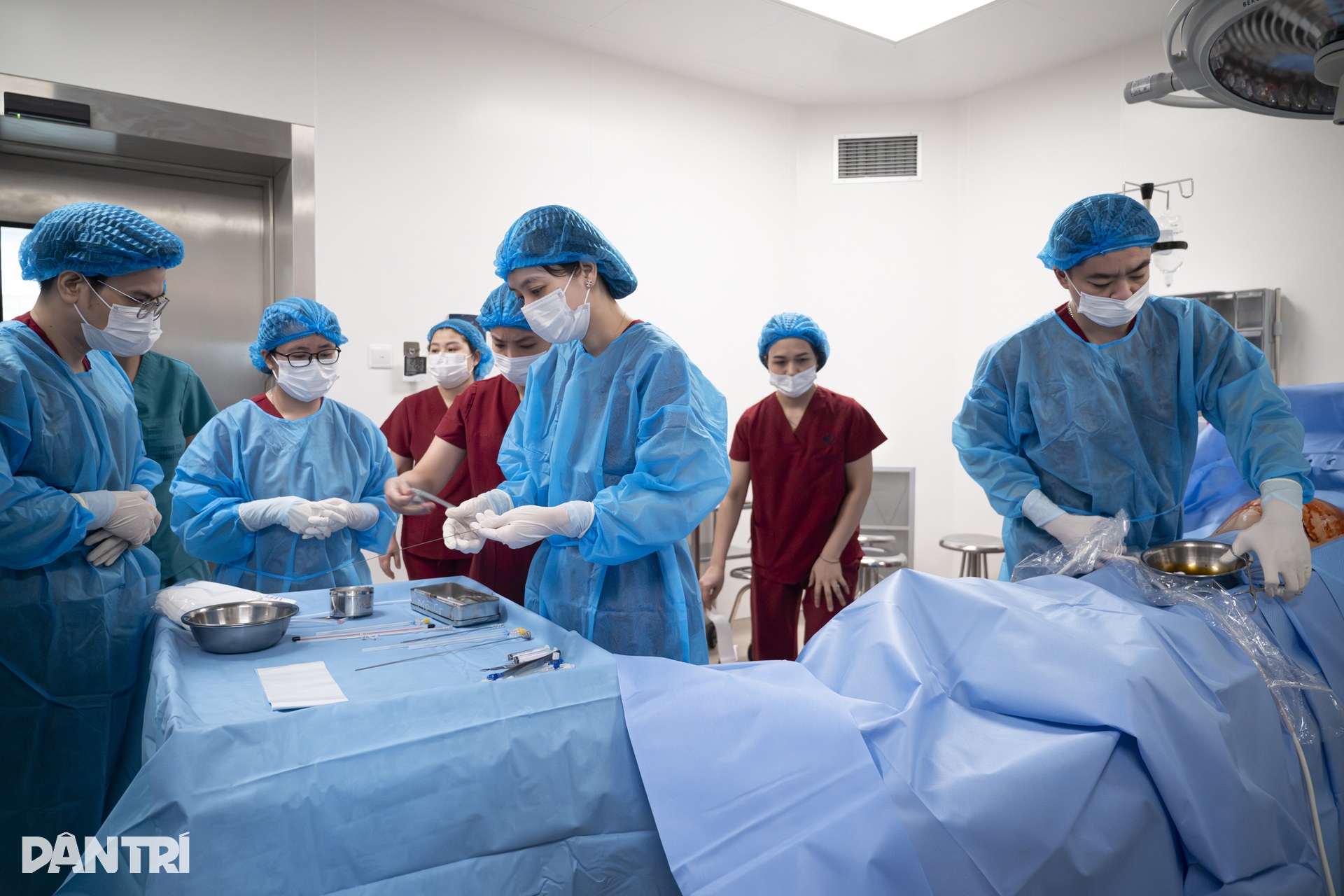
チームは協議の上、遺伝的異常を除外した後、胸腔と羊膜腔の間に通路を作り、液体の排出、肺の圧迫の緩和、胎児の呼吸の改善を助ける胸膜シャントを設置することに同意した。
午前9時ちょうど、ハノイ産科病院の医療チームは、危険な病気にかかっている胎児を「救出」するための戦いに臨む準備を整えた。
胎児介入センター副所長のファン・ティ・フエン・トゥオン医師によると、これは胸水が縦隔を圧迫する状態です。速やかに治療しないと、胸水が急速に増加し、胎児浮腫や心不全を引き起こし、出生後に子供に深刻な悪影響を及ぼす可能性があります。
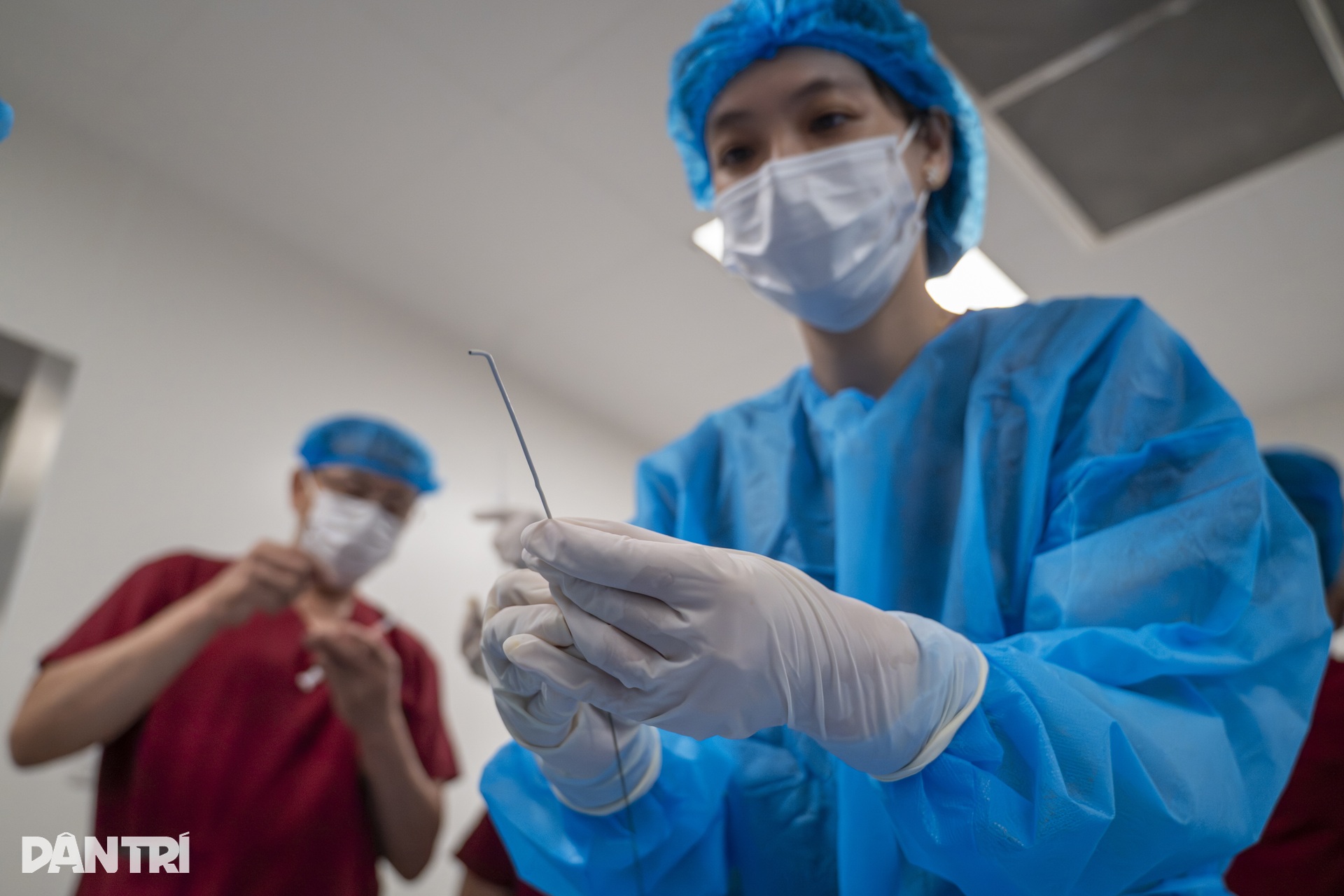

手術前に、患者に局所麻酔を施し、腹部全体を消毒し、滅菌タオルで覆います。
「治療可能な胸水の症例は通常、胎児が16週を超えたときに行われますが、胎児の肺の構造と胸膜腔が明らかに形成される20~34週の期間に最も集中しています」とトゥオン医師は述べた。
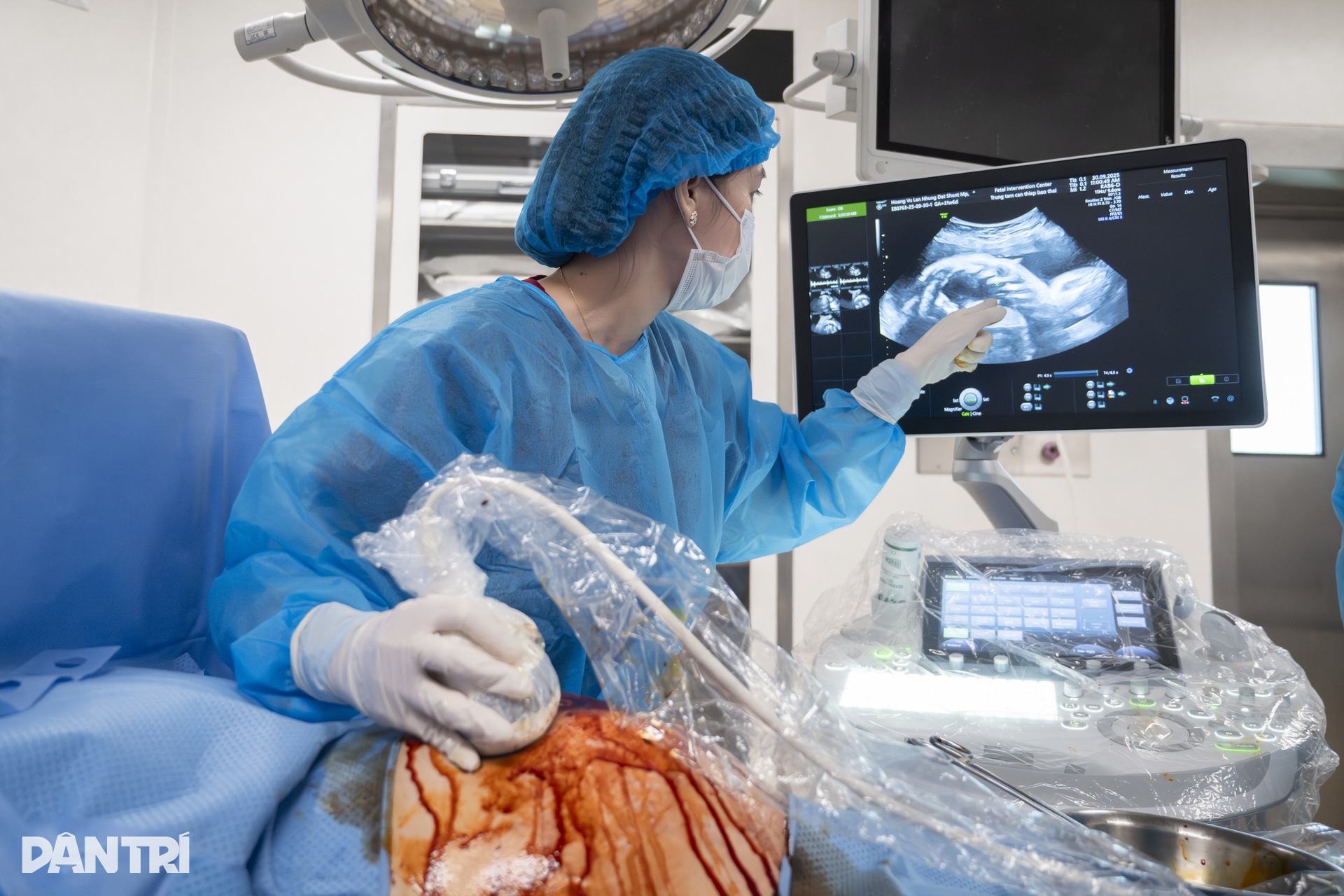
10時30分、チームは正式に介入を開始しました。超音波検査の結果は朗報でした。胎児の心拍数は良好で安定していました。
トゥオン医師は、胎児に介入する際の最大の課題の一つは胎児の位置であると述べた。
「多くの場合、赤ちゃんは好ましくない姿勢にあるため、介入が必要な領域にアクセスするのが非常に困難になります」とトゥオン医師は説明した。
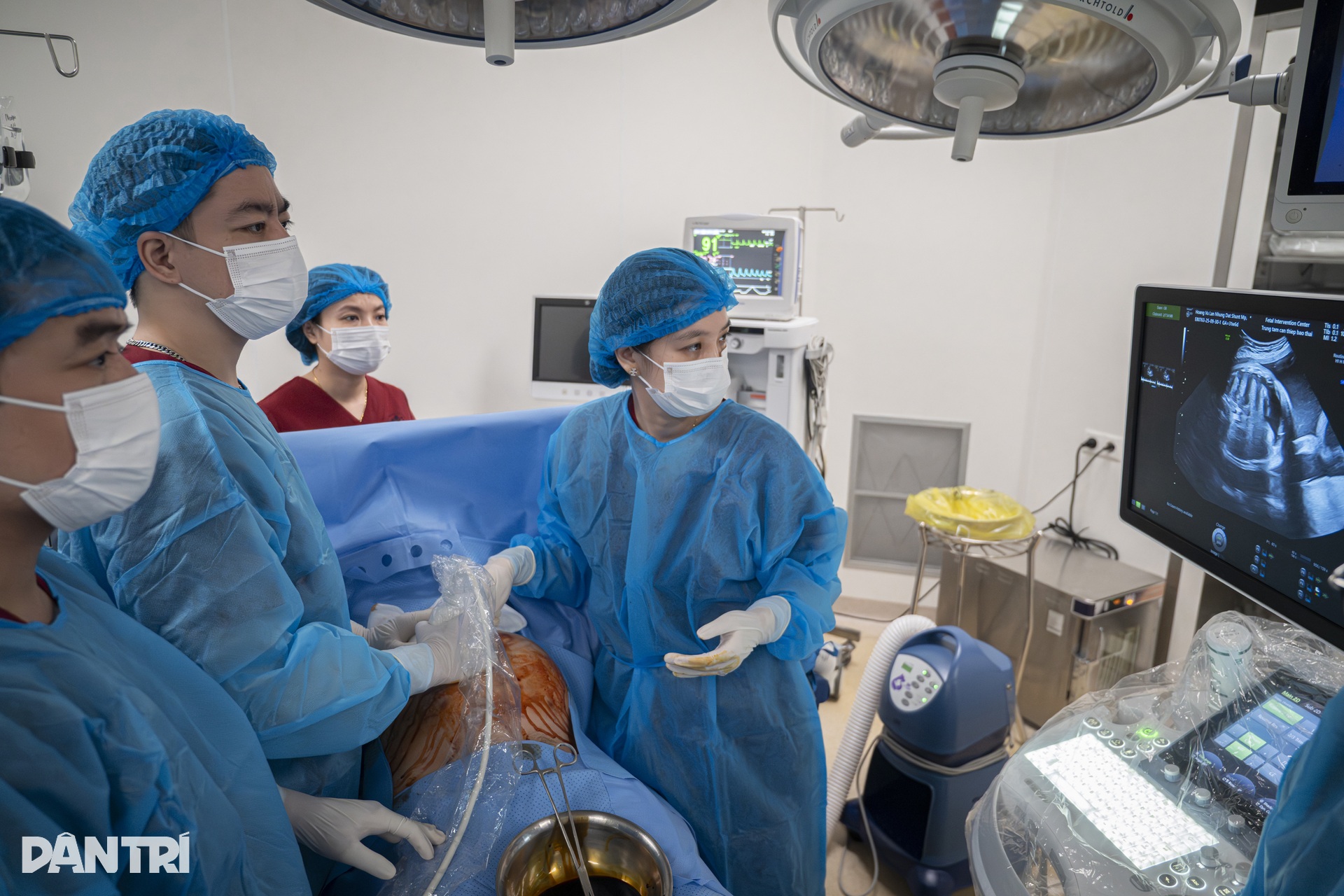
まず、チームは胸水領域へのアクセスを容易にするために胎児の位置を調整する必要があります。
「胎児の両側に液体が溜まっている場合があり、そのため2本のドレナージチューブを挿入する必要があります。片側が終わったら、反対側に到達するために赤ちゃんを逆さまにする必要があります」とトゥオン医師は説明しました。
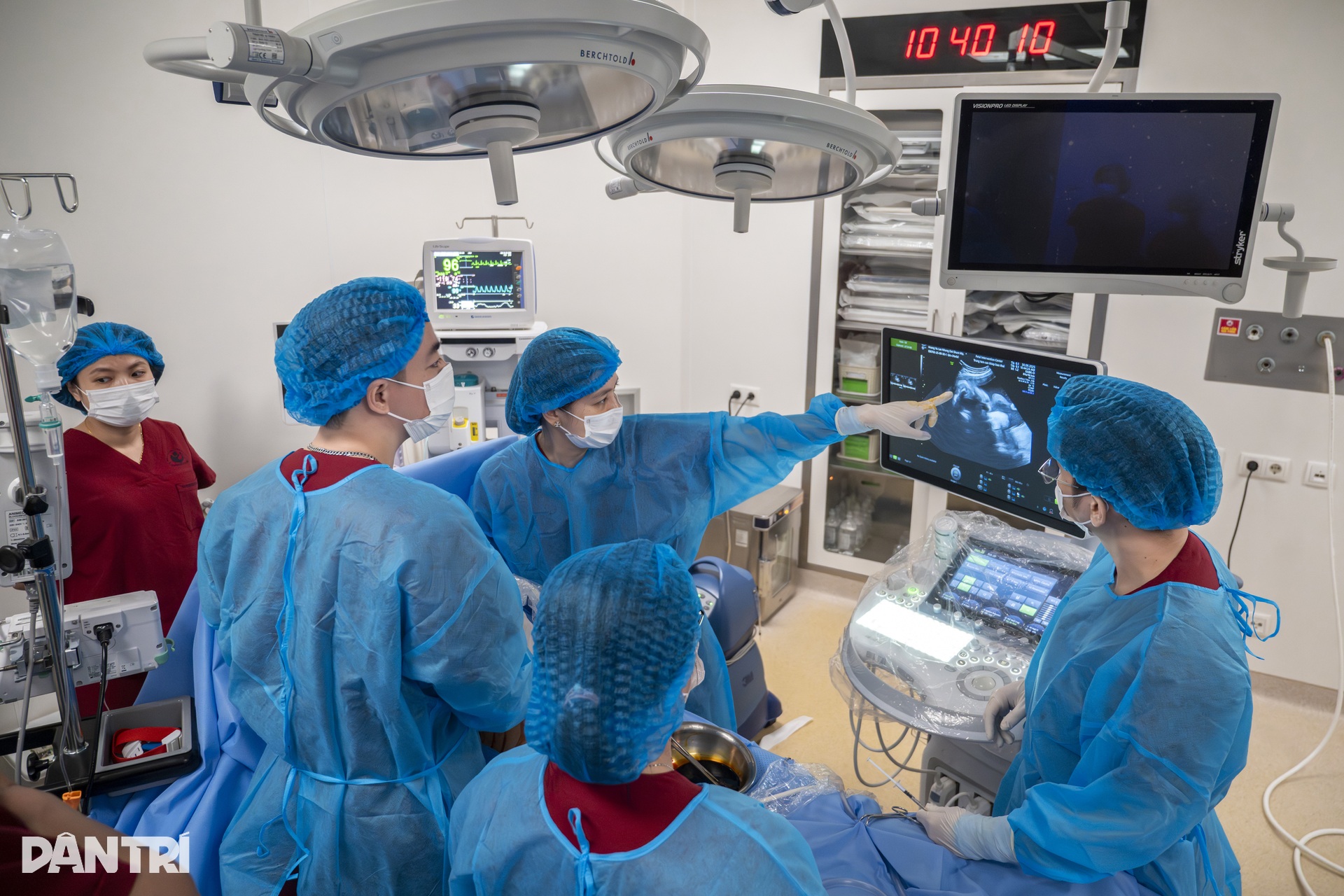
チームは超音波検査によって胎児の位置を正確に把握する必要があります。胎児介入チームは、ドレナージ針の進路を計画し、母体の腹部の皮膚から子宮筋を通り、羊膜を通り、胎児の胸壁に到達する経路を正確に計算します。
トゥオン医師によると、これは極めて細心の注意を要する技術である。なぜなら、赤ちゃんの胸壁に直接穴を開けることはできず、非常に狭い隙間のある多くの組織層を貫通しなければならないからである。
通常、チームは胎児側の脇の下または背中の後部を介入部位として選択します。これらの部位は、ドレナージチューブが抜け落ちるリスクを軽減し、胎児が誤ってチューブに触れたり、引っ張ったり、押したりして位置をずらしたりするのを防ぐのに役立ちます。
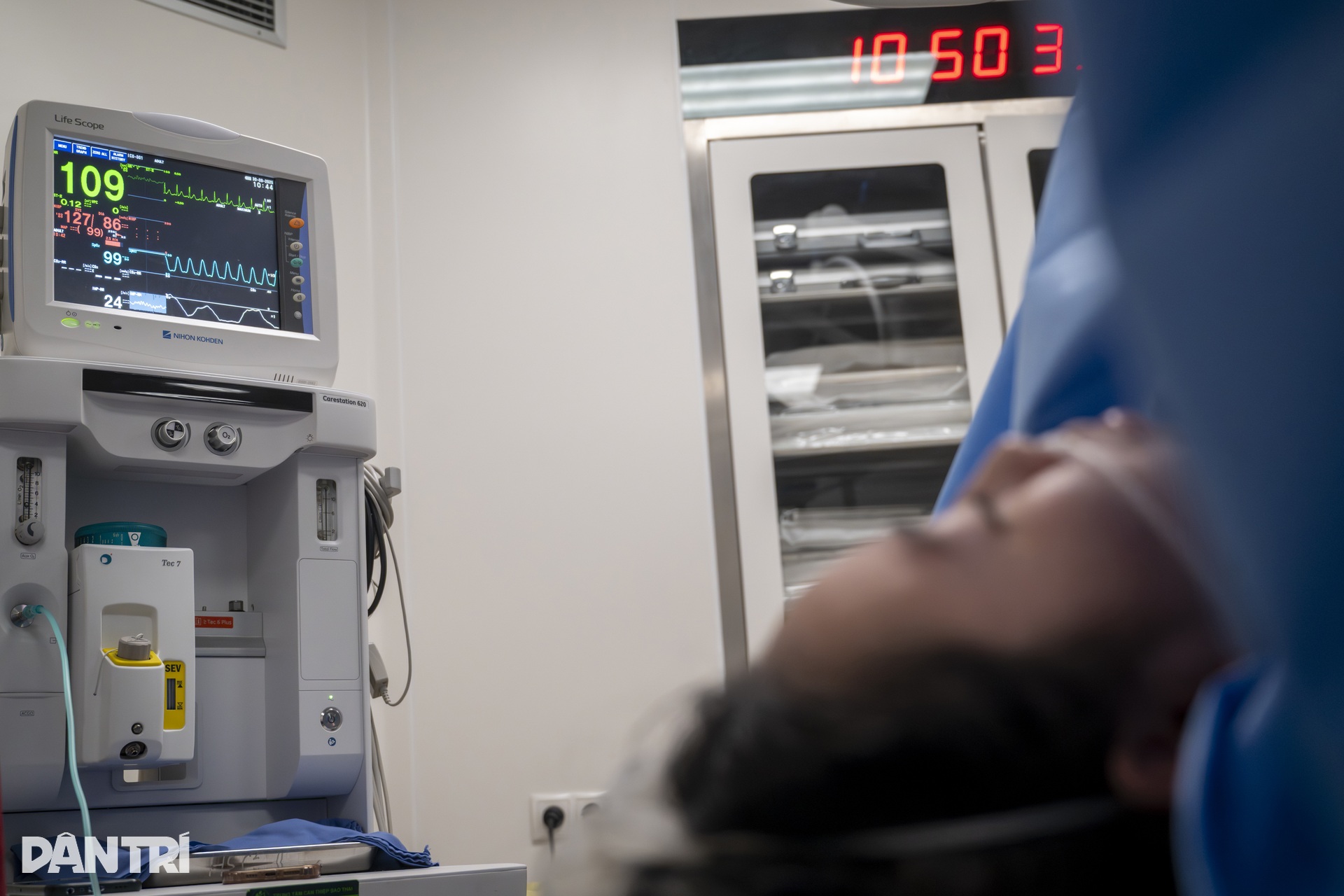
午前10時50分、チームはすぐに赤ちゃんの位置が良好であると判断し、排液チューブの挿入を困難にする可能性のある赤ちゃんの回転や移動を回避するために、胎児に麻酔をかけて位置を固定しました。
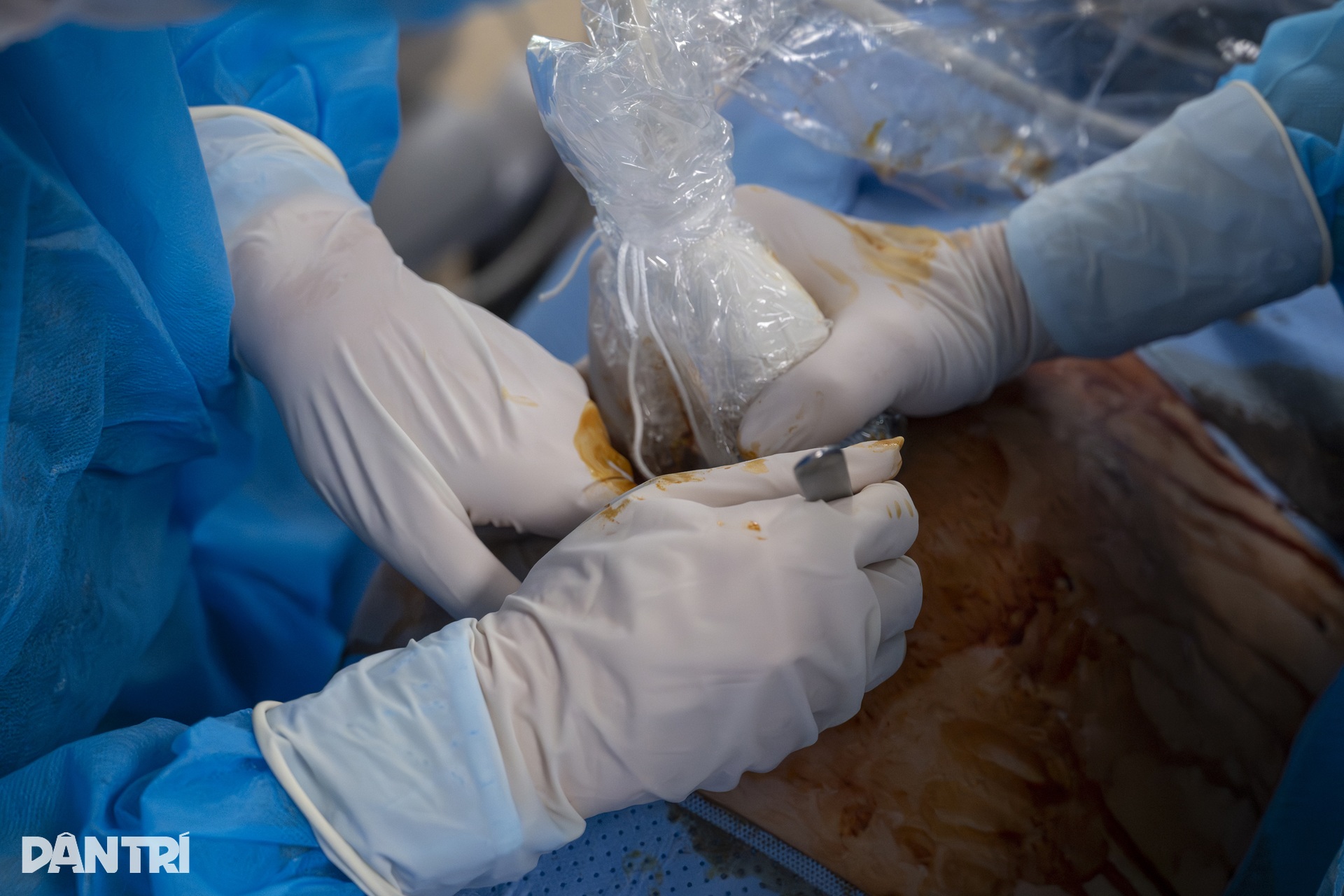
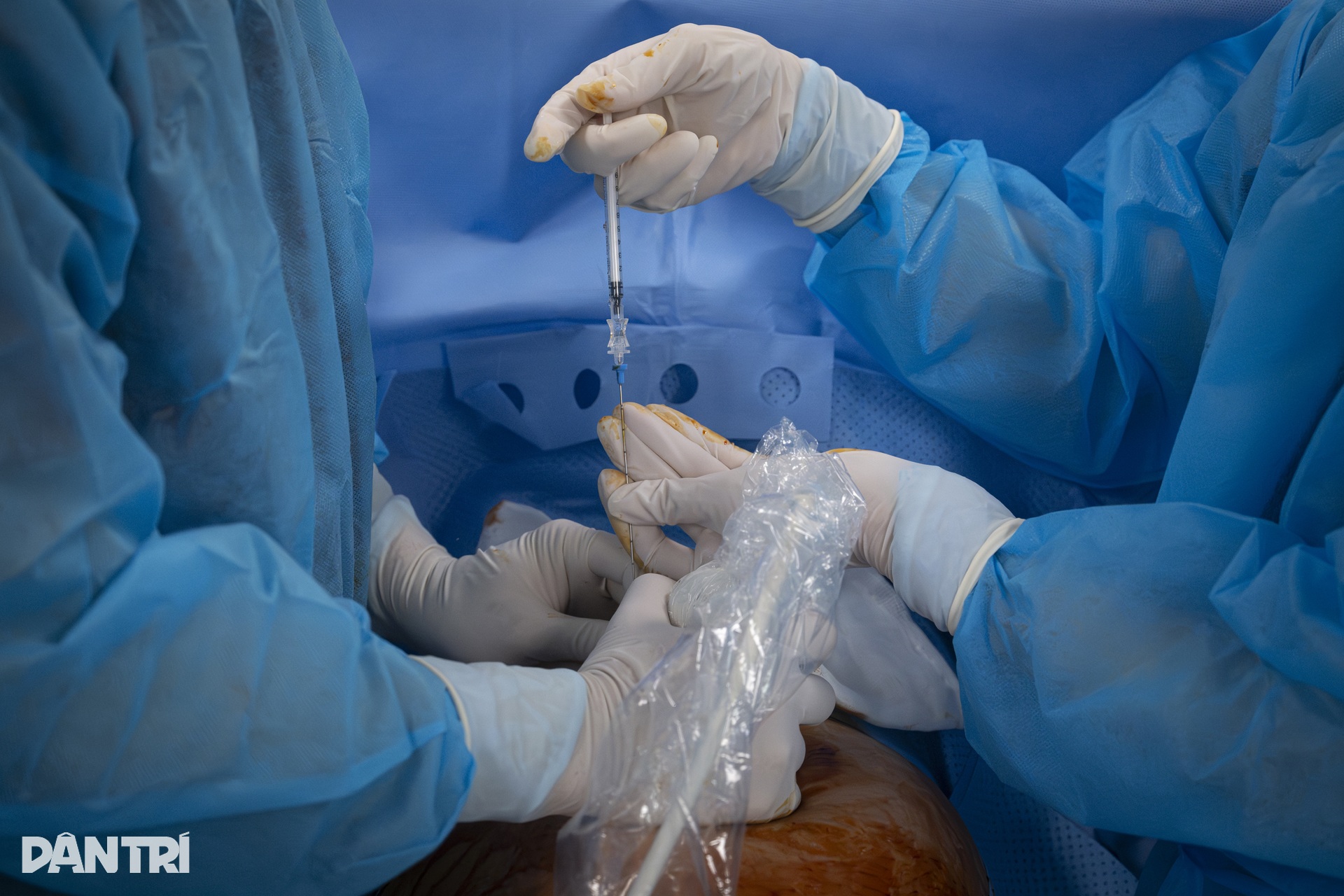
超音波でアクセスポイントを正確に特定した後、医師は小さな刃物で母親の腹部の皮膚に2mmの切開を入れ、17mmの長さの針を羊膜に直接挿入します。
この手術の目的は、胸膜腔と羊膜の間に通路を作り、胎児の肺を圧迫している液体を排出できるようにすることです。
ドレナージチューブの両端は正確に配置する必要があります。一方の端は胸膜腔内にあり、もう一方の端は羊膜嚢に通じています。

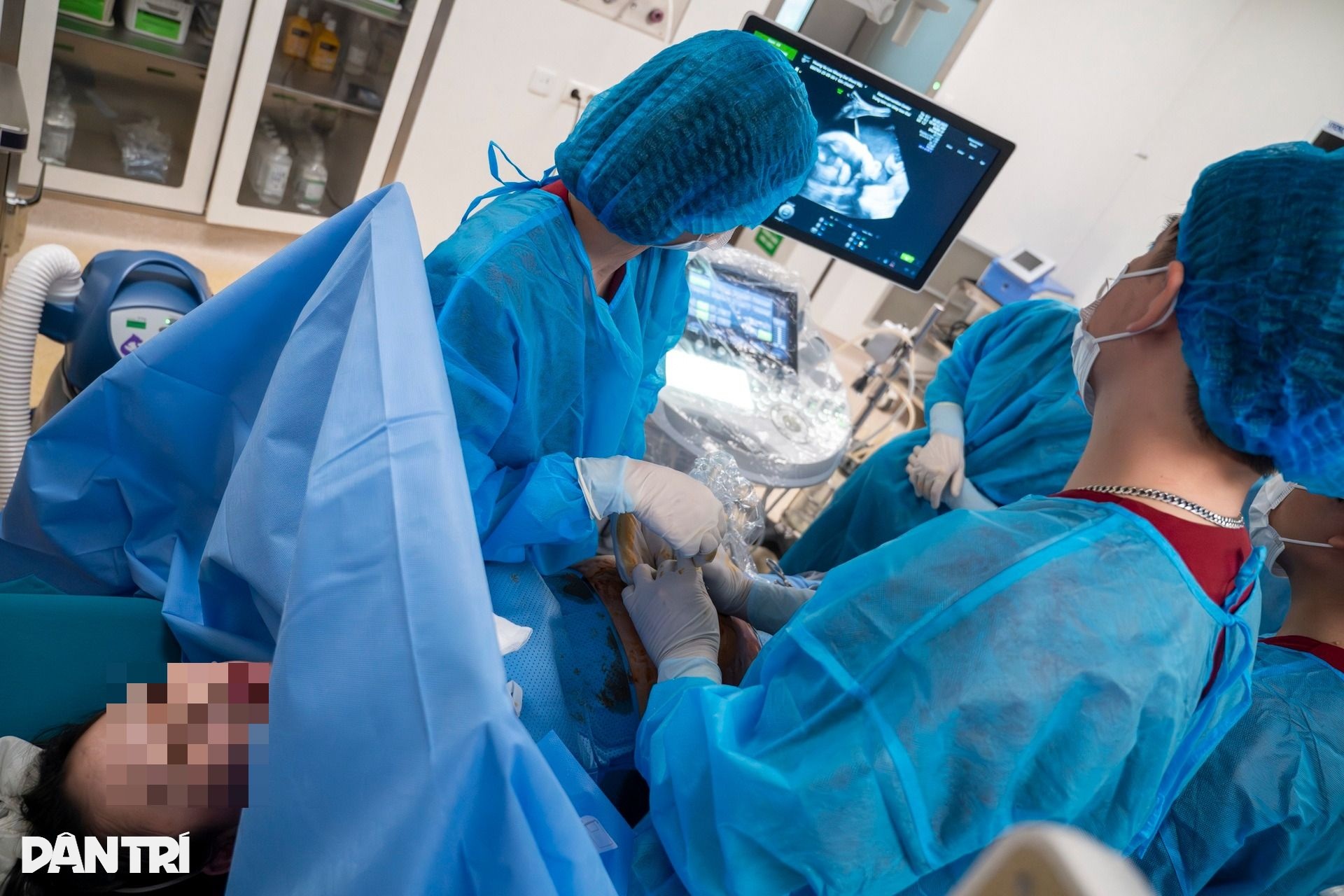
「単純なことのように聞こえるが、実際には1ミリの動きが生死に関わる計算になる」とトゥオン医師は超音波スクリーンから目を離さずに言った。
超音波画面では、針が細い線のように光り、腹部の皮膚をゆっくりと通過し、筋肉層を通り抜け、母親の子宮壁を通り抜けていきます。

針は小さな胸壁をゆっくりと滑り、胎児の小さな肺を圧迫している液体で満たされた空洞である胸膜腔に到達します。
手術室全体が息を呑んだ。
すべての手術は超音波画像を通してトゥオン医師によって管理され、赤ちゃんの心拍や小さな変化はすべて計算され、1ミリの誤差さえも避けられます。
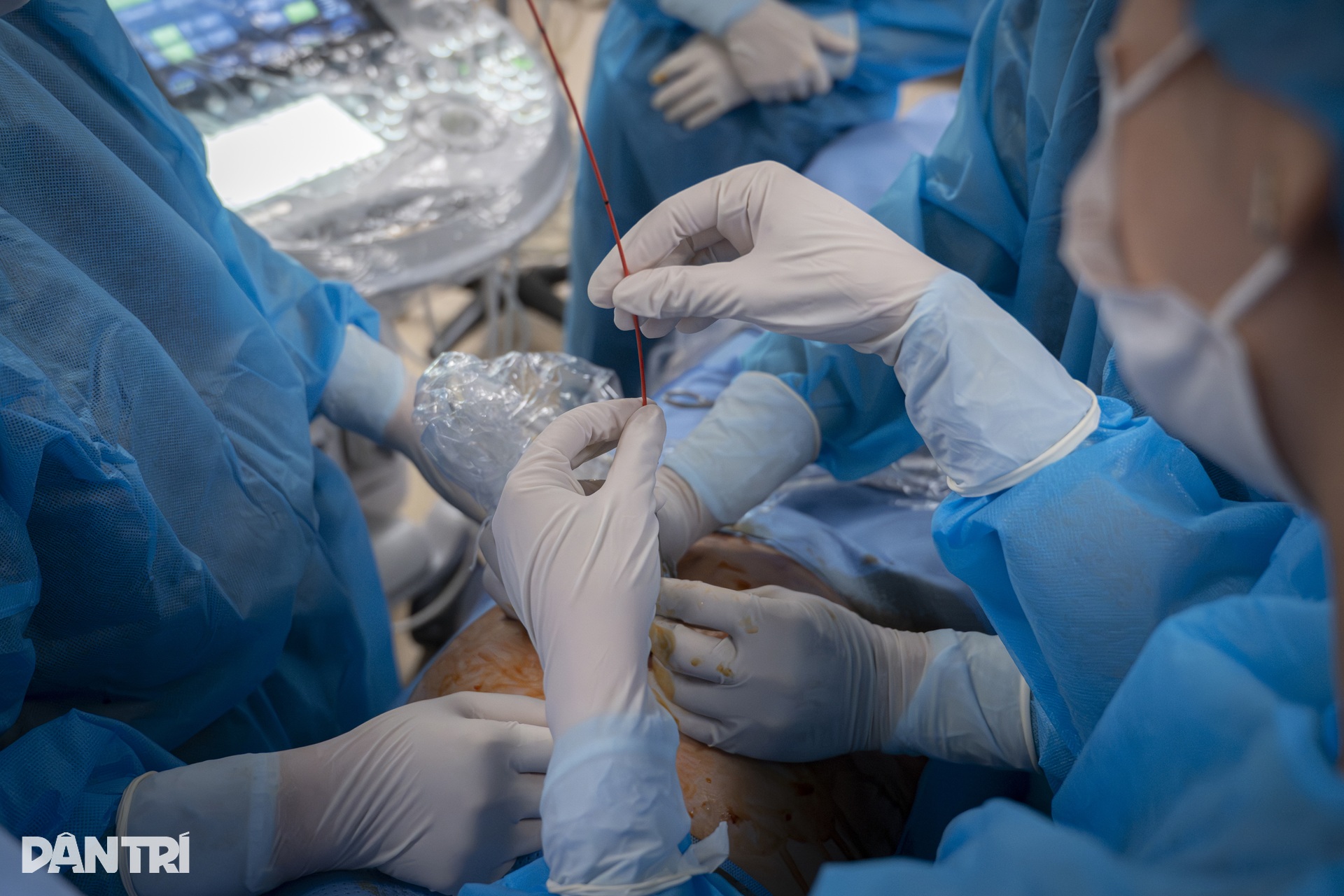
シャントが設置されると、トゥオン医師はゆっくりと針を引き抜き、羊膜内には小さな糸のような管だけが残った。
チューブの一方の端は胸膜腔にぴったりと収まり、そこで小さな心臓が圧迫され、もう一方の端は羊膜腔に開いて「逃げ道」を作り、赤ちゃんの胸の圧力を解放して、赤ちゃんの心臓が再び正常に鼓動できるようにします。
約5分後、超音波画面上で奇跡が起こり始めました。胸腔内の液体が徐々に減少し、赤ちゃんの肺が明るくなり、小さな肺の画像が少しずつ拡大していきました。
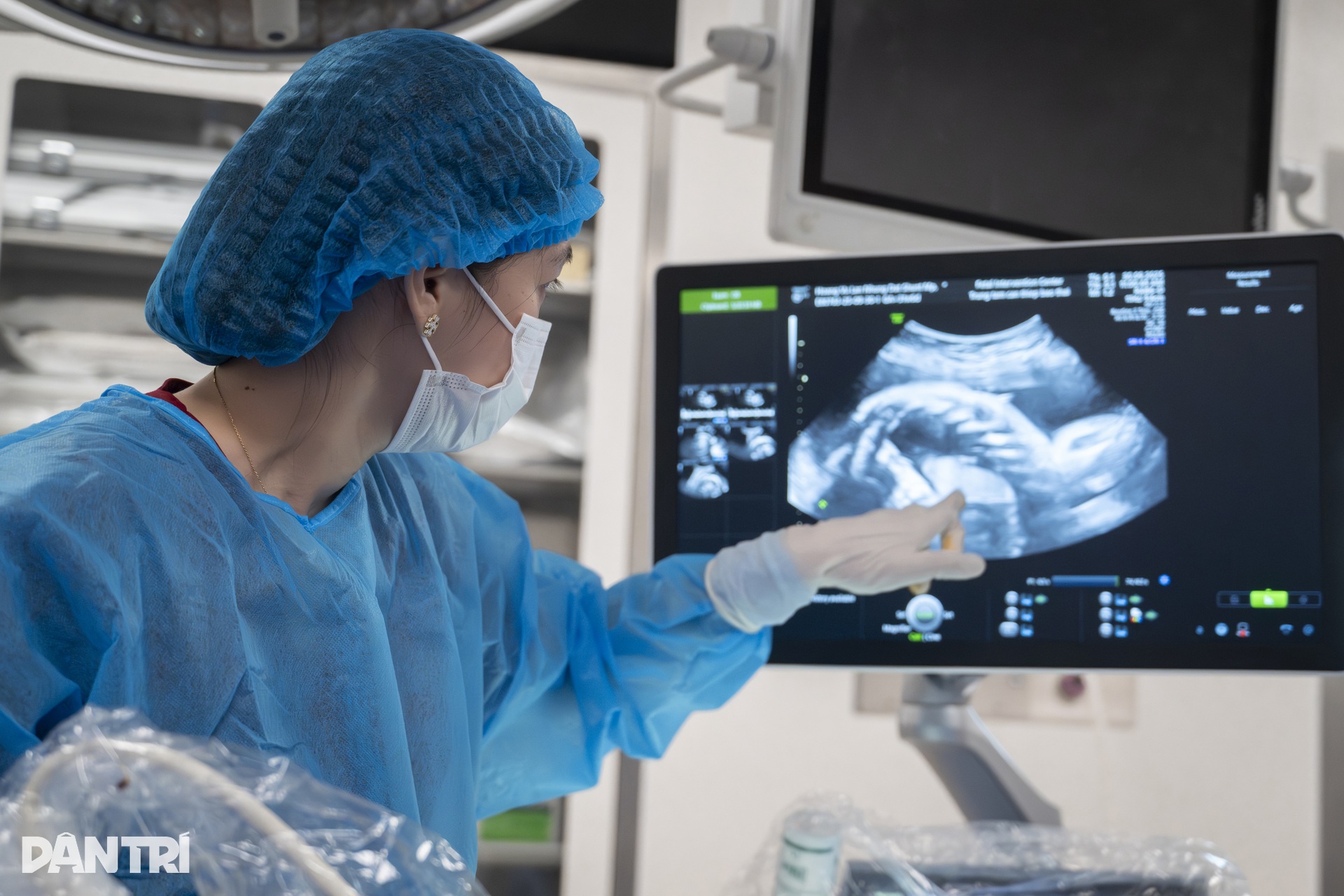
「赤ちゃんの肺が膨張し始めています」とトゥオン医師は赤ちゃんの胸の中で徐々に膨張している明るい部分を指さした。
チームはライン全体のチェックを続け、ドレナージチューブが抜けていないことを確認しました。すべてが安定し、超音波検査で肺が均等に膨張し続けていることが確認された後、トゥオン医師は器具を優しく取り外しました。
「24時間から48時間後には、胎液は完全に排出されます。その頃には赤ちゃんの肺は完全に膨らみ、気道はきれいになります。すべてが正常に戻ります」とトゥオン医師は、まるで子宮の中で「天使」との静かな戦いから抜け出したばかりのように、声を和らげながら言った。
羊水過多症がある場合、医師は羊水の一部を採取して羊腔内の圧力を下げ、胸腔から液体をより容易に排出できるようにすることで、赤ちゃんが「家」でより楽に呼吸できるようにします。
介入後、胎児は超音波で継続的に監視され、体液排出の進行と肺の状態が評価されます。

医師は、胸腔内の液体が均等に排出され続けるかどうか、反対側に再び溜まるかどうか、あるいは胎児が羊膜嚢を通過する際に排出チューブが外れてしまうかどうかを観察します。
さらに、医師は肺の拡張度と肺実質の構造を評価し、胸水の原因となる根本的な異常がないか確認します。介入前の段階では、肺虚脱のため、これらの詳細は明確に観察できないことがよくあります。
母親側では、侵襲的な処置を受けているため、感染、羊水漏出、子宮収縮のリスクについて厳重に監視されます。
胎児胸腔穿刺は、肺の圧迫を軽減し、胎児の浮腫を防ぎ、呼吸機能を改善する低侵襲介入であり、胸水のある胎児に対して高い成功率と良好な予後をもたらします。
出典: https://dantri.com.vn/suc-khoe/bac-si-dung-kim-nhu-soi-chi-cuu-thien-than-tran-dich-phoi-trong-bung-me-20251016190905591.htm





































































































コメント (0)