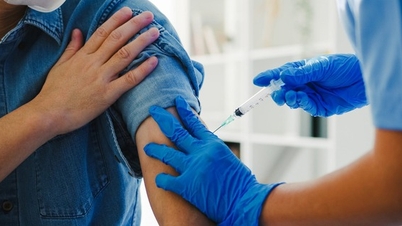
เพื่อปกป้องเด็กเล็กจากโรคภัยไข้เจ็บก่อนถึงวัยที่ต้องรับวัคซีน คุณแม่สามารถรับวัคซีนรวมป้องกันบาดทะยัก คอตีบ และไอกรุน (Tdap) ในระหว่างตั้งครรภ์ได้
เมื่อปีที่แล้วในช่วงเวลาเดียวกันนี้ กรุงฮานอย ยังไม่พบผู้ป่วยโรคไอกรนเลย แต่ปีนี้จำนวนเด็กที่ติดเชื้อกลับเกิน 100 รายแล้ว นอกจากนี้จำนวนเด็กที่เป็นโรคไอกรนยังเพิ่มขึ้นในหลายพื้นที่อีกด้วย
 |
| เพื่อปกป้องเด็กเล็กจากโรคภัยไข้เจ็บก่อนถึงวัยที่ต้องรับวัคซีน คุณแม่สามารถรับวัคซีนรวมป้องกันบาดทะยัก คอตีบ และไอกรุน (Tdap) ในระหว่างตั้งครรภ์ได้ |
ศูนย์ควบคุมและป้องกันโรคฮานอย (CDC) รายงานว่า ตั้งแต่ต้นปี 2024 มีผู้ป่วยโรคไอกรุน 116 ราย ซึ่งถือเป็นการเพิ่มขึ้นที่ผิดปกติ เนื่องจากไม่มีผู้ป่วยรายใดเลยในช่วงเวลาเดียวกันของปี 2023
ขณะนี้มีการรายงานผู้ป่วยประปราย โดยส่วนใหญ่พบในเด็กเล็กที่ยังไม่ถึงเกณฑ์อายุที่จะได้รับวัคซีน หรือยังไม่ได้รับวัคซีนที่มีส่วนประกอบของเชื้อไอกรนครบทุกโดส
ตามที่ ดร. เหงียน วัน ลัม ผู้อำนวยการศูนย์โรคเขตร้อน โรงพยาบาลเด็กแห่งชาติ กล่าวว่า โรคไอกรนมีอาการที่อาจทำให้สับสนกับโรคระบบทางเดินหายใจอื่นๆ ได้ง่าย โดยเฉพาะในทารกและเด็กเล็ก ที่น่าเป็นห่วงคือ โรคนี้เป็นโรคติดเชื้อเฉียบพลันที่มีอัตราการแพร่เชื้อสูงและมีระยะฟักตัวนาน
ภาวะแทรกซ้อนที่เป็นอันตรายบางอย่างที่อาจเกิดขึ้นในเด็กที่เป็นโรคไอกรน ได้แก่ โรคปอดบวมรุนแรง ซึ่งเป็นภาวะแทรกซ้อนทางระบบหายใจที่พบบ่อย โดยเฉพาะในทารกและเด็กที่ขาดสารอาหาร และโรคไข้สมองอักเสบ ซึ่งมีอัตราการเสียชีวิตสูง…
เด็กที่เป็นโรคไอกรนอาจประสบภาวะแทรกซ้อนต่างๆ เช่น การอุดตันของลำไส้ ไส้เลื่อน ไส้ตรงยื่นออกมา ในกรณีร้ายแรง อาจเกิดการแตกของถุงลมในปอด ภาวะลมในช่องอก หรือภาวะลมรั่วในช่องอก เลือดออกในจอประสาทตาและเยื่อบุตา ภาวะไม่สมดุลของอิเล็กโทรไลต์ การติดเชื้อแบคทีเรียแทรกซ้อน... ดังนั้น การตรวจพบและรักษาอาการของโรคตั้งแต่เนิ่นๆ จึงมีความสำคัญอย่างยิ่ง
อาการของโรคไอกรุนมักปรากฏภายใน 7-10 วันหลังจากการติดเชื้อ กรณีที่รุนแรงที่สุดมักเกิดขึ้นในเด็กอายุต่ำกว่า 2 ปี โดยเฉพาะอย่างยิ่งเด็กอายุต่ำกว่า 12 เดือน สิ่งสำคัญที่ควรทราบคือ ผู้ใหญ่ที่เป็นโรคไอกรุนมักมีอาการไม่รุนแรง ทำให้ประมาทและกลายเป็นแหล่งแพร่เชื้อที่สำคัญสำหรับเด็กเล็กในบ้าน
เด็ก ๆ มีความเสี่ยงต่อการติดเชื้อไอกรนเป็นพิเศษ โดยเฉพาะเด็กอายุต่ำกว่า 1 ปี เนื่องจากระบบภูมิคุ้มกันของพวกเขายังพัฒนาไม่เต็มที่ ทำให้มีความเสี่ยงต่อการเสียชีวิตสูงกว่า
ในกลุ่มทารกที่ยังไม่ถึงวัยที่จะได้รับวัคซีน (อายุต่ำกว่า 2 เดือน) ทารกจะอาศัยแอนติบอดีจากมารดา ทารกที่เกิดจากมารดาที่ได้รับวัคซีนจะมีโอกาสเสี่ยงต่อการติดเชื้อไอกรนลดลง 91% ในช่วงไม่กี่เดือนแรกของชีวิต เมื่อเทียบกับทารกที่มารดาไม่ได้รับวัคซีน
ดร. เหงียน ตวน ไห่ จากระบบการฉีดวัคซีน Safpo/Potec กล่าวว่า การฉีดวัคซีนเป็นมาตรการที่สำคัญที่สุดในการปกป้องสุขภาพของเด็กในการป้องกันโรคไอกรุน
เพื่อป้องกันโรคอย่างมีประสิทธิภาพ ผู้ปกครองควรตรวจสอบให้แน่ใจว่าบุตรหลานได้รับการฉีดวัคซีนป้องกันโรคไอกรนครบตามกำหนด: เข็มแรก: เมื่ออายุ 2 เดือน เข็มที่สอง: หนึ่งเดือนหลังจากเข็มแรก เข็มที่สาม: หนึ่งเดือนหลังจากเข็มที่สอง เข็มที่สี่: เมื่อเด็กอายุ 18 เดือน
เด็กที่เกิดจากมารดาที่ไม่มีแอนติบอดีต่อโรคไอกรน มีความเสี่ยงสูงกว่าที่จะติดเชื้อโรคนี้ เมื่อเทียบกับเด็กที่ได้รับแอนติบอดีจากมารดา
เพื่อปกป้องเด็กเล็กจากโรคภัยไข้เจ็บก่อนถึงวัยที่ต้องรับวัคซีน คุณแม่สามารถรับวัคซีนรวมป้องกันบาดทะยัก คอตีบ และไอกรุน (Tdap) ในระหว่างตั้งครรภ์ได้
ควบคู่ไปกับการดำเนินการอื่นๆ ที่จำเป็น เช่น การล้างมือด้วยสบู่บ่อยๆ การปิดปากเมื่อไอหรือจาม การรักษาสุขอนามัยส่วนบุคคลในชีวิตประจำวัน รวมถึงการดูแลสุขอนามัยของจมูกและลำคอสำหรับเด็ก การตรวจสอบให้แน่ใจว่าบ้าน สถานรับเลี้ยงเด็ก และห้องเรียนมีการระบายอากาศที่ดี สะอาด และมีแสงสว่างเพียงพอ การจำกัดการที่เด็กต้องอยู่ในสถานที่แอ crowded และหลีกเลี่ยงการสัมผัสกับผู้ป่วยโรคระบบทางเดินหายใจ โดยเฉพาะผู้ที่เป็นโรคไอกรุน
ผู้ปกครองจำเป็นต้องแยกแยะความแตกต่างระหว่างโรคไอกรนกับอาการไอทั่วไป เพื่อพาบุตรหลานไปโรงพยาบาลโดยเร็ว หากสงสัยว่าเด็กเป็นโรคไอกรน หรือหากมีอาการใดอาการหนึ่ง เช่น ไอถี่ๆ หน้าแดงหรือเขียวคล้ำขณะไอ ไอเป็นเวลานาน เบื่ออาหาร อาเจียนบ่อย นอนไม่หลับ หายใจเร็ว/หายใจลำบาก ควรพาเด็กไปโรงพยาบาลเพื่อตรวจวินิจฉัยและรับการรักษาโดยเร็ว
ตามคำกล่าวของ ดร. บุย ทู ฟอง ผู้เชี่ยวชาญด้านกุมารเวชศาสตร์ โรงพยาบาลทหารกลาง 108 เด็กที่เป็นโรคไอกรนจำเป็นต้องพักผ่อนในห้องที่เงียบสงบ มีแสงสลัว และสบาย หลีกเลี่ยงความวิตกกังวลและสภาพแวดล้อมที่มีปัจจัยเสี่ยง เช่น ควันบุหรี่ ฝุ่น เสียงดัง และสารระคายเคืองต่างๆ
แบ่งอาหารสำหรับเด็กออกเป็นส่วนเล็กๆ หลีกเลี่ยงการให้เด็กกินอาหารมื้อใหญ่หลายๆ มื้อต่อวัน คอยสังเกตอาการไอของเด็กอย่างใกล้ชิด และจัดหาออกซิเจนและอุปกรณ์ดูดเสมหะให้เพียงพอเมื่อจำเป็น
ยาปฏิชีวนะ: ต้องให้ตั้งแต่เนิ่นๆ ใช้ในกรณีที่สงสัยหรือยืนยันว่าเป็นโรคไอกรนในเด็กอายุต่ำกว่า 1 เดือน ภายใน 6 สัปดาห์หลังจากเริ่มมีอาการไอ และในเด็กอายุมากกว่า 1 ปี ภายใน 3 สัปดาห์หลังจากเริ่มมีอาการไอ
สามารถใช้ยาปฏิชีวนะอีริโทรไมซิน คลาริโทรไมซิน หรืออะซิโทรไมซิน ในเด็กที่มีอายุมากกว่า 1 เดือนได้ สำหรับทารกที่มีอายุต่ำกว่า 1 เดือน ควรใช้เฉพาะอะซิโทรไมซินเท่านั้น
การรักษาอื่นๆ ได้แก่: โดยทั่วไปไม่แนะนำให้ใช้คอร์ติโคสเตียรอยด์; IVIG ทั่วไปที่ไม่มีแอนติบอดีจำเพาะไม่เหมาะสมสำหรับโรคไอกรุน...
การรักษาภาวะหายใจล้มเหลว: ผู้ป่วยควรได้รับออกซิเจนเมื่อมีอาการของภาวะหายใจล้มเหลว เช่น หายใจเร็ว หายใจลำบาก ตัวเขียว และค่า SpO2 ต่ำกว่า 92% ขณะหายใจในอากาศปกติ ควรใส่ท่อช่วยหายใจและให้การสนับสนุนการหายใจตั้งแต่เนิ่นๆ เมื่อมีสัญญาณของภาวะหายใจล้มเหลวอย่างรุนแรงและ/หรือสัญญาณของภาวะระบบไหลเวียนโลหิตล้มเหลว
การรักษาภาวะความดันโลหิตสูงในปอด การถ่ายเลือด หรือการใช้เครื่องช่วยหายใจแบบใช้เยื่อหุ้มปอดเทียม (ECMO): ควรทำในสถาน พยาบาล เฉพาะทางที่มีศักยภาพในการดูแลและติดตามอาการของเด็กอย่างใกล้ชิด
การแยกผู้ป่วย: เด็กที่เข้ารับการรักษาในโรงพยาบาลควรได้รับการดูแลตามมาตรฐาน รวมถึงมาตรการป้องกันการติดเชื้อทางเดินหายใจ เป็นเวลาอย่างน้อย 5 วันหลังจากเริ่มการรักษาด้วยยาปฏิชีวนะ เด็กควรถูกแยกตัวเป็นเวลา 3-4 สัปดาห์ เพื่อลดความเสี่ยงของการติดเชื้อ ลดความเครียดของเด็ก และหลีกเลี่ยงความกังวลเกี่ยวกับการแพร่เชื้อไปยังสมาชิกในครอบครัว
นอกจากนี้ การให้ยาปฏิชีวนะเพื่อป้องกันหลังสัมผัสเชื้อเป็นสิ่งจำเป็นสำหรับสมาชิกในครอบครัวที่อยู่ใกล้ชิดกับเด็ก และผู้ดูแลเด็กทุกวัย ทุกประวัติการฉีดวัคซีน และไม่ว่าจะมีอาการหรือไม่ก็ตาม ควรพิจารณาการฉีดวัคซีนสำหรับผู้ที่อยู่ใกล้ชิดด้วย
[โฆษณา_2]
ที่มา: https://baodautu.vn/ho-ga-tang-cao-khuyen-cao-bien-phap-phong-benh-d219973.html













































































































การแสดงความคิดเห็น (0)